Przyczyny zapalenia spojówek w przebiegu półpaśca lub ospy wietrznej
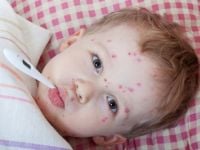
Zapalenie spojówek w przebiegu półpaśca lub ospy wietrznej jest spowodowane obecnością wirusa HHV 3, zwyczajowo zwanego VZV.
Wirusem tym zakażamy się często w dzieciństwie i wtedy powoduje on jedną z najczęstszych chorób zakaźnych wieku dziecięcego – ospę wietrzną. Jej przechorowanie daje odporność i zabezpiecza przed ponownym wystąpienie zmian.
Często jednak wirus przyjmuje postać latentną (ukrytą) w czuciowych zwojach nerwów, w których pozostaje w formie uśpionej do końca życia. W warunkach pogorszenia odporności organizmu dochodzi niekiedy do reaktywacji wirusa i rozwoju innej postaci choroby, nazywanej półpaścem. Może się tak zdarzyć nawet po kilkudziesięciu latach. Wirus rozprzestrzenia się wtedy drogą nerwów czuciowych. Na półpasiec zapadają osoby, które w dzieciństwie przebyły ospę wietrzną. Bezpośrednie zakażenie osoby zdrowej przez chorego jest mało prawdopodobne (zob. Półpasiec – od kiedy i do kiedy chory zaraża, czy może zarazić ospą wietrzną?).
Jak często występuje zapalenie spojówek w przebiegu półpaśca lub ospy wietrznej?
Zapalenie spojówek w przebiegu półpaśca lub ospy wietrznej u dorosłych nie występuje często i dotyczy zazwyczaj osób między 50. a 75. rokiem życia. U osób młodych stwierdza się je często w trakcie immunosupresji (leczenie przeciwnowotworowe lub po przeszczepach narządów) oraz u chorych na AIDS.
Objawy zapalenia spojówek w przebiegu półpaśca lub ospy wietrznej?
 Ryc. 1. Wysypka na podniebieniu w przebiegu ospy wietrznej
Ryc. 1. Wysypka na podniebieniu w przebiegu ospy wietrznejNajbardziej typowymi objawami choroby są charakterystyczne zmiany zapalne skóry twarzy o dużej bolesności. Zapalenie spojówek w przebiegu półpaśca lub ospy wietrznej jest prawie zawsze jednooczne. Towarzyszą mu typowe zmiany skórne na obszarze unerwionym przez nerw trójdzielny w postaci plamkowo-grudkowej wysypki przechodzącej w pęcherzyki, które później pękają i zmieniają się w pokryte strupem owrzodzenia. Wysypka może pojawiać się również w uchu, na ustach i języku (zob. ryc. 1).
 Ryc. 2. Zespół Ramsaya Hunta w przebiegu półpaśca u nastolatka – wynik reaktywacji VZV w zwoju kolanka nerwu VII i zajęcia nie tylko włókien czuciowych, ale także włókien ruchowych (tzw. zoster motoricus); objawy obejmują ból ucha i niedowład obwodowy nerwu twarzowego po tej samej stronie, a u przedstawionego pacjenta widoczne były także pojedyncze pęcherzykowe wykwity na błonie bębenkowej i skórze przewodu słuchowego zewnętrznego prawego (zdjęcie z kolekcji Kliniki Pediatrii i Chorób Infekcyjnych UM we Wrocławiu, dzięki uprzejmości prof. L. Szenborna).
Ryc. 2. Zespół Ramsaya Hunta w przebiegu półpaśca u nastolatka – wynik reaktywacji VZV w zwoju kolanka nerwu VII i zajęcia nie tylko włókien czuciowych, ale także włókien ruchowych (tzw. zoster motoricus); objawy obejmują ból ucha i niedowład obwodowy nerwu twarzowego po tej samej stronie, a u przedstawionego pacjenta widoczne były także pojedyncze pęcherzykowe wykwity na błonie bębenkowej i skórze przewodu słuchowego zewnętrznego prawego (zdjęcie z kolekcji Kliniki Pediatrii i Chorób Infekcyjnych UM we Wrocławiu, dzięki uprzejmości prof. L. Szenborna).Zmianom skórnym towarzyszy:
- gorączka
- bóle głowy
- silne bóle oka
- uczucie mrowienia i drętwienia skóry (parestezje)
- zawroty głowy
- pogorszenie słuchu
- zaburzenia smaku
- porażenia II, IV, V i VI nerwu czaszkowego.
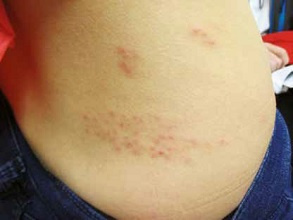
 Ryc. 3. Postać rozsiana półpaśca u dziecka w trakcie leczenia immunosupresyjnego młodzieńczego idiopatycznego zapalenia stawów – zmiany obejmują okolicę unerwioną przez gałąź V2 nerwu trójdzielnego (nerw szczękowy) (zdjęcia z kolekcji Kliniki Pediatrii i Chorób Infekcyjnych UM we Wrocławiu, dzięki uprzejmości prof. L. Szenborna).
Ryc. 3. Postać rozsiana półpaśca u dziecka w trakcie leczenia immunosupresyjnego młodzieńczego idiopatycznego zapalenia stawów – zmiany obejmują okolicę unerwioną przez gałąź V2 nerwu trójdzielnego (nerw szczękowy) (zdjęcia z kolekcji Kliniki Pediatrii i Chorób Infekcyjnych UM we Wrocławiu, dzięki uprzejmości prof. L. Szenborna).Polecamy: Półpasiec oczny - objawy, powikłania, leczenie
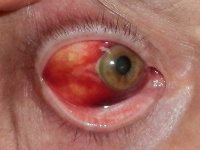
Zmiany oczne
Zapalenie spojówek występuje u 40–60% chorych i ma objawy typowe dla zapalenia wirusowego (zob. Wirusowe zapalenie spojówek - objawy, leczenie, zaraźliwość).
Inne często występujące zmiany oczne to:
- zapalenie rogówki (u 40–60% chorych)
- podwyższenie ciśnienia śródgałkowego (u 40% chorych)
- zapalenie tęczówki i ciała rzęskowego (40% chorych)
- zapalenie twardówki
- porażenia mięśni ocznych
- zapalenie siatkówki i nerwu wzrokowego.
 Ryc. 4. Półpasiec oczny – wynik reaktywacji VZV w zwoju trójdzielnym nerwu V i szerzenia się wirusa głównie wzdłuż nerwu ocznego (gałąź V1 nerwu trójdzielnego [zdjęcie z kolekcji Kliniki Pediatrii i Chorób Infekcyjnych UM we Wrocławiu, dzięki uprzejmości prof. L. Szenborna]).
Ryc. 4. Półpasiec oczny – wynik reaktywacji VZV w zwoju trójdzielnym nerwu V i szerzenia się wirusa głównie wzdłuż nerwu ocznego (gałąź V1 nerwu trójdzielnego [zdjęcie z kolekcji Kliniki Pediatrii i Chorób Infekcyjnych UM we Wrocławiu, dzięki uprzejmości prof. L. Szenborna]).
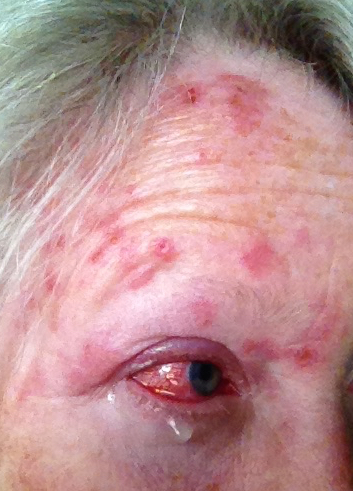
Ryc. 5. Półpasiec (herpes zoster) obejmujący czoło i oko. Źródło: Wikipedia
Mogą one trwać miesiącami i prowadzić do znacznego nieraz pogorszenia widzenia u chorych. Poważnym powikłaniem jest również keratopatia neurotroficzna, czyli nawrotowe stany zapalne rogówki spowodowane zaburzeniami czucia rogówki wskutek uszkodzenia nerwów przez wirusy.
Co robić w razie wystąpienia objawów zapalenia spojówek w przebiegu półpaśca lub ospy wietrznej?
Zapalenie spojówek w przebiegu półpaśca lub ospy wietrznej może powodować stany zapalne różnych struktur wewnątrzgałkowych i trwałe pogorszenie ostrości wzroku, dlatego jego leczenie powinno być szybko rozpoczęte przez lekarza okulistę.
Może Cię zainteresować:
- Jakie są najczęstsze powikłania ospy wietrznej i jakie jest ryzyko ich wystąpienia?
- Jak postępować w przypadku wystąpienia wykwitów ospowych na powiekach?
Zapalenie spojówek w przebiegu półpaśca lub ospy wietrznej - diagnostyka
Postawienie rozpoznania jest dość łatwe, ponieważ we wszystkich przypadkach występują typowe zmiany skórne oraz znaczne bóle oka i głowy.
Polecamy: Ostry ból oka
Hodowle wirusowe oraz testy immunodiagnostyczne zazwyczaj nie są pomocne w ustaleniu diagnozy, ponieważ na wyniki tych badań trzeba czekać dość długo, zaś objawy choroby są tak typowe, że nie ma konieczności dodatkowego potwierdzania diagnozy.
Zapalenie spojówek w przebiegu półpaśca lub ospy wietrznej - sposoby leczenia
Półpasiec zazwyczaj wymaga leczenia doustnymi środkami przeciwwirusowymi (acyklowir, famcyklowir). W leczeniu związanych z nim zapaleń spojówki stosuje się acyklowir w postaci 3% maści ocznej lub gancyklowir podawany jako 0,15% żel oczny. Można również rozważyć podanie miejscowo antybiotyków w kroplach, aby zapobiec wtórnemu nadkażeniu bakteryjnemu.
W przypadku wystąpienia zapalenia twardówki, tęczówki i ciała rzęskowego, należy rozważyć podanie kortykosteroidów oraz leków rozszerzających źrenicę. Poważne powikłania (zapalenie siatkówki i nerwu wzrokowego, keratopatia neurotroficzna) często wymagają leczenia szpitalnego oraz operacyjnego.
Czy możliwe jest całkowite wyleczenie zapalenia spojówek w przebiegu półpaśca lub ospy wietrznej?
W większości przypadków możliwe jest całkowite wyleczenie stanu zapalnego. Zajęcie rogówki i struktur wewnątrzgałkowych może powodować trwałe upośledzenie widzenia.
Co zrobić aby uniknąć zachorowania na zapalenie spojówek w przebiegu półpaśca lub ospy wietrznej?
Brak skutecznych metod profilaktyki.