Co to jest mózgowe porażenie dziecięce i jakie są jego przyczyny?
Mózgowe porażenie dziecięce jest grupą chorób powodujących nieprawidłowy rozwój ruchowy dziecka. Związane jest to z ograniczeniem naturalnej aktywności dziecka. Cechą charakterystyczną tej choroby jest to, że do uszkodzenia mózgu dochodzi w pewnym okresie jego rozwoju i jest to uszkodzenie trwałe i niepostępujące. Trzeba jednak wiedzieć, że obraz kliniczny dziecka zmienia się, bo uszkodzony mózg staje przed coraz trudniejszymi zadaniami, którym nie jest w stanie sprostać.
Nie istnieje jedna wyraźnie określona przyczyna tej choroby. Wieloletnie badania nad czynnikami zachorowania na mózgowe porażenie dziecięce wskazują, że nie ma określonego czynnika, który bezpośrednio jest odpowiedzialny za uszkodzenie mózgu. Wśród przyczyn mózgowego porażenia dziecięcego wymienia się choroby matki w czasie ciąży, zaburzenia dobrostanu płodu w czasie ciąży i porodu, a także czynniki związane z okresem noworodkowym, takie jak zaburzenia oddychania, wylewy krwi do mózgu, mała masa urodzeniowa i inne.
Niemniej nawet ustalenie, że dziecko zostało lub nie zostało narażone na działanie jednego lub kilku niekorzystnych czynników nie pozwala na jednoznaczne przewidzenie, czy dziecko będzie zdrowe czy chore.
Kiedy rozpoznaje się tę chorobę?
Rozpoznanie mózgowego porażenia dziecięcego ustala lekarz neurolog dziecięcy zazwyczaj w drugiej połowie pierwszego roku życia, ponieważ w tym czasie rozwija się pełny obraz choroby.
Istnieje też stosunkowo rzadka postać mózgowego porażenia dziecięcego, której obraz ujawnia się ok. 3. roku życia. Dotyczy to sytuacji, kiedy doszło do uszkodzenia głębszych struktur mózgu.
Postać i nasilenie mózgowego porażenia dziecięcego zależy od wielkości i miejsca uszkodzenia mózgu.
Oprócz zaburzeń ruchowych temu zespołowi chorobowemu mogą towarzyszyć objawy uszkodzenia wzroku, słuchu, rozwoju mowy, upośledzenie umysłowe, zaburzenia zachowania czy wreszcie padaczka.
Te dodatkowo obciążające dziecko zaburzenia również wpływają na ciężkość zespołu.
Rodzaje porażeń
W opisywaniu postaci mózgowego porażenia dziecięcego stosuje się zazwyczaj podział uwzględniający objawy kliniczne. Wyróżnia on porażenia czterokończynowe, porażenia z przewagą kończyn dolnych, tzw. diplegię, niedowłady jednej strony ciała, postacie cechujące się zaburzeniami zborności ruchu oraz postacie tzw. pozapiramidowe, które cechują się niekontrolowanymi ruchami mimowolnymi.
Ten sposób opisywania pacjentów chorych na mózgowe porażenie dziecięce nic nie mówi o tym, jak funkcjonują i radzą sobie w środowisku, na ile potrzebują pomocy, a na ile sobie radzą samodzielnie. W celu pełnego zrozumienia problemu należy dodać, że na stopień uczestnictwa w życiu danego dziecka ma wpływ nie tylko rozległość uszkodzenia mózgu, ale również stosunek najbliższej rodziny i środowiska, możliwości zaopatrzenia w niezbędny sprzęt ortopedyczny, a w końcu osobiste zaangażowanie chorego w dalszym okresie życia.
Poziomy funkcjonowania dziecka z mózgowym porażeniem dziecięcym
Do takiej oceny w 1996 roku został stworzony 5-stopniowy system klasyfikacji funkcjonalnych zdolności motorycznych GMFCS (Gross Motor Function Classification System). Prezentuje on pięć poziomów funkcjonowania dziecka od poziomu I dziecka chodzącego samodzielnie, nawet po schodach z bardzo dyskretnymi objawami zaburzeń kontroli ruchu do stopnia V, w którym dziecko nie potrafi utrzymać głowy i jest całkowicie zależne od otoczenia.
Ocenę przeprowadza się w 5 grupach wiekowych:
- do 2. roku życia,
- 2.–4. roku życia,
- 4.–6. roku życia oraz
- 6.–12. roku życia.
W praktyce ocenia się dzieci powyżej 4. roku życia. Na podstawie tej oceny ustala się indywidualne postępowanie terapeutyczne dla każdego pacjenta.
W dostępnej literaturze podawane są wyniki badań, które wskazują na to, że dziecko raz zakwalifikowane do określonego poziomu funkcjonowania już go w zasadzie nie zmienia, nawet po codziennej rehabilitacji, operacjach i ostrzykiwaniu botuliną.
Nie ma więc możliwości, aby dziecko z poziomu III, IV lub V osiągnęło możliwość samodzielnego chodzenia. Dlatego też w postępowaniu rehabilitacyjnym nie można przez wiele lat dążyć do zmiany poziomu sposobu przemieszczania, ale należy się skupić na całościowym podejściu, mającym poprawić samodzielność w możliwym zakresie i pomoc w poprawie jakości i komfortu życia.
Dla jednych pacjentów będzie to możliwość dobrania takiej pozycji leżącej, w której mogą się bawić lalką lub samochodzikiem, dla innych umiejętność samodzielnego obracania kartek w książce. Dzieciom z mniejszym uszkodzeniem można zaproponować trening tańca przed ważną imprezą lub większą sprawność poruszania się w tłumie.
Przykładowa ocena nastolatka w wieku 12–18 lat w skali GMFCS
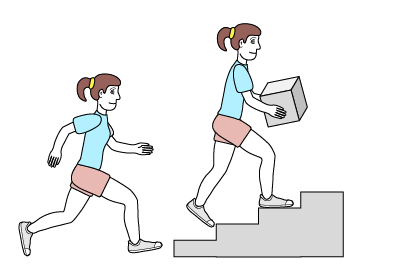
- Poziom I
Nastolatek chodzi bez ograniczeń.
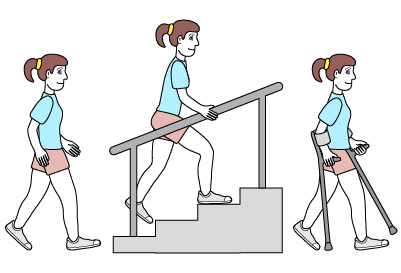
- Poziom II
Nastolatek chodzi w większości sytuacji samodzielnie, ale niektóre warunki terenu wymuszają używanie zaopatrzenia typu kije nordic walking, kule, trójnogi czy balkoniki. Po schodach chodzi z pomocą poręczy. Na dłuższych dystansach może wymagać używania wózka.
- Poziom III
Chodzenie jest możliwe tylko z pomocą balkonika, kul, trójnogów lub kijów nordic walking. Na zewnątrz do przemieszczania potrzebny jest wózek inwalidzki.
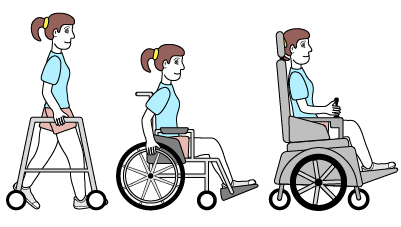
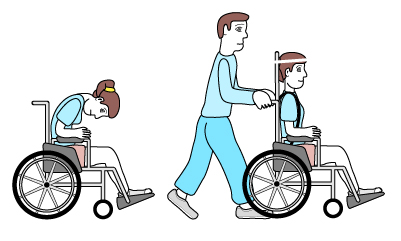
- Poziom IV
Nastolatek jest w stanie poruszać się na wózku elektrycznym, w ograniczonym zakresie na wózku ręcznym. W pomieszczeniach może w określonych warunkach i na krótkich odcinkach używać balkonika. Do utrzymywania prawidłowej pozycji siedzącej umożliwiającej dobrą pracę rąk wymaga odpowiedniego siedziska.
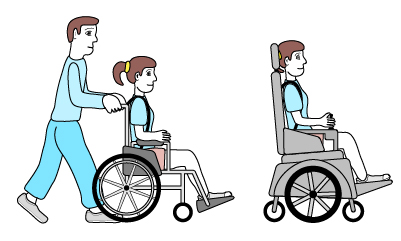
- Poziom V
Nastolatek nie jest w stanie utrzymać samodzielnej pozycji siedzącej i głowy w pozycji pionowej. Wymaga bezwzględnie specjalistycznego siedziska. Jest cały czas transportowany na wózku z udziałem osób trzecich. Jest także znacznie ograniczona funkcja rąk.