Jak leczymy cukrzycę typu 1?
Wszyscy chorzy na cukrzycę typu 1 muszą być leczeni insuliną. Ponieważ przyczyną choroby są wytwarzane przez organizm przeciwciała, które niszczą prawie wszystkie komórki β trzustki, produkujące insulinę, podawanie insuliny jest jedynym sposobem leczenia tego typu cukrzycy. Insulinę podaje się w postaci zastrzyków podskórnych kilka razy dziennie lub w ciągłym wlewie podskórnym z osobistej pompy insulinowej.
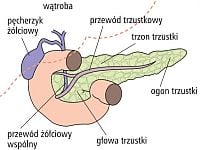
Co to jest insulina, gdzie jest wytwarzana i jaka jest jej rola w organizmie?
Insulina jest hormonem produkowanym przez komórki β trzustki. Dzięki niej stężenie glukozy we krwi utrzymuje się na odpowiednim poziomie. U zdrowego człowieka komórki trzustki produkują insulinę w małych ilościach, przez cały czas, natomiast po posiłku wytwarzanie insuliny znacznie się zwiększa, by uniemożliwić zwiększenie stężenia glukozy we krwi. Ta regulacja odbywa się automatycznie, bez udziału naszej woli.
Pacjenci najbardziej obawiają się zastrzyków oraz gwałtownego zmniejszenia stężenia glukozy we krwi (niedocukrzenia, hipoglikemii). Czy nie ma insuliny w tabletkach?
Niestety, nie jest możliwe wyprodukowanie insuliny w tabletkach, ponieważ insulina jest białkiem i dostając się do żołądka, zostaje strawiona przez kwasy, czyli przestaje działać. Wykonywanie zastrzyków rzeczywiście nie jest przyjemne, ale jest to jedyna droga podania insuliny. Próbowano stosowania insuliny drogą wziewną (przez specjalne inhalatory), jednak powodowało to zwiększenie ryzyka chorób płuc i taka insulina nie jest obecnie dostępna. Należy pamiętać, że insulina jest lekiem ratującym życie chorym na cukrzycę typu 1, a jej właściwe stosowanie opóźnia rozwój przewlekłych powikłań choroby.
Kto odkrył, że insulina istnieje i wpływa na stężenie glukozy we krwi, jak to się stało?
Insulina została odkryta stosunkowo niedawno, w 1921 roku przez dwóch Kanadyjczyków - chirurga Fredericka Bantinga i studenta Charlesa Besta. Naukowcy uzyskali z trzustki psa wyciąg, który aplikowali chorującym na cukrzycę. Okazało się, że skutecznie zmniejsza on stężenie glukozy we krwi chorych, a tym samym - poprawia ich zdrowie.
W jaki sposób jest produkowana insulina?
Dawniej stosowano oczyszczaną chemicznie insulinę pochodzącą z trzustek wołowych i wieprzowych, ale czasem powodowała ona odczyny uczuleniowe. Dzięki postępowi medycyny można obecnie stosować taką insulinę, jaką produkuje nasza trzustka - w odróżnieniu od insuliny zwierzęcej określa się ją jako insulinę ludzką. Insulina ludzka jest produkowana z wykorzystaniem tzw. inżynierii genetycznej. Ponieważ znana jest już struktura genu kodującego insulinę, po wszczepieniu go do genomu bakterii o nazwie Escherichia coli doprowadza się bakterie do wytwarzania insuliny i w ten sposób uzyskuje się ją na masową skalę. Insulina dostępna na rynku farmaceutycznym w Polsce jest importowana z zagranicy, ale od kilku lat jest ona również syntetyzowana w Polsce.
Jakie są rodzaje insuliny?
W Polsce stosuje się dwa główne rodzaje insulin: insulinę ludzką i analogi insuliny. Insulina ludzka jest identyczna z insuliną produkowaną przez trzustkę człowieka, natomiast insuliny analogowe powstały poprzez modyfikację budowy insuliny ludzkiej. Taka zmiana w strukturze cząsteczki insuliny sprawia, że zmienia się początek i czas działania insuliny, co umożliwia dostosowanie jej podawania do pór posiłków.
Jakie są czasy działania insuliny i kiedy którą należy podawać?
Istnieje kilka rodzajów insuliny, które dzieli się w zależności od początku, szczytu i maksymalnego czasu działania. Są one stosowane w różnych sytuacjach, zależnie od zapotrzebowania chorego. Plan leczenia insuliną z uwzględnieniem stosowania poszczególnych preparatów jest zawsze ustalany przez lekarza.
Wyróżniamy insuliny ludzkie krótko działające (inaczej określane jako insulina neutralna), które rozpoczynają działanie ok. 30 minut po wstrzyknięciu, szczyt działania nastepuje po 1-4 godzinach, a maksymalny czas działania wynosi 6-9 godzin.
Druga grupa to insuliny ludzkie o średnim czasie działania (inaczej określane jako insulina izofanowa, stosowany też bywa skrót NPH od ang. neutral protamine Hagedorn). Działanie zmniejszające stężenie glukozy we krwi rozpoczynają one około 0,5-1,5 godziny po wstrzyknięciu, szczyt działania następuje po 3-12 godzinach, a maksymalny czas działania wynosi 18-22 godzin.
Kolejna grupa to analogi insulin, które dzieli się na szybko działające i długo działające.
Szybko działające analogi insuliny rozpoczynają działanie już około 10-20 minut po wstrzyknięciu, szczyt ich działania następuje 1-3 godzin po iniekcji, a maksymalny czas działania wynosi 2-5 godzin. Do tej grupy należy insulina aspart, insulina glulizynowa i insulina lispro.
Długo działające analogi insuliny rozpoczynają działanie po 1-4 godzinach i działają do 24 godzin. Insuliny te nie mają wyraźnego szczytu działania, dlatego określa się je jako „bezszczytowe”. Powoduje to mniejszą częstość hipoglikemii w godzinach nocnych i eliminację tzw. zjawiska brzasku, czyli hiperglikemii we wczesnych godzinach porannych. Do tej grupy należą: insulina degludec, insulina detemir i insulina glargine.
Oprócz tych rodzajów insuliny są jeszcze stosowane mieszaniny insulinowe, które składają się z ludzkiej insuliny krótko działającej i ludzkiej insuliny o pośrednim czasie działania lub też z analogu szybko działającego i analogu długo działającego. Mieszaniny insulin są przeznaczone głównie do leczenia chorych na cukrzycę typu 2, którzy nie wymagają tzw. intensywnej insulinoterapii, będącej zasadniczym sposobem leczenia cukrzycy typu 1.
Ile razy dziennie trzeba wstrzykiwać insulinę i kiedy jaką insulinę stosujemy?
Są dwa główne modele insulinoterapii: intensywna i konwencjonalna. Intensywna insulinoterapia oznacza 4 lub więcej wstrzyknięć insuliny w ciągu dnia i jest zasadniczym sposobem leczenia cukrzycy typu 1. Terapia przy zastosowaniu osobistej pompy insulinowej jest również określana jako intensywna insulinoterapia. Model ten ma na celu odtworzenie wydzielania insuliny przez trzustkę człowieka. Trzustka cały czas wydziela do krwiobiegu małe ilości insuliny (jest to tzw. wydzielanie podstawowe, określane też jako tzw. bazalne), natomiast po rozpoczęciu spożywania posiłku wydziela się duża ilość insuliny w krótkim czasie.
W modelu intensywnej insulinoterapii stosujemy insulinę ludzką krótko działającą pół godziny przed pierwszym śniadaniem, obiadem i pierwszą kolacją lub analog szybko działający zaraz przed tymi głównymi posiłkami. Ponieważ insulina ludzka działa aż 6-8 godzin, więc, aby uniknąć niedocukrzenia konieczne jest spożycie dodatkowych posiłków: drugiego śniadania, podwieczorku i drugiej kolacji. Stosując insuliny ludzkie, należy dokładnie przestrzegać pór posiłków, aby uniknąć zmniejszenia stężenia glukozy we krwi (niedocukrzenia).
Kiedy stosujemy analogi insuliny?
Zastosowanie analogów szybko działających zwalnia nas z konieczności ścisłego przestrzegania pór posiłków i umożliwia większą elastyczność w ich doborze, co jest szczególnie ważne dla dzieci, młodzieży i osób czynnych zawodowo.
Stosując insuliny krótko działające i analogi szybko działające, próbujemy odtworzyć wyrzuty insuliny z trzustki towarzyszące posiłkom. Brakuje jeszcze tzw. podstawowego wydzielania insuliny, które można odtworzyć przez zastosowanie wieczorem insuliny ludzkiej o pośrednim czasie działania lub analogu długo działającego. Czasem insulinę o pośrednim czasie działania podawać można dwa razy dziennie, zwłaszcza jeżeli przed posiłkami stosujemy analog szybko działający.
Przy zastosowaniu intensywnej insulinoterapii można uzyskać najlepsze wyrównanie cukrzycy typu 1.