Wywiad lekarski
Pierwszy i podstawowy etap diagnostyki chorób alergicznych stanowi szczegółowy wywiad lekarski, który umożliwia ustalenie okoliczności pojawiania się objawów, występowania chorób alergicznych w rodzinie oraz objawów uczuleniowych zaobserwowanych w przeszłości. Kolejny etap to wykonanie badań dodatkowych. W zależności od charakteru objawów lekarz może zlecić wykonanie testów skórnych, prób prowokacyjnych, spirometrii oraz oznaczenie stężenia swoistych przeciwciał klasy IgE we krwi.
Testy skórne
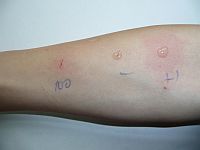
Podstawowym badaniem diagnostycznym w wykrywaniu alergii są testy skórne, które dzieli się na punktowe i śródskórne. Testy śródskórne polegają na wstrzyknięciu śródskórnym roztworu ze standaryzowanym alergenem. W przypadku testu punktowego taki roztwór nakłada się na skórę i nakłuwa ją specjalną igłą lub nożykiem.
Testy skórne najczęściej wykonuje się na skórze przedramion lub pleców; wynik odczytuje po upływie 15 minut. Jest dodatni, gdy pojawi się bąbel z czerwoną otoczką o średnicy większej niż 3 mm. W zależności od tego, jak duży jest bąbel i czy ma odnogi (pseudopodia), czy nie, określa się nasilenie reakcji (od +1 do +4).
Wykonanie testów skórnych punktowych jest wskazane zwłaszcza w przypadku objawów alergii na substancje obecne w powietrzu (np. na pyłki roślin, sierść zwierząt) lub na jad owadów błonkoskrzydłych (osa, pszczoła), natomiast testy śródskórne znalazły zastosowanie w diagnostyce alergii na leki. Alergia pokarmowa powoduje słabą reakcję skóry, dlatego też odpowiedzi w testach skórnych pokarmowych często nie są miarodajne.
Inny rodzaj testów skórnych to testy płatkowe. Stosuje się je w diagnostyce alergii kontaktowej, czyli zmian skórnych (wysypki), która pojawia się po kontakcie określonych substancji ze skórą. Antygen odpowiedzialny za rozwój alergii kontaktowej nie wywołuje objawów ogólnoustrojowych, np. w drogach oddechowych czy przewodzie pokarmowym, jakie obserwuje się w przypadku klasycznych natychmiastowych reakcji alergicznych, ale jedynie w miejscu kontaktu antygenu ze skórą.
Czasami obserwuje się ogniska odległe od miejsca kontaktu z antygenem, zawsze jednak reakcja alergiczna ma charakter miejscowy i ograniczony. Większość związków wywołujących alergię kontaktową to substancje o małej masie cząsteczkowej, które pobudzają układ immunologiczny po połączeniu się z białkami w skórze. Alergię kontaktową najczęściej wywołują: nikiel, chrom, guma, balsam peruwiański, niektóre maści, składniki perfum, dezodorantów i mydeł.
Badania laboratoryjne
Oznaczanie stężenia swoistych immunoglobulin E w surowicy krwi (IgE) u niektórych osób wykonuje się alternatywnie wobec testów skórnych. Swoiste (specyficzne) przeciwciała klasy IgE powstają wskutek kontaktu z alergenem, czyli substancją, na którą układ immunologiczny zareagował nadwrażliwie. W związku z tym wytworzył zapas specjalnych przeciwciał IgE rozpoznających alergen i gotowych do jego zniszczenia. Od tego momentu, jeśli dojdzie do kontaktu z alergenem, przeciwciała natychmiast go rozpoznają i informują o tym komórki wyspecjalizowane w mobilizowaniu układu odpornościowego do walki z pozornym wrogiem. Najczęściej swoiste IgE skierowane są przeciwko alergenom roztoczy kurzu domowego, pyłków drzew, traw, zbóż, chwastów, naskórka zwierząt, pleśni, jadów owadów błonkoskrzydłych oraz alergenom pokarmowym.
Badanie to jest szczególnie istotne w diagnostyce alergii u dzieci i pacjentów, u których wykonanie testów skórnych jest trudne lub niemożliwe. Ma to miejsce np. wówczas, gdy chorzy przyjmują stale leki z powodu innych schorzeń, co uniemożliwia prawidłową interpretację testów skórnych i prowokacyjnych, ponieważ leki te osłabiają odpowiedź układu immunologicznego, a nie można ich odstawić na czas wykonania badań.
U chorych z podejrzeniem alergii często dokonuje się oceny odsetka/liczby granulocytów kwasochłonnych (eozynofilów) we krwi obwodowej (za patologiczny uważa się wzrost >4% w rozmazie krwi lub bezwzględną liczbę eozynofilów >400/mm3). Dla alergii charakterystyczny jest umiarkowane zwiększenie liczby eozynofilów. Wśród innych przyczyn eozynofilii wymienia się m.in. choroby pasożytnicze i nowotworowe.
Badanie spirometryczne
Badaniem pomocnym w diagnostyce dolegliwości, które mogą być związane z alergią, jest badanie spirometryczne. Spirometria nie wykrywa bezpośrednio alergii, ale służy do wykrywania zaburzeń wentylacji płuc, które są charakterystyczne np. dla astmy atopowej. Badanie spirometryczne polega na mierzeniu określonych objętości i szybkości przepływu powietrza w drogach oddechowych.
Testy prowokacyjne
W diagnostyce alergologicznej stosuje się także testy prowokacyjne (ekspozycyjne). Polegają one na podaniu potencjalnego alergenu w celu wywołania objawów chorobowych ze strony danego narządu. Można na przykład podać roztwór wyciągu alergenu w postaci kropli na błonę śluzową nosa lub zainhalować go do oskrzeli.
Rodzaje testów:
- donosowe i dooskrzelowe testy prowokacji
- prowokacja do worka spojówkowego
- dooskrzelowe testy prowokacyjne
- prowokacja pokarmowa (po wcześniejszym zastosowaniu diety eliminacyjnej, tj. odstawieniu pokarmów podejrzanych o wywołanie objawów chorobowych).
Testy prowokacyjne identyfikują alergeny odpowiedzialne za obserwowane u pacjenta objawy chorobowe. Stosuje się je także w przypadku uczulenia na wiele czynników. Pomagają wówczas określić alergen odpowiedzialny za pojawianie się objawów klinicznych, co z kolei ułatwia dobór immunoterapii swoistej (odczulania) i ocenę jej skuteczności.
Donosowe testy prowokacyjne polegają na podaniu roztworu alergenu do przewodu nosowego. W teście ocenia się reakcję błony śluzowej za pomocą rynoskopu (ocena wyglądu błony śluzowej) i rynomanometru (ocena przepływu i oporów powietrza w nosie), a także objawy kliniczne - liczbę kichnięć i ilość wodnistej wydzieliny. Prowokację donosową należy zaplanować poza sezonem pylenia w przypadku alergenów sezonowych i u chorych bez nasilonych objawów chorobowych w przypadku alergenów całorocznych.
Testy prowokacji dooskrzelowej polegają na wdychaniu aerozolu z alergenem. Stopień nasilenia reakcji alergicznej ocenia się na podstawie badania spirometrycznego, w którym bada się zmiany objętości i przepływu powietrza przez drogi oddechowych. Prowokację dooskrzelową wykonuje się tylko w warunkach szpitalnych, ponieważ u osób uczulonych może prowadzić do silnego skurczu oskrzeli (napadu duszności). Z tego powodu jest stosunkowo rzadko wykorzystywana w diagnostyce uczulenia.
Przed wykonaniem testów prowokacyjnych należy odstawić leki, które mogą zaburzać ich wyniki. Należą do nich leki przeciwhistaminowe (48 godzin w przypadku leków krótko działających), glikokortykosteroidy wziewne (3-6 dni), donosowe (3-6 dni) i ogólnoustrojowe. Testów prowokacyjnych nie wykonuje się w przypadku nasilenia objawów reakcji alergicznych oraz w trakcie infekcji (4-6 tygodni).