Ultrasonografia endoskopowa (EUS) to badanie endoskopowe przewodu pokarmowego. Za pomocą specjalnego przewodu – endoskopu z głowicą USG lekarz może obejrzeć wnętrze przewodu pokarmowego, ponadto pobrać do badania, np. fragment guza, a także wykonać zabiegi lecznicze, takie jak np. opróżnienie torbieli. Przygotowanie do zabiegu jest łatwe – wymaga pozostawania na czczo oraz ewentualnej wcześniejszej modyfikacji leczenia zmniejszającego krzepliwość krwi, a czasem także oczyszczenia jelita wlewkami, jeśli badanie będzie wykonywane przez odbyt
Co to jest ultrasonografia endoskopowa (EUS) i na czym polega?
Ultrasonografia endoskopowa (EUS, endosonografia) to metoda badania przewodu pokarmowego łącząca ocenę endoskopową i ultrasonograficzną. Za pomocą specjalnego endoskopu wyposażonego w głowicę USG wykonuje się badanie wnętrza przewodu pokarmowego, jego ścian i sąsiadujących narządów. EUS umożliwia obrazowanie ściany przewodu pokarmowego i narządów przylegających do przełyku, żołądka, dwunastnicy oraz odbytnicy. Podczas badania można wykonać również zabiegi diagnostyczne i terapeutyczne, takie jak drenaż torbieli trzustki czy biopsja zmian w trzustce.
Ultrasonografia endoskopowa (endoskopia) – wskazania
Ultrasonografia endoskopowa jest przydatna w diagnostyce chorób trzustki, takich jak drobne zmiany ogniskowe (np. torbiele), guzy trzustki i przewlekłe zapalenie trzustki.
Oprócz chorób trzustki, ultrasonografia endoskopowa wykorzystywana jest także w ocenie miejscowego zaawansowania nowotworów przewodu pokarmowego, m.in. głębokości naciekania ścian przełyku czy żołądka. Ma to ogromne znaczenie w planowaniu leczenia nowotworów, m.in. kwalifikacji do leczenia poprzedzającego operację, do leczenia endoskopowego, a także w dyskwalifikacji z leczenia chirurgicznego. Możliwość wykonania biopsji zmian (guzów, torbieli) i pobrania wycinków do badania pod mikroskopem znacznie zwiększa skuteczność diagnostyki.
Kolejnymi wskazaniami do ultrasonografii endoskopowej są zmiany podśluzówkowe przewodu pokarmowego i kamica dróg żółciowych. Ocenie w ultrasonografii endoskopowej mogą podlegać także takie struktury, jak narządy znajdujące się w śródpiersiu tylnym (guzy, węzły chłonne, naczynia krwionośne), pęcherzyk żółciowy, wątroba, śledziona, lewe nadnercze i okolice odbytnicy. Oprócz badań diagnostycznych EUS daje możliwość wykonania zabiegów, m.in.:
- drenażu (czyli opróżnienia) torbieli trzustki i okołotrzustkowych zbiorników płynu oraz dróg żółciowych,
- neurolizy splotu trzewnego (w ramach leczenia bólu u chorych z chorobami trzustki).
Ultrasonografia endoskopowa (endoskopia) – przebieg badania
Endoskop jest wprowadzany do przewodu pokarmowego przez jamę ustną po wcześniejszym znieczuleniu gardła, podobnie jak w gastroskopii.
Ultrasonografia endoskopowa jest również wykorzystywana do oceny ściany odbytnicy i struktur z nią sąsiadujących. Wtedy aparat jest wprowadzany przez odbyt po uprzednim przygotowaniu wlewkami doodbytniczymi celem oczyszczenia jelita.
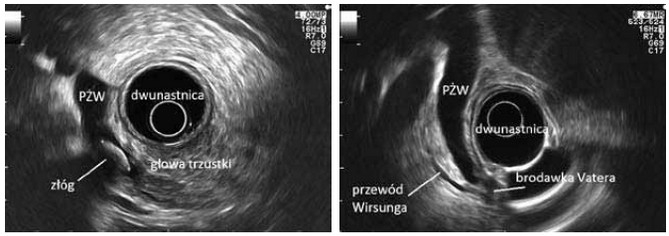
Fot. Zdjęcia wykonane podczas badania ultrasonografii endoskopowej (endoskopii, EUS)
W przypadku konieczności pobrania materiału do badania pod mikroskopem wykonuje się nakłucie igłą biopsyjną. Czasami wskazaniem do ultrasonografii endoskopowej jest wykonanie drenażu, czyli opróżnienia torbieli lub innego zbiornika płynu. Pod kontrolą EUS lekarz wybiera miejsce, w którym jest najlepsze przyleganie między zbiornikiem płynu, który ma być nakłuty, a ścianą przewodu pokarmowego. Po nakłuciu zawartość zbiornika zostaje opróżniona do żołądka lub dwunastnicy przez plastikowe albo metalowe dreny.
Ultrasonografia endoskopowa może być wykonywana bez znieczulenia, po premedykacji, czyli podaniu leków przeciwbólowych lub w znieczuleniu ogólnym. Ten ostatni rodzaj znieczulenia konieczny jest zwłaszcza w przypadku zabiegów terapeutycznych, przy których ewentualne poruszenie się pacjenta może się wiązać z niebezpieczeństwem.
Jak przygotować się do ultrasonografii endoskopowej?
Ultrasonografia endoskopowa jest wykonywana u pacjenta pozostającego na czczo.
Zwykle przed planowanym badaniem ultrasonografii endoskopowej wykonuje się badania laboratoryjne, takie jak morfologia krwi, układ krzepnięcia, elektrolity, ewentualne hormony tarczycy.
Czasami przed bardziej inwazyjnymi procedurami lekarz zleci dodatkowe badania, takie jak grupa krwi, aktywność amylazy, stężenie mocznika/kreatyniny, EKG.
Pacjenci chorujący na poważne choroby przewlekłe (np. nadciśnienie tętnicze, padaczka, cukrzyca), którzy wymagają regularnego przyjmowania leków, powinni skonsultować z lekarzem przyjęcie porannej dawki leku. Zwykle można przyjąć poranną dawkę leku, popijając niewielką ilością wody, a w przypadku cukrzycy należy pominąć poranną dawkę zarówno insuliny, jak i doustnych leków przeciwcukrzycowych.
Specjalne przygotowanie koniczne jest u osób przyjmujących leki zmniejszające krzepliwość krwi, takie jak acenokumarol czy warfaryna. Stosowanie tych leków należy przerwać na około 5–7 dni przed badaniem pod opieką lekarza rodzinnego. W zamian należy zastosować heparynę drobnocząsteczkową podawaną podskórnie w dawkach przepisanych przez lekarza.
Bezpośrednio przed planowanym EUS należy wykonać badanie wskaźników krzepnięcia (wskaźnik protrombinowy, INR). Zabiegi terapeutyczne wykonuje się jedynie przy prawidłowych wartościach parametrów układu krzepnięcia.
Jeśli przyjmowane są inne nowsze leki przeciwkrzepliwe (dabigatran, rywaroksaban), a także preparaty kwasu acetylosalicylowego, klopidogrel lub tiklopidyna, również należy je odstawić według wskazań lekarza prowadzącego. W niektórych przypadkach konieczne będzie również podanie heparyny drobnocząsteczkowej i kontrola wskaźników krzepnięcia (APTT, czas protrombinowy).
Ultrasonografia endoskopowa (endoskopia) – przeciwwskazania
Jedynym bezwzględnym przeciwskazaniem jest brak zgody pacjenta na badanie.
Przeciwskazania względne, czyli stany, które mogą stanowić przeciwskazanie to m.in. ostre zespoły wieńcowe, ostra lub ciężka przewlekła niewydolność serca, ostra niewydolność oddechowa oraz niewyrównane zaburzenia krzepnięcia krwi. Decyzja o wykonaniu lub odstąpieniu od badania zależy zawsze od konkretnej sytuacji i pacjenta. Podstawową zasadą w przypadku podejmowaniu decyzji o wykonywaniu konkretnych badań jest wykonanie badania tylko wtedy, gdy jego wynik wpłynie na dalsze postępowanie, a potencjalne korzyści przewyższają ryzyko związane z zabiegiem.
Ultrasonografia endoskopowa (endoskopia) – powikłania
Każdy zabieg endoskopowy wiąże się z ryzykiem pewnych powikłań. Ultrasonografia endoskopowa diagnostyczna nie niesie większego ryzyka powikłań niż standardowa gastroskopia. Częstość występowania powikłań zwiększa się w przypadku EUS terapeutycznej, czyli połączonej np. z biopsją zmian w trzustce, która związana jest z ryzykiem krwawienia i zapalenia trzustki. Podobnie założenie drenażu jest obarczone ryzykiem powikłań, które mogą wymagać leczenia operacyjnego, takich jak perforacja (przedziurawienie przewodu pokarmowego), krwawienie oraz zakażenie czy przemieszczenie drenu do światła drenowanego zbiornika.
Niekiedy mogą również wystąpić powikłania związane ze znieczuleniem oraz narażenie na promieniowanie RTG.
Postępowanie po ultrasonografii endoskopowej (endoskopii)
Po badaniu należy pozostawać na czczo, dopóki lekarz nie da odpowiednich zaleceń. Zazwyczaj pierwszy posiłek, zależnie od rodzaju zabiegu, można spożyć minimum 2 h po ustąpieniu znieczulenia miejscowego gardła.
Bezpośrednio po zabiegu stan pacjenta jest monitorowany, a niezbędne badania biochemiczne są wykonywane w celu wczesnego rozpoznania ewentualnych powikłań. W przypadku występowania niepokojących objawów, np. dolegliwości bólowych, wymiotów, krwi w stolcu lub czarnego stolca, należy to niezwłocznie zgłosić lekarzowi lub pielęgniarce.
Zwykle po ultrasonografii endoskopowej można opuścić szpital w dniu badania. W niektórych przypadkach konieczne jest przedłużenie hospitalizacji.
Jeśli zabieg endoskopowy wykonywany jest w warunkach ambulatoryjnych w znieczuleniu ogólnym, nie wolno prowadzić pojazdów mechanicznych w tym dniu i konieczna jest opieka drugiej osoby przy powrocie do domu.















