Co to są ostre zespoły wieńcowe (OZW) i jakie są ich przyczyny?
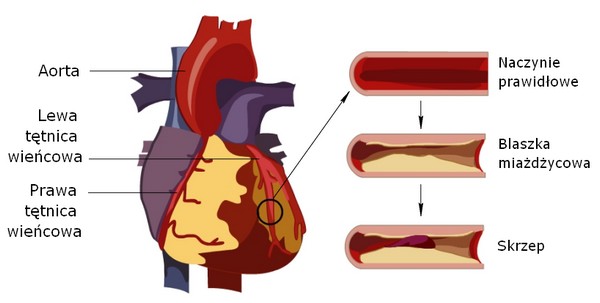
Ostre zespoły wieńcowe są rodzajem choroby wieńcowej, czyli stanów niedokrwienia mięśnia sercowego związanych ze zmianami w tętnicach wieńcowych. Tętnice wieńcowe to drobne tętnice, których zadaniem jest zaopatrywanie serca (mięśnia sercowego) w tlen i składniki odżywcze.
Choroba wieńcowa dzieli się na stabilne zespoły wieńcowe (inaczej przewlekłą chorobę wieńcową) oraz ostre zespoły wieńcowe (OZW).
Do ostrych zespołów wieńcowych dochodzi, kiedy wystąpi nagłe zaburzenie równowagi między zapotrzebowaniem mięśnia sercowego na tlen a dostarczeniem tlenu. Najczęściej przyczyną takiego stanu jest miażdżyca tętnic wieńcowych, a dokładniej zmniejszenie drożności tętnicy wieńcowej przez zakrzep, który powstaje na uszkodzonej blaszce miażdżycowej. Miażdżyca to przewlekła choroba zapalna tętnic prowadząca do powstania tzw. blaszek miażdżycowych w obrębie ich ścian. Obecność blaszek miażdżycowych prowadzi do zwężenia światła tętnic. Z szacunkowych danych z 2002r wynika, że miażdżyca tętnic wieńcowych dotyczyła 1,5 mln Polaków.
Nie u każdej osoby chorującej na miażdżycę dojdzie do wystąpienia ostrego zespołu wieńcowego. Ostry zespół wieńcowy jest wynikiem współwystąpienia przynajmniej kilku czynników. Należą do nich:
- bodziec uszkadzający blaszkę miażdżycową, którym może być np. wzrost ciśnienia tętniczego,
- podatność blaszki na uszkodzenie (tzw. niestabilność), która sprawia, że bodziec jest w stanie uszkodzić blaszkę miażdżycową, przy czym nie każde uszkodzenie blaszki powoduje wystąpienie ostrego zespołu wieńcowego,
- skłonność do tworzenia zakrzepu wewnątrz tętnic.
Do ostrych zespołów wieńcowych należy zawał serca z uniesieniem odcinka ST (STEMI) oraz ostry zespół wieńcowy z bez uniesienia odcinka ST (NSTEMI) – zawał serca bez uniesienia odcinka ST i niestabilna dławica piersiowa. Nazwy te pochodzą od zmian widocznych w zapisie badania EKG (elektrokardiograficznego) u osoby chorej, czyli na elektrokardiogramie. W przypadku zawału z uniesieniem odcinka ST (STEMI) krzywa zapisu przyjmuje charakterystyczny kształt w określonym miejscu, zwanym odcinkiem ST. W przypadku zawału serca bez uniesienia odcinka ST, w elektrokardiogramie nie widać tej zmiany. Oczywiście, nie są to jedyne zmiany widoczne w zapisie EKG, a do właściwego zinterpretowania elektrokardiogramu potrzebne są umiejętności i doświadczenie, dlatego zawsze oceny wyniku badania dokonuje lekarz.
W zawale serca STEMI zwykle dochodzi do nagłego zmniejszenia drożności tętnicy wieńcowej przez zakrzep powstający na uszkodzonej blaszce miażdżycowej.
Inne przyczyny ostrych zespołów wieńcowych są znacznie rzadsze i obejmują między innymi skurcz tętnicy wieńcowej, zapalenie tętnicy wieńcowej, uraz tętnicy wieńcowej, zatorowość wieńcową, niedokrwistość, zatrucie tlenkiem węgla, wady serca, sepsę i wiele innych.
Jak często występują ostre zespoły wieńcowe?
Ostre zespoły wieńcowe występują w Polsce z częstością około >140 000 OZW rocznie i odpowiadają za około 60 000 nagłych zgonów sercowych rocznie. Zapadalność na OZW (czyli liczba nowo zarejestrowanych przypadków) wynosiła w Polsce w 2018 r. 2997/mln mieszkańców.
Jak objawiają się ostre zespoły wieńcowe?
Najbardziej typowym objawem ostrego zespołu wieńcowego jest ból w klatce piersiowej o następujących cechach:
- zwykle bardzo silny, piekący, dławiący, gniotący lub ściskający,
- zlokalizowany zazwyczaj za mostkiem, odczuwany na większym obszarze,
- na ogół trwa co najmniej 20 min i stopniowo narasta,
- u 10–20% chorych promieniuje do żuchwy, lewego barku lub lewego ramienia (dalej zwykle do nadgarstka i palców ręki) albo do górnej części brzucha, rzadko do pleców (wtedy do okolicy między łopatkami),
- natężenie bólu nie zależy od fazy oddychania ani pozycji ciała,
- nie zmniejsza się po przyjęciu nitrogliceryny pod język.
U osób w starszym wieku (zwłaszcza u kobiet) lub chorujących na cukrzycę ból może być mniej charakterystyczny albo nie występuje wcale.
Inne objawy to:
- duszność (najczęściej u osób w podeszłym wieku),
- kaszel z odkrztuszaniem (w skrajnych przypadkach, kiedy dochodzi do obrzęku płuc – pienista, różowo podbarwiona plwocina),
- osłabienie,
- zawroty głowy,
- stan przedomdleniowy lub omdlenie,
- kołatanie serca,
- ból w górnej części brzucha na środku lub po prawej stronie z towarzyszącymi nudnościami, a nawet wymiotami, czasem może być jedyną dolegliwością,
- niepokój lub lęk, strach przed zbliżającą się śmiercią – zwłaszcza u osób z silnym bólem w klatce piersiowej.
Co robić w przypadku wystąpienia objawów OZW?
W przypadku wystąpienia nagłego silnego bólu w klatce piersiowej, zwłaszcza jeśli towarzyszy mu osłabienie lub inne niepokojące objawy, należy jak najszybciej zadzwonić po pogotowie ratunkowe (999 lub 112). Podobne dolegliwości mogą wystąpić również z innych przyczyn zagrażających życiu. Nie należy opóźniać decyzji o wezwaniu pogotowia ani na własną rękę szukać pomocy medycznej, ponieważ znaczna część chorych z zawałem STEMI umiera przed dotarciem do szpitala.
Zapamiętaj numer pogotowia ratunkowego: 999 lub 112.
Należy umożliwić choremu przebywanie w wygodnej pozycji, zapewnić dostęp do świeżego powietrza. W przypadku utraty przytomności należy chorego ułożyć w pozycji bocznej ustalonej. W przypadku objawów nagłego zatrzymania krążenia należy niezwłocznie udzielić pierwszej pomocy zgodnie z postępowaniem u osoby z zatrzymaniem krążenia.
Cechy bólu w klatce piersiowej, które nie są charakterystyczne dla ostrych zespołów wieńcowych:
- ból ostry, kłujący, związany z cyklem oddechowym (np. ból pojawia się podczas wdechu),
- ból zlokalizowany odczuwalny na małej powierzchni (wielkości opuszki palca),
- ból wyzwalany przez zmianę pozycji ciała lub ucisk,
- stały ból trwający wiele godzin,
- ból trwający bardzo krótko (kilka sekund).
W jaki sposób lekarz ustala rozpoznanie OZW?
Najpierw lekarz zbiera dokładny wywiad dotyczący objawów – charakteru i rodzaju bólu w klatce piersiowej, czasu trwania oraz ewentualnych objawów towarzyszących. Następnie bada pacjenta, a w przypadku podejrzenia OZW zleca wykonanie badania elektrokardiograficznego (EKG). W szpitalu lekarz zleca także natychmiastowe wykonanie badań laboratoryjnych krwi. Samo rozpoznanie wstępne najczęściej ustala się na podstawie objawów i wyniku badania EKG, a ostatecznie potwierdzają je wyniki badań laboratoryjnych.
Należy pamiętać, że interpretacja zapisu EKG nie zawsze jest prosta. Zapis w czasie zawału może ulegać zmianom w czasie – dochodzi do tzw. ewolucji zawału, stąd widoczne zmiany mogą być niecharakterystyczne. Często wymaga to powtarzania badania w odstępach czasu.
W szpitalu u pacjenta w ostrej fazie zawału jak najwcześniej oznacza się we krwi stężenie tzw. markerów biochemicznych, tzw. troponin sercowych. Troponiny są białkami wchodzących w skład komórek mięśnia sercowego, odgrywającymi nieodzowną rolę w jego skurczu. Martwica spowodowana niedokrwieniem powoduje istotn zwiększenie ich stężenia we krwi.
Ponadto badaniem dodatkowym, które może zlecić lekarz jest ultrasonografia serca (UKG), czyli ECHO serca. Może uwidocznić zaburzenia skurczu mięśnia sercowego wywołane niedokrwieniem i martwicą oraz jego groźne powikłania, np. pęknięcie serca, ostrą niedomykalność zastawki mitralnej. Badanie UKG pozwala także różnicować inne stany zagrożenia życia przebiegające z bólem w klatce piersiowej np. rozwarstwiający tętniak aorty.
Jakie są metody leczenia OZW?
Najskuteczniejszą metodą leczenia OZW jest tzw. reperfuzja (czyli przywrócenie prawidłowego przepływu w tętnicy wieńcowej) najczęściej poprzez zabieg – przezskórną angioplastykę wieńcową. Jest to tzw. leczenie inwazyjne. Strategia i pilność postępowania jest różna w zależności od rodzaju OZW (NSTEMI/STEMI), czasu jaki upłynął od początku objawów (>12 h <12 h) oraz dostępności pracowni hemodynamicznych wykonujących angioplastykę wieńcową.
Leczeniem zawału STEMI jest leczenie inwazyjne, które należy wdrożyć jak najszybciej. Pacjentów, u których ból trwa krócej niż 12 godzin niezwłocznie kieruje się do szpitala, w którym istnieje możliwość takiego leczenia. Jeśli transport do ośrodka, w którym wykonuje się takie leczenie zajmuje więcej niż 120 minut (lub pacjent nie wyraża zgody na leczenie inwazyjne), wtedy w pierwszej kolejności stosuje się tzw. leczenie trombolityczne.
Leczenie trombolityczne polega na podawaniu pacjentowi leków trombolitycznych, które mają za zadanie rozpuścić skrzep w tętnicy wieńcowej oraz udrożnić ją.
Obecnie w Polsce istnieje wiele pracowni hemodynamiki, w których wykonuje się angioplastykę wieńcową, więc dostępność leczenia inwazyjnego jest bardzo dobra, dlatego leczenie trombolityczne stosuje się bardzo rzadko.
Leczenie inwazyjne obejmuje angioplastykę wieńcową i operacyjne pomostowanie tętnic wieńcowych, zwane często by-passami.
Podstawą leczenia OZW jest obecnie wykonanie koronarografii wraz z przeprowadzeniem PCI, czyli przezskórnej interwencji wieńcowej nazywanej angioplastyką wieńcową (lub balonikowaniem).
Angioplastyka wieńcowa jest zabiegiem polegającym na udrożnieniu zwężonej lub nawet zupełnie zamkniętej tętnicy wieńcowej. Do przeprowadzenia zabiegu konieczne jest nakłucie tętnicy – obecnie najczęściej promieniowej (na przedramieniu), rzadziej udowej, przez którą wprowadza się do naczyń wieńcowych specjalny cewnik z balonikiem. Balonik ten można rozprężyć poprzez jego wypełnienie mieszaniną fizjologicznego roztworu NaCl i kontrastu pod ciśnieniem, następnie dodatkowo przez ten cewnik wprowadza się protezę naczyniową, tak zwany stent, obecnie najczęściej pokryty lekiem, który zmniejsza ryzyko ponownego zwężeniu naczynia. Stent ma postać małej sprężynki lub rurki podtrzymującej ścianę tętnicy i ma za zadanie utrzymać jej drożność, czyli zapobiegać ponownemu „zatkaniu się” tętnicy.
Pomostowanie tętnic wieńcowych (CABG), zwane często w skrócie by-passami, to zabieg wszczepienia tzw. pomostów do tętnic wieńcowych, czyli wytworzenia dróg, którymi krew może omijać zamknięty fragment tętnicy. Polega on na wytworzeniu połączenia naczyniowego zastępującego zwężoną tętnicę, którym jest np. żyła podudzia pobrana od samego pacjenta, omijającego zwężoną tętnicę. Pomostowanie tętnic wieńcowych jest operacją wykonywaną przez kardiochirurga, wiąże się z rozcięciem klatki piersiowej i obecnie jest rzadko wykonywana w zawale.
Preferowaną metodą leczenia jest angioplastyka wieńcowa, ponieważ stanowi zabieg dużo mniej inwazyjny. Czasem jednak wykonanie pomostowania tętnic wieńcowych jest konieczne. Decyzję o sposobie leczenia podejmuje się w trakcie konsylium tak zwanej Kardiogrupy (HEART TEAM), w skład której wchodzą kardiolog inwazyjny, nieinwazyjny, kardiochirurg, a często wielu innych specjalistów, np. radiolog, anestezjolog itp.
Leczenie zawału serca bez uniesienia odcinka ST (NSTEMI) różni się u poszczególnych pacjentów. U części chorych stosuje się diagnostykę inwazyjną, czyli wykonanie koronarografii, a u innych wdraża się leczenie zachowawcze, czyli podawanie leków. Każdy pacjent z NSTEMI musi być monitorowany.
Czy możliwe jest całkowite wyleczenie OZW?
Tak, możliwe jest całkowite wyleczenie, jednak przebycie OZW pozostawia w sercu „ślad”. Przebycie ostrego zespołu wieńcowego wiąże z ryzykiem zdrowotnym związanym głównie z przyczyną, którą OZW spowodowała, czyli zazwyczaj miażdżycą.
Co trzeba robić po zakończeniu leczenia?
Powrót do normalnej aktywności życiowej jest możliwy po różnym czasie w zależności od rodzaju OZW, stosowanego leczenia oraz chorób współistniejących. Po przebytym zawale konieczne jest także przyjmowanie leków, zgodnie z zaleceniami lekarza. Należy pamiętać, że przebycie jednego epizodu OZW nie znaczy, że taka sytuacja nie może powtórzyć się w przyszłości, dlatego należy ściśle przestrzegać zaleceń lekarza, chodzić na kontrole oraz wykonywać zalecone badania. Bardzo ważna jest modyfikacja trybu życia, która jest równie istotna, jak inne zalecenia lekarskie. Należy omówić te kwestie ze swoim lekarzem prowadzącym.
Po zakończeniu leczenia szpitalnego wskazana jest kontynuacja leczenia w Poradni Kardiologicznej. Zazwyczaj lekarz zleci wykonanie echo serca w okresie 6–12 tygodni po zawale i zakończonym leczeniu. Niektórzy pacjenci będą wymagali wszczepienia tzw. kardiowertera-defibrylatora. Jest to niewielkie urządzenie wszczepiane na klatce piersiowej, które jest połączone elektrodą z sercem i w razie wystąpienia niebezpiecznych zaburzeń rytmu serca przerywa je, wysyłając do serca za pośrednictwem elektrody impuls elektryczny.
Należy pamiętać, że zawał serca zazwyczaj pozostawia trwałe następstwa. Serce nie kurczy się już tak samo efektywnie jak przed zawałem, mogą występować inne powikłania, dlatego bardzo ważne jest kontunuowanie leczenia.
Pacjent po zawale poddawany jest rehabilitacji kardiologicznej. Jej pierwszy etap odbywa się jeszcze w warunkach szpitalnych. Drugi etap może odbywać się w warunkach stacjonarnych – szpitalu rehabilitacyjnym, na oddziałach rehabilitacji kardiologicznej lub ambulatoryjnie, czyli na oddziałach dziennego pobytu.
Co można robić, aby uniknąć OZW?
Ze względu na to, że najczęstszą przyczyną OZW jest miażdżyca, należy robić wszystko, żeby zahamować jej postęp, co wiąże się ze zmniejszeniem ryzyka zachorowania na OZW. Podstawowe działania, które powinien zastosować pacjent, obejmują:
- zaprzestanie palenia tytoniu (czynnego i biernego),
- normalizację masy ciała, czyli zmniejszenie masy ciała u osób z nadwagą i otyłych,
- wprowadzenie zrównoważonej diety z wysoką zawartością jedno- i wielonienasyconych tłuszczów kosztem zmniejszenia spożycia tłuszczów nasyconych i trans,
- ograniczone spożycie soli kuchennej,
- zwiększenie aktywności fizycznej – szczególnie zaleca się wysiłek aerobowy o umiarkowanej intensywności przez 30 min, minimum 5 razy w tygodniu,
- coroczne szczepienie przeciwko grypie sezonowej.