Różyczka jest chorobą wirusową o miernej zakaźności, rozwijającą się tylko u ludzi. Jej przebieg jest zwykle łagodny, a poważne powikłania stwierdza się rzadko. Jednak zachorowanie na różyczkę u kobiet w ciąży, zwłaszcza w pierwszych 16 tygodniach, może być przyczyną poronienia, zgonu płodu lub porodu przedwczesnego oraz licznych wad wrodzonych.
Choroba szerzy się drogą powietrzną lub kropelkową, poprzez wydzielinę z drzewa oskrzelowego, od 7. dnia przed pojawianiem się wysypki do co najmniej 5.–7. dnia jej występowania. W krajach półkuli północnej do zakażeń dochodzi głównie w marcu, kwietniu i maju.
Przebieg choroby
Okres inkubacji (wylęgania) wynosi średnio 14 dni (12–23 dni). Objawy choroby są zwykle miernie nasilone i nawet w 50% przypadków przebieg jest subkliniczny lub niejednoznaczny.
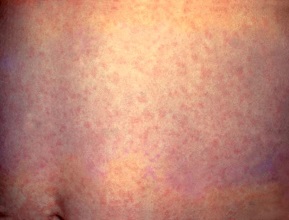
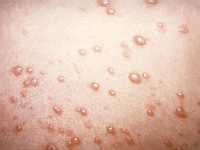
U dzieci pierwszym objawem jest zwykle wysypka plamisto-grudkowa koloru czerwonego. U starszych dzieci i dorosłych na 1–5 dni przed wystąpieniem wysypki mogą wystąpić objawy prodromalne, takie jak umiarkowana gorączka, złe samopoczucie i powiększenie węzłów chłonnych (zausznych, szyjnych i podpotylicznych). Wysypka pojawia się najpierw na twarzy i rozszerza się stopniowo na całe ciało, przez tyłów do stóp. Widoczna jest wyraźniej po ciepłym prysznicu lub kąpieli. Zanika po 3 dniach, w kolejności odwrotnej do pojawiania się. Choroba ma zwykle łagodny przebieg, ale opisano przypadki zapalenia opon mózgowych, które związane jest z dużą śmiertelnością.
U chorych dorosłych jako powikłanie choroby rozwija się zapalenie stawów (nawet u 70%), głównie dłoni, nadgarstka i kolan. Niekiedy dochodzi do powikłań hematologicznych (małopłytkowość), zapalenia nerwów oraz zapalenia spojówek.
Różyczka u kobiet w ciąży
O poważnych powikłaniach choroby u dzieci matek, które w ciąży chorowały na różyczkę, pierwszy doniósł australijski okulista Norman Gregg. W 1941 r. opisał przypadki zaćmy u noworodków po epidemii różyczki, która ogarnęła świat rok wcześniej. Zapoczątkowało to rozpoznawanie zespołu różyczki wrodzonej (congenital rubella syndrome – CRS).
Teratogenne działanie wirusa różyczki u płodu związane jest głównie z wiekiem ciążowym w momencie zakażenia. Najcięższe powikłania stwierdza się w przypadku zakażenia w pierwszych 4 miesiącach ciąży. Dotyczą one praktycznie wszystkich układów i narządów. Najczęstszym powikłaniem (i często jedynym, jeśli do zakażenia doszło po 4. miesiącu ciąży) jest głuchota (60–75%). Mogą wystąpić również wady oczu, w tym zaćma, jaskra, uszkodzenia siatkówki oraz małoocze (10–25%). Nierzadko stwierdza się wady układu sercowo-naczyniowego (10–20%), zaburzenia neurologiczne, małogłowie oraz upośledzenie umysłowe (10–25%). Ocenia się, że jeśli do zakażenia doszło w pierwszych 11 tygodniach ciąży, wady wrodzone wystąpią u około 90% dzieci. Objawy CRS mogą pojawić się z opóźnieniem, nawet po 2–4 latach. Zalicza się do nich m.in. cukrzycę, zapalenie tarczycy, niedobór hormonu wzrostu i zaburzenia zachowania.
Zakażenie w późniejszych tygodniach ciąży (po 16. tyg.) nie jest już tak groźne (ryzyko wystąpienia wad wrodzonych praktycznie nie istnieje), a infekcja w III trymestrze najpewniej nie stanowi zagrożenia dla płodu (prawdopodobnie ze względu na odpowiedź immunologiczną płodu oraz przenikanie matczynych przeciwciał do płodu).
Mimo dużego ryzyka wystąpienia powikłań trzeba pamiętać, że nie każde zakażenie u płodu wiąże się z wystąpieniem CRS.
Rozpoznanie
Ponieważ wiele innych chorób przebiegających z wysypką może naśladować wysypkę różyczkową, a prawie 50% przypadków przebiega bezobjawowo, rozpoznanie tylko na podstawie obrazu klinicznego jest utrudnione. Dlatego też w każdym przypadku podejrzenia różyczki u kobiet w ciąży wskazane jest wykonanie badań laboratoryjnych. Wykrycie wirusa m.in. we krwi, moczu czy wydzielinie z nosa i gardła za pomocą hodowli lub łańcuchowej reakcji polimerazy pozwala na ostateczne rozpoznanie zakażenia, ale jest badaniem pracochłonnym i nie stosuje się go rutynowo.
Pośrednio o zakażeniu świadczy stwierdzenie przeciwciał klasy IgM, zwiększenie miana IgG oraz ich mała awidność. To ostatnie badanie pozwala na różnicowanie zakażeń ostrych i przewlekłych. Należy pamiętać, że stwierdzenie obecności przeciwciał klasy IgM nie zawsze świadczy o ostrym zakażeniu, gdyż u części osób wynik badania może być fałszywie dodatni w przypadku zakażenia mononukleozą i parwowirusem. Badania należy wykonać możliwie jak najwcześniej (7–10 dni od początku choroby) i powtórzyć po 14–21 dniach (minimum 7 dni).
Potwierdzenie choroby u matki nie oznacza, że doszło do wertykalnego zakażenia wewnątrzmacicznego, a infekcja u płodu nie zawsze powoduje wystąpienie wad.
Postępowanie
W każdym przypadku wystąpienia u kobiety w ciąży objawów różyczkopodobnych lub kontaktu z osobą chorującą na różyczkę należy przede wszystkim ustalić dokładnie wiek ciążowy oraz stan matczynej odporności.
U 90% kobiet, które przed ciążą przebyły szczepienie przeciwko wirusowi różyczki lub chorowały na różyczkę, stwierdza się pełną odporność, a ryzyko reinfekcji w ciąży (i zakażenia u płodu) jest bardzo małe. Zaleca się jednak wykonanie badań serologicznych, jeśli ciąża trwa krócej niż 13 tygodni. U osób nieuodpornionych (także w przypadkach, w których stan odporności nie jest znany) należy niezwłocznie wykonać badania serologiczne, zwłaszcza jeśli ciąża nie trwa dłużej niż 16 tygodni.
Rozpoznanie CRS u płodu za pomocą badań nieinwazyjnych (ultrasonografia) jest trudne ze względu na brak swoistych dla choroby objawów. W uzasadnionych przypadkach stosuje się metody inwazyjne, takie jak badanie próbki kosmówki (10.–12. tydz. ciąży), płynu owodniowego (amniopunkcja – 14.–16. tydz. ciąży) i krwi płodowej (kordocenteza – 18.–20. tydz. ciąży).
Profilaktyka
Jedyną metodą zapobiegania zarówno różyczce, jak i jej następstwom, w tym CRS, są szczepienia. Po wprowadzeniu szczepień przeciwko różyczce liczba przypadków CRS na świecie w latach 1996–2009 zmniejszyła się pięciokrotnie. W Polsce najpierw wprowadzono szczepienia przeciwko różyczce szczepionką monowalentą u dziewczynek w wieku 13 lat (1989 r.), a od 2003 r. w ramach szczepień ochronnych wszystkim dzieciom podaje się dwie dawki (w 2. i 10. roku życia) szczepionki skojarzonej przeciwko odrze, śwince i różyczce (measles, mumps, rubella – MMR).
Główny Inspektor Sanitarny zaleca również szczepienia (ale nierefundowane) u osób, które nie zostały zaszczepione w ramach szczepień obowiązkowych, oraz u tych, które wcześniej były szczepione szczepionkami monowalentnymi (drugie szczepienie traktuje się jako szczepienie przypominające). Ponadto zaszczepić powinny się młode kobiety, zwłaszcza pracujące w przedszkolach, szkołach, szpitalach i przychodniach, które do tej pory nie były szczepione w 13. roku życia, lub jeżeli od szczepienia podstawowego w 13. roku życia minęło więcej niż 10 lat.
Po szczepieniu kobiety nie powinny zachodzić w ciążę przez co najmniej miesiąc (szczepi się żywym, atentowanym wirusem), ale dostępne dane nie wskazują na ryzyko wystąpienia różyczki wrodzonej u kobiet, które zaszczepiono tuż przed zajściem w ciążę lub na początku ciąży. Mimo że wprowadzenie szczepień w naszym kraju spowodowało blisko pięciokrotne zmniejszenie zachorowalności na różyczkę w 2010 r., Polska pozostaje krajem regionu europejskiego, w którym odnotowuje się największą liczbę zachorowań. Pomiędzy 2003 a 2006 r. nie odnotowano zespołu różyczki wrodzonej, w 2007 i 2008 r. zaobserwowano po 1 przypadku CRS.
Pomimo wprowadzenia szczepień ochronnych nadal 5–10% młodych kobiet pozostaje nieuodpornionych między innymi z powodu zaniechania szczepień lub występowania przeciwwskazań; grupa ta jest narażona na zachorowanie w czasie ciąży.
Zapamiętaj
Różyczka jest chorobą przebiegającą zwykle łagodnie i bez powikłań, ale zachorowanie u kobiet w ciąży może prowadzić do ciężkich powikłań u płodu i noworodka.Jedynym skutecznym sposobem zapobiegania CRS są szczepienia.
Wszystkie młode kobiety, nawet te nieplanujące ciąży, powinny się zaszczepić przeciwko różyczce, jeśli nie zostały objęte obowiązkowym szczepieniem w 13. roku życia lub jeśli od tego szczepienia minęło więcej niż 10 lat.
Piśmiennictwo:
1. Dontigny L., Arsenault M.Y., Martel M.J.: Rubella in pregnancy. SOGC clinical practice guidelines No 203, 2008. J. Obstet. Gynaecol. Can. 2008; 30: 152–158.2. Usonis V., Anca I., André F. i wsp.: Rubella revisited: Where are we on the road to disease elimination in Central Europe? Vaccine 2001; 29: 9141–9147.
3. Berger B.E., Omer S.B.: Could the United States experience rubella outbreaks as a result of vaccine refusal and disease importation? Hum. Vaccin. 2010; 12: 1016–1020.
4. Woźniakowska-Gęsicka T., Wiśniewska-Ligier M., Jóźwiak-Markiewicz A.: Zmiana profilu chorob infekcyjnych w Polsce w ostatnim 20-leciu. Przegl. Pediatr. 2010; 40: 105–108.
5. Gregg N.M.: Congenital cataract following German measles in the mother. Trans. Ophthalmol. Soc. Aust. 1941; 3: 35–46.
6. De Sabtis M., Cavaliere A.F., Straface G., Caruso A.: Rubella infection in pregnancy. Reprod. Toxicol. 2006; 21: 390–398.
7. Reef S.E., Strebel P., Dabbagh A. i wsp.: Progress toward control of rubella and prevention of congenital rubella syndrome – worldwide, 2009. J. Infect. Dis. 2011; 204 (Suppl 1): 24–27.
8. Castillo-Solórzano C., Reef S.E., Morice A. i wsp.: Rubella vaccination of unknowingly pregnant women during mass campaigns for rubella and congenital rubella syndrome elimination, the Americas 2001-2008. J. Infect. Dis. 2011; 204 (Suppl 2): 713–717.
9. Załącznik do Komunikatu Głównego Inspektora Sanitarnego z dnia 28 października 2010 roku: program szczepień ochronnych na rok 2011. http://www.gis.gov.pl.
10. Zimmerman L., Rogalska J., Wannemuehler K.A. i wsp.: Toward rubella elimination in Poland: need for supplemental immunization activitis, enhanced surveillance, and further integration with measles elimination efforts. J. Infect. Dis. 2011; 204 (Suppl 1): 389–395.