Co to jest i jakie są przyczyny?
Rak płaskonabłonkowy spojówki (SCCC) to nowotwór złośliwy wywodzący się z nabłonka spojówki. Wyróżnia się dwie postacie raka: przedinwazyjną (carcinoma in situ – CIS) oraz inwazyjną. Rak płaskonabłonkowy może naciekać sąsiednie struktury oka (rogówkę, twardówkę; zob. Budowa narządu wzroku), może wrastać do wnętrza gałki ocznej lub do oczodołu oraz dawać przerzuty do regionalnych węzłów chłonnych i przerzuty odległe (zob. Budowa narządu wzroku). Przyczyny rozwoju raka płaskonabłonkowego nie są do końca poznane, jednak wyniki badań wskazują na dużą rolę promieniowania ultrafioletowego (UVA, UVB) oraz zakażeń podtypem 16 lub 18 wirusa brodawczaka ludzkiego (human papilloma virus – HPV). Ważną rolę odgrywa także upośledzenie czynności układu odpornościowego, na przykład po przeszczepach narządów, w trakcie leczenia immunomodulującego lub immunosupresyjnego oraz u pacjentów dializowanych. Rak płaskonabłonkowy spojówki należy też do zmian nowotworowych związanych z nabytym zespołem upośledzonej odporności (AIDS). Ponadto wśród czynników ryzyka wymienia się palenie tytoniu, współistnienie innych procesów nowotworowych oraz skórę pergaminowatą i barwnikową (xeroderma pigmentosum).
Jak często występuje?
Częstość występowania raka płaskonabłonkowego spojówki na świecie szacuje się rocznie na 0,02–3,5/100 000 osób. Najczęściej rak dotyczy osób starszych, głównie mężczyzn. W naszej strefie klimatycznej rak płaskonabłonkowy występuje rzadko, natomiast w krajach strefy równikowej jest dość częsty. Największy wzrost liczby zachorowań zaobserwowano w Afryce, co wiąże się z rozprzestrzenianiem się AIDS na tym kontynencie i narażeniem na działanie słońca.
Jak się objawia?
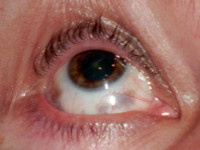
Rak płaskonabłonkowy spojówki powstaje w 80–90% w spojówce od strony nosa.
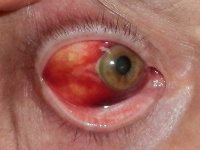
Objawia się w formie litego, płaskiego, różowego lub czerwonocielistego, galaretowatego nacieku ze zlokalizowanymi na powierzchni białymi plamami czy smugami (rogowacenie białe, czyli leukoplakia) lub bez nich. Może też mieć postać guza o budowie zrazikowej (zawierającego mniejsze elementy podzielone pasmami tkanki łącznej). W jego obrębie można w powiększeniu dostrzec naczynia krwionośne w kształcie korkociągu. Czasem może wytwarzać szypułę. Guz może przybierać kolor czerwonobrązowy i przypominać wyglądem czerniaka, ponieważ w spojówce znajdują się komórki barwnikowe (melanocyty), jednak to nie one są punktem wyjścia nowotworu.
Co robić w razie wystąpienia objawów?
Konieczne jest zgłoszenie się na konsultację specjalistyczną.
Jak lekarz stawia diagnozę?
Badanie w lampie szczelinowej (biomikroskopia; zob. Badanie w lampie szczelinowej [biomikroskopia]) pozwala okuliście zobaczyć w powiększeniu podejrzane cechy sugerujące obecność nowotworu złośliwego. W tym badaniu nie można jednak odróżnić raka przedinwazyjnego od jego inwazyjnej postaci. Ultrabiomikroskopia (UBM; zob. Ultrabiomikroskopia) pozwala w niektórych przypadkach zmierzyć grubość guza w spojówce i ocenić, czy nie nacieka on leżącej głębiej twardówki.
Ostateczne rozpoznanie choroby następuje po wycięciu guza w trakcie biopsji. Biopsja diagnostyczna polega na pobraniu jedynie fragmentu guza, natomiast biopsja z całkowitym wycięciem zmiany daje odpowiedź na pytanie o charakter guza i jednocześnie zapewnia usunięcie komórek nowotworowych. W niektórych ośrodkach przed wycięciem guza pobiera się materiał komórkowy z jego powierzchni. Metoda ta polega na tym, że do spojówki przykłada się specjalny materiał (tzw. filtr), a następnie odrywa go wraz z luźno przylegającą, powierzchowną warstwą komórek (tzw. cytologia impresyjna), co jest bezbolesne. W przypadku podejrzenia, że nowotwór nacieka oczodół, konieczne jest wykonanie badań obrazowych, takich jak na przykład rezonans magnetyczny (MR).
Jakie są sposoby leczenia?
Podstawową metodą leczenia jest chirurgiczne wycięcie raka z marginesem zdrowych tkanek. Jeżeli jest to możliwe, wykonuje się śródoperacyjnie badanie histopatologiczne. W przypadku raka naciekającego rogówkę jej nabłonek usuwa się za pomocą alkoholu absolutnego. Miejsce po wycięciu nowotworu i okoliczne sąsiednie tkanki poddaje się krioterapii (przymrożeniu). Leczenie uzupełniające raka płaskonabłonkowego spojówki polega na zastosowaniu napromieniania metodą brachyterapii (izotopami pierwiastków promieniotwórczych, np. izotopami rutenu Ru-106 lub jodu I-125) lub chemioterapii miejscowej przy użyciu kropli zawierających lek cytostatyczny (np. 5-fluorouracyl – 5-FU). Inne opcje obejmują: użycie 0,01% roztworu mitomycyny C (MMC) w połączeniu z miejscowo podawaną 0,05% cyklosporyną A (CsA), czy stosowanie interferonu (INF).
W przypadku, gdy nowotwór nacieka wnętrze gałki ocznej, możliwa jest próba leczenia za pomocą napromieniania (brachyterapia lub radioterapia protonowa). Jednak częściej podejmuje się wówczas decyzję o wyłuszczeniu gałki ocznej (enukleacji).
Naciekanie struktur oczodołu przez raka płaskonabłonkowego zdarza się rzadko, lecz w takim przypadku leczenie musi być bardzo radykalne, włącznie z koniecznością wypatroszenia (egzenteracji) oczodołu.
Chirurgiczne wycięcie raka wymaga przeprowadzenia zabiegu rekonstrukcyjnego spojówki. Powstały ubytek tkanki pokrywa się spojówką z sąsiedztwa, spojówką pobraną do przeszczepu z drugiego oka, przeszczepem błony śluzowej pobranej z jamy ustnej lub naszytą błoną owodniową traktowaną jako opatrunek biologiczny na powierzchnię oka. Niekiedy konieczne jest przeszczepienie tzw. komórek pnia rąbka rogówki.
Czy możliwe jest całkowite wyleczenie?
Nawroty raka płaskonabłonkowego wynoszą – według różnych autorów – od 5 do 53%. Wznowa pojawia się średnio w okresie od 8 do 22 miesięcy. Do czynników ryzyka nawrotu choroby należą:
- duże rozmiary guza,
- obecność komórek nowotworowych w granicach wyciętej zmiany,
- duży odsetek antygenu Ki-67 (wskaźnik proliferacji komórkowej, antygen oznaczany w czasie badań histopatologicznych wskazujący na liczne podziały komórkowe),
- starszy wiek.
U chorych z upośledzeniem odporności rak rozwija się szybciej, większy jest też odsetek nawrotów.
Szacuje się, że rak płaskonabłonkowy spojówki nacieka wnętrze oka w 2–13% przypadków, natomiast inwazyjna postać raka nacieka struktury oczodołu w 15% przypadków. Inwazyjna postać raka daje też przerzuty drogą naczyń limfatycznych do regionalnych węzłów chłonnych. Rzadziej zdarzają się tzw. przerzuty odległe (do gruczołów ślinowych, płuc, kości).
Śmiertelność z powodu raka płaskonabłonkowego spojówki waha się w granicach 0–8%.
Co trzeba robić po zakończeniu leczenia?
Po leczeniu konieczne są regularne badania kontrolne chorych przez okulistę i onkologa.
Co robić, aby uniknąć zachorowania?
Należy unikać promieniowania UV, nadmiernego opalania się czy korzystania z solariów. Wskazane jest wczesne leczenie zakażeń wywołanych wirusem brodawczaka ludzkiego (HPV). Pacjenci po przeszczepach narządów oraz chorzy poddawani leczeniu immunosupresyjnemu winni chodzić na regularne kontrole okulistyczne. Należy także zapobiegać stanom prowadzącym do upośledzenia odporności, zwłaszcza zakażenia HIV. Pomaga w tym m.in. stosowanie się do zasad bezpieczniejszego seksu (m.in. używanie prezerwatyw, monogamia, abstynencja seksualna).