Problem ciała obcego w nosie, uchu, gardle czy krtani dotyczy głównie dzieci, szczególnie w wieku od 1 do 3 lat, choć nierzadko na szpitalny oddział ratunkowy zgłaszają się dorośli. Obecność ciała obcego w uchu lub nosie cechuje często niecharakterystyczny wywiad i bardzo różnorodne objawy, przez co rozpoznanie może być opóźnione.
Ciało obce w nosie
W przypadku dzieci najczęstszą lokalizacją ciała obcego jest przewód nosowy dolny lub okolica pod małżowiną nosową dolną, ponieważ ciało obce trafia do nosa przez jeden z otworów nosowych (potocznie dziurkę w nosie). U niemowląt główną przyczyną uwięźnięcia ciała obcego jest leżąca pozycja ciała, dlatego ciało obce (najczęściej pokarm lub treść żołądkowa) trafia do jamy nosowej przez nozdrza tylne. Jeśli ciało obce utrzymuje się w nosie odpowiednio długo, może dojść do powstania tak zwanego kamienia nosowego (rhinolit), czyli nawarstwienia soli wapnia i magnezu wokół ciała.
Początkowe objawy to kichanie i łzawienie, następnie dochodzi do upośledzenia drożności nosa po stronie przeszkody. Pojawia się cuchnąca ropna lub krwista wydzielina, bóle głowy, a u małych dzieci niepokój oraz płaczliwość.
W celu postawienia diagnozy konieczne jest zebranie dokładnego wywiadu, mimo że niejednokrotnie nie jest on pomocny, a także wykonanie badań – rynoskopii przedniej (oglądania nosa przez wziernik z użyciem lampy czołowej), badania endoskopowego i/lub zdjęcia rentgenowskiego, jeśli lekarz podejrzewa, że da się w nim uwidocznić przeszkodę. Aby poprawić widoczność w rynoskopii, błonę śluzową należy znieczulić miejscowo. Czasem konieczne jest znieczulenie nasiękowe (ostrzykiwanie), a nawet ogólne.
Nie wolno usuwać ciała obcego z nosa „na ślepo”, osoba usuwająca musi widzieć przeszkodę i jej otoczenie, dlatego nie należy próbować tego robić samodzielnie.
Zalegające ciało obce zawsze trzeba usunąć, bo nieusunięte może być przyczyną krwawienia, zapalenia zatok, licznych powikłań oczodołowych i wewnątrzczaszkowych, a ponadto może ulec przemieszczeniu do dolnych dróg oddechowych. Lekarz używa w tym celu licznych narzędzi, a ich wybór zależy od kształtu przedmiotu. Bardzo rzadko w przypadku dużego, zaklinowanego i długo zalegającego ciała obcego potrzebne jest wykonanie rynotomii (otwarcia nosa z dostępu zewnętrznego).
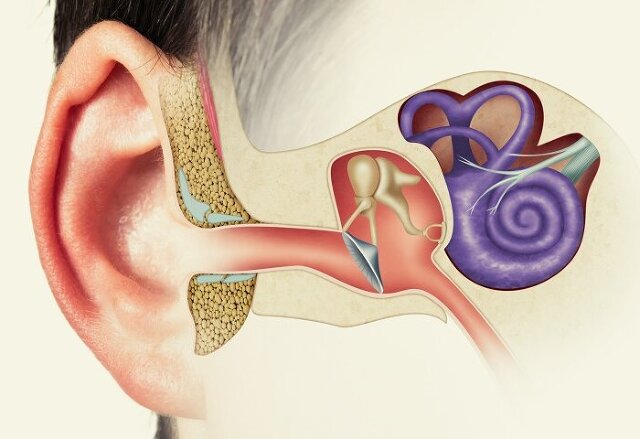
Ciało obce w uchu
W przypadku ciała obcego w uchu, diagnozę stawia się na podstawie dokładnego badania otoskopem. Istotne jest określenie rodzaju przeszkody, jej rozmiaru i głębokości zalegania oraz wykluczenie potencjalnych objawów świadczących o zagrożeniu lub skaleczeniu błony bębenkowej.
Postępowanie w takiej sytuacji zależy od rodzaju ciała obcego. Jeśli jest ono pochodzenia organicznego (np. fasolka, groszek), nie płuczemy uszu, bo dojdzie do zwiększenia jego objętości. Owady należy zalać alkoholem albo płynem oleistym, utopić, a następnie wyciągnąć, np. pęsetą bagnetową. Przedmiot kulisty wyklucza użycie kleszczyków czy pęset, ponieważ istnieje prawdopodobieństwo przesunięcia. W takiej sytuacji lekarz używa haczyka usznego lub ssaka.
U małych dzieci może być konieczne znieczulenie ogólne, a w ostateczności nawet chirurgiczne otwarcie przewodu słuchowego z dojścia zza ucha.
Po usunięciu ciała obcego konieczna jest kontrola w otoskopii. Szczególnie niebezpieczne są przypadki, gdy ciałem obcym jest bateria, ma ona bowiem tendencję do rozpuszczania się i może powodować nieodwracalne uszkodzenie słuchu.
Ciało obce w oskrzelach
Obecność ciała obcego w oskrzelach dotyczy ponad 90% wszystkich przypadków aspiracji do dróg oddechowych.
Jeśli rodzic widzi moment aspiracji ciała obcego, może spróbować pomóc dziecku je odkrztusić, poprzez oklepanie okolicy międzyłopatkowej w pozycji stojącej lub, gdy dziecko jest małe, leżącej na brzuchu na kolanach u rodzica z głową pochyloną nieco niżej.
Objawy obecne w tej sytuacji zależą od wielkości, rodzaju, umiejscowienia oraz czasu zalegania przeszkody. W początkowej fazie (do kilkunastu minut) po zakrztuszeniu mogą wystąpić napady kaszlu, odruch wykrztuśny, odruchy wymiotne i objawy duszności. Czasem obecny jest świst wdechowo-wydechowy, chrypka czy ból zamostkowy. Potem następuje okres skąpoobjawowy, w którym może występować wyłącznie sporadyczny kaszel. Na dalszym etapie często występują nawracające infekcje dolnych dróg oddechowych, takie jak zapalenia oskrzeli, zapalenia płuc. Jeśli ciało obce zatka oskrzele, część płuca przez nie zaopatrywana nie wentyluje się i powstaje niedodma.
W zależności od kształtu zaaspirowanego przedmiotu istnieje ryzyko zranienia błony śluzowej (co powoduje krwioplucie) lub przebicia oskrzela czy płuca.
Diagnostyka
Rzetelnie zebrany wywiad jest znaczną pomocą w diagnostyce. Informacja dotycząca pozycji ciała dziecka w trakcie zachłyśnięcia może zasugerować najbardziej prawdopodobne umiejscowienie ciała obcego (siedząca lub leżąca – prawe oskrzele, a leżąca – oskrzele lewe). Po zebraniu wywiadu konieczne jest zlecenie zdjęcia rentgenowskiego klatki piersiowej. Ma ono na celu bezpośrednie uwidocznienie ciała obcego (jeśli z wywiadu wynika, że jest to możliwe – np. moneta), a jeśli jest to przedmiot niecieniujący, odnotowanie pośrednich cech świadczących o jego obecności, np. rozedmy, niedodmy czy zmiany w ustawieniu oskrzeli, przepony i śródpiersia. Przy podejrzeniu obecności przeszkody na pograniczu górnych i dolnych dróg oddechowych należy zlecić RTG boczne krtani i tchawicy. Jeśli istnieje konieczność poszerzenia diagnostyki, lekarz może zlecić tomografię lub badanie ultrasonograficzne.
W celu wyciągnięcia ciała obcego z dróg oddechowych konieczne jest wykonanie bronchoskopii w znieczuleniu miejscowym lub ogólnym. Jeśli objawy duszności nie ustępują, a stan ogólny jest ciężki, należy ją wykonać natychmiast, natomiast w przypadku stanu stabilnego przeprowadza się ją w trybie planowym 6–24 godzin od zachłyśnięcia. W zależności od rodzaju i umiejscowienia przedmiotu lekarz wykorzystuje endoskop sztywny lub giętki (fiberoskop). Bronchoskopu sztywnego używa, gdy przeszkoda jest wysoko – do poziomu oskrzeli płatowych, szczególnie jeśli ciało obce ma ostre krawędzie. Fiberoskopia pozwala na usunięcie drobnych przedmiotów, nawet głęboko w oskrzelach podsegmentowych. Jej zaletą jest dobre oświetlenie i widoczność oraz duży wybór narzędzi, których lekarz może użyć do usunięcia ciała obcego.
Problem ciała obcego w nosie, uchu czy drogach oddechowych jest na tyle powszechny, że wielu z nas może mieć z nim do czynienia. Dlatego należy pamiętać, że jeśli pierwsza próba usunięcia przedmiotu była nieskuteczna, konieczne jest zgłoszenie się na SOR w celu uzyskania specjalistycznej pomocy lekarskiej.