Pandemia Covid-19 spowodowała, że znacznie wzrosło zainteresowanie pacjentów tematem zapalenia płuc. Leczenie zapalenia płuc zwykle obejmuje antybiotykoterapię empiryczną (skuteczną przeciw najbardziej prawdopodobnym patogenom np. Streptococcus pneumoniae) lub celowaną (dobraną na podstawie antybiogramu) oraz leczenie wspomagające.
Co to jest zapelenie płuc i jakie są jego postacie?
Zapalenie płuc to stan zapalny obejmujący pęcherzyki płucne lub tkankę śródmiąższową. Z przyczyn praktycznych zapalenie płuc dzielimy na pozaszpitalne (środowiskowe, u chorych, którzy nie przebywają w szpitalu) i szpitalne (u chorych przebywających w szpitalu >48 godzin). Podział ten jest istotny ze względu na odmienność czynników etiologicznych wywołujących zapalenie płuc w warunkach pozaszpitalnych i szpitalnych. Bakterią, która powoduje 30–40% pozaszpitalnych zapaleń płuc, jest dwoinka zapalenia płuc (Streptococcus pneumoniae). Najgroźniejszą postacią zakażenia S. pneumoniae jest inwazyjna choroba pneumokokowa, czyli zapalenie płuc z bakeriemią (obecnością bakterii we krwi).
Rozpoznanie opiera się na objawach podmiotowych (z wywiadu), przedmiotowych (z badania) i radiologicznych (najczęściej ze zdjęcia RTG). Typowe objawy zgłaszane przez pacjentów to kaszel, często z odkrztuszaniem ropnej plwociny, ból w klatce piersiowej (zwykle zlokalizowany nie za mostkiem, tylko w bocznych częściach klatki piersiowej, i nasilający się przy głębokim oddychaniu lub kaszlu) oraz występująca u części chorych duszność. Dodatkowo zwykle występują objawy ogólnoustrojowe, takie jak: poty, dreszcze, bóle mięśniowe lub temperatura ciała ≥38°C. PZP wywołane S. pneumoniae najczęściej przebiega z wysoką gorączką, bólem opłucnowym, kaszlem z odkrztuszaniem oraz dusznością. U osób w starszym wieku zapalenie płuc może przebiegać skąpoobjawowo, bez gorączki, ale z osłabieniem i pogorszeniem kontaktu.
W badaniu fizykalnym za pomocą opukiwania i osłuchiwania klatki piersiowej lekarz stwierdza objawy zlokalizowane nad określonym obszarem klatki piersiowej. W celu potwierdzenia rozpoznania zwykle wykonuje się radiogram klatki piersiowej, na którym uwidacznia się zacienienie części miąższu płuc). W badaniach laboratoryjnych typowo stwierdza się leukocytozę (zwiększenie liczby białych krwinek, spośród których w zapaleniu płuc większość stanowią neutrofile) oraz zwiększone stężenie CRP (białka, którego stężenie wzrasta w wielu stanach zapalnych).
Leczenie zapalenia płuc zależy od podejrzewanej etiologii. W leczeniu bakteryjnego zapalenia płuc stosuje się antybiotyk(i), który(e) zwykle podaje się przez około 7 dni. Ryzyko zgonu z powodu pozaszpitalnego zapalenia płuc u chorych, którzy nie wymagają przyjęcia do szpitala jest mniejsze niż 1%.
Zapalenie płuc jest bardzo często występującą chorobą. Z uwagi na duże różnice epidemiologię pozaszpitalnego i szpitalnego zapalenia płuc należy omówić osobno.
Epidemiologia szpitalnego zapalenia płuc
Ryzyko zapalenia płuc u osoby przyjętej do szpitala szacuje się na 5–15 przypadków na 1000 hospitalizacji. Ryzyko to jest znacznie większe u osób ciężko chorych oraz takich, które są mechanicznie wentylowane na oddziałach intensywnej terapii. Ryzyko zapalenia płuc u tych drugich ocenia się na 15% w czasie pierwszych 5 dni mechanicznej wentylacji, 10% w czasie następnych 5 dni i 1% na każdy kolejny dzień mechanicznej wentylacji. Oznacza to, że jeżeli pacjent jest sztucznie wentylowany przez 2 tygodnie, ryzyko zapalenia płuc wynosi około 25%, czyli zapalenie płuc rozwinie się u 1 na 4 osoby! Tak duże ryzyko jest związane z dwoma czynnikami:
- osoby mechanicznie wentylowane są zwykle bardzo ciężko chore i ich naturalna odporność jest obniżona
- wprowadzenie rurki intubacyjnej do tchawicy, konieczne do prowadzenia inwazyjnej wentylacji mechanicznej, zaburza naturalne mechanizmy zapewniające zachowanie jałowości dolnych dróg oddechowych (czyli tchawicy i oskrzeli) oraz sprzyja dostawaniu się do nich bakterii.
Czynniki zwiększające ryzyko choroby poprzez sprzyjanie kolonizacji przez bakterie oporne na leki:
- antybiotykoterapia w ciągu ostatnich 90 dni
- czas hospitalizacji ≥5 dni
- hospitalizacja przez ≥2 dni w ciągu ostatnich 90 dni
- pobyt w zakładzie opiekuńczym lub w domu opieki przewlekłej
- podawanie leków i.v. w warunkach domowych (w tym antybiotyków)
- dializoterapia przewlekła w ciągu 30 dni
- leczenie rany w domu
- leczenie immunosupresyjne lub choroba przebiegająca z upośledzeniem odporności.
Epidemiologia pozaszpitalnego zapalenia płuc
Roczną liczbę zachorowań w Europie szacuje się na około 5–12 przypadków na 1000 osób. Odnosząc te dane do populacji Polski, można przypuszczać, że rocznie choruje co najmniej 300 000 osób. Wśród osób w podeszłym wieku (>75. roku życia) częstość zachorowań jest znacznie większa i wynosi według dostępnych danych 34 przypadki na 1000 osób.
Czynniki ryzyka sprzyjające wystąpieniu choroby to:
- podeszły wiek
- palenie tytoniu
- przewlekła niewydolność serca
- przewlekła obturacyjna choroba płuc (POChP). Wśród chorych na POChP ryzyko zapalenia płuc jest nieco zwiększone u pacjentów leczonych glikokortykosteroidami wziewnymi. Nie oznacza to jednak, że leków z tej grupy nie należy stosować u chorych na POChP, gdyż u osób mających wskazania do ich przyjmowania korzyści z leczenia przewyższają zwiększone nieznacznie ryzyko zapalenia płuc!
- cukrzyca
- stosowanie leków obniżających odporność. Do najczęściej stosowanych leków z tej grupy należą glikokortykosteroidy doustne, podawane np. w najcięższych przypadkach astmy oskrzelowej lub u pacjentów z chorobami autoimmunologicznymi. Inne leki wpływające na ryzyko zapalenia płuc to np. preparaty stosowane po przeszczepieniu narządów
- zła higiena jamy ustnej i rozległa próchnica (stany te sprzyjają rozwojowi w jamie ustnej flory bakteryjnej, która może powodować zapalenie płuc; większość przypadków zapalenia płuc powodują bakterie, które rezydują w górnych drogach oddechowych i gardle)
- praca w warunkach narażenia na pyły metali
- upojenie alkoholowe i inne stany, które zwiększają ryzyko zachłyśnięcia (np. zatrucie lekami, stosowanie narkotyków, zaburzenia świadomości, niektóre choroby układu nerwowego)
- zarówno niedożywienie, jak i nadwaga i otyłość
PZP jest chorobą całoroczną, ale zapadalność jest największa zimą.
Kryteria rozpoznania zapalenia płuc
Kryteria definiujące pozaszpitalne zapalenie płuc rozpoznane w lecznictwie otwartym:
- objawy ostrego zakażenia dolnych dróg oddechowych (kaszel i ≥1 objaw: duszność, ból opłucnowy, krwioplucie)
- nowe zlokalizowane objawy w badaniu przedmiotowym klatki piersiowej
- ≥1 z objawów ogólnoustrojowych (poty, dreszcze, bóle mięśniowe lub temperatura ciała ≥38°C)
- nie ma innego wyjaśnienia stwierdzanych objawów.
W Polsce zaleca się potwierdzenie rozpoznania za pomocą RTG klatki piersiowej (patrz niżej).
Pozaszpitalne zapalenie płuc u pacjentów hospotalizowanych rozpoznaje się na podstawie:
- objawów podmiotowych i przedmiotowych wskazujących na ostre zakażenie dolnych dróg oddechowych
- obecność na RTG klatki piersiowej niestwierdzanego wcześniej zacienienia, którego nie można wytłumaczyć w inny sposób (np. obrzękiem płuc lub zawałem płuca)
- z powodu tych objawów chory zostaje przyjęty do szpitala lub występują one do 48 godzin od przyjęcia.
Szpitalne zapalenie płuc (SZP) to zapalenie płuc, które wystąpiło 48 godzin po przyjęciu do szpitala u chorego niezaintubowanego w chwili przyjęcia.
Zapalenie płuc związane z mechaniczną wentylacją płuc (ventilator-associated pneumonia – VAP) to zapalenie płuc, które wystąpiło po upływie >48 godzin od rozpoczęcia inwazyjnej wentylacji mechanicznej.
Przyczyny zapalenia płuc
Przyczyny zapalenia płuc są różnią się w przypadku pozaszpitalnego i szpitalnego zapalenia płuc, a nawet flora bakteryjna i jej oporność na antybiotyki różnią się pomiędzy szpitalami.
Szpitalne zapalenie płuc
Źródłami drobnoustrojów są urządzenia stosowane w opiece zdrowotnej, środowisko (powietrze, woda, sprzęt i odzież) oraz przenoszenie drobnoustrojów pomiędzy pacjentem i personelem lub innymi chorymi.
- w ciągu pierwszych 4 dni hospitalizacji – te same bakterie, które wywołują pozaszpitalne zapalenie płuc (PZP) oraz pałeczki Gram-ujemne (E. coli, K. pneumoniae, Enterobacter, Proteus i Serratia), ale o zachowanej wrażliwości na antybiotyki
- od 5. dnia dominują szczepy wielolekooporne, najczęściej tlenowych pałeczek Gram-ujemnych: P. aeruginosa, E. coli, K. pneumoniae, Acinetobacter spp. oraz L. pneumophila, a spośród bakterii Gram-dodatnich przede wszystkim S. aureus, którego szczepy szpitalne mogą być oporne na metycylinę.
Pozaszpitalne zapalenie płuc
Pozaszpitalne zapalenie płuc najczęściej jest spowodowane dwoinką zapalenia płuc, Streptococcus pneumoniae. Pozostałe bakterie powodujące tę chorobę to: Mycoplasma pneumoniae, Chlamydophila pneumoniae, Legionella pneumophila i Haemophilus influenzae.
Do tzw. drobnoustrojów atypowych zaliczane są: Mycoplasma pneumoniae, Chlamydophila pneumoniae, Legionella pneumophila. Zapalenie płuc spowodowane zakażeniem tymi bakteriami częściej ma nietypowy obraz kliniczny: gorączka jest mniej nasilona i częściej występują objawy spoza układu oddechowego.
Inne bakterie odpowiadają za mały odsetek pozaszpitalnych zapaleń płuc (należą do nich m.in. Staphylococcus aureus, Klebsiella pneumoniae, Escherichia coli i bakterie beztlenowe). Nawet do 1/3 przypadków pozaszpitalnego zapalenia płuc powodują zakażenia wirusowe, ale również wtedy obraz kliniczny nie zawsze jest typowy.
Wirusy dróg oddechowych (wirus grypy, paragrypy, koronawirusy, adenowirusy itp.) odpowiadają za ok. 30% przypadków PZP. U chorych z upośledzeniem odporności zapalenie płuc mogą powodować również inne wirusy, a także grzyby (np. Aspergillus fumigatus, Candida albicans i Pneumocystis jirovecii).
U nawet 40% chorych nie udaje się zidentyfikować czynnika etiologicznego zapalenia płuc.
Zapalenie płuc - leczenie
Antybiotykoterapia
Podstawą leczenia zapalenia płuc jest stosowanie antybiotyku. Jego wybór leży w gestii lekarza. Osoby, które są uczulone na antybiotyk(i) lub miały reakcje niepożądane po zastosowaniu antybiotyku, powinny koniecznie powiedzieć o tym lekarzowi. W leczeniu zapalenia płuc w domu, poza wyjątkowymi przypadkami, antybiotyki przyjmuje się doustnie.
W szpitalu leki z tej grupy podaje się, w zależności od stanu pacjenta, doustnie lub dożylnie (czasami domięśniowo). Antybiotyk zwykle stosuje się przez 7 dni. W sytuacji podejrzenia zakażenia drobnoustrojami atypowymi lub w niektórych ciężkich przypadkach zakażenia innymi bakteriami leczenie może być wydłużone do 14–21 dni.
Antybiotyk należy przyjmować według wskazań lekarza. W miarę możliwości należy starać się utrzymywać podobny odstęp czasu pomiędzy kolejnymi dawkami, czyli przyjmować lek o tej samej porze. Informacja o tym, czy lek powinno się przyjmować na czczo, czy w czasie posiłków lub po nich, może się różnić w zależności od preparatu i należy ją sprawdzić w ulotce leku (w przypadku wielu antybiotyków nie ma konkretnych zaleceń).
Ponieważ antybiotyki doprowadzają do zaniku naturalnej flory jelitowej, podczas ich stosowania warto przyjmować leki zawierające bakterie uzupełniające naturalną florę jelitową (np. Lakcid, Laktoforte, Latopic, Linex, Nutrilac, Nutriplant, Probiolac, Prolactiv, Quatrum, Trilac).
Najczęstsze działania niepożądane antybiotyków to objawy ze strony przewodu pokarmowego, zwłaszcza biegunka, rzadziej ból brzucha, nudności wymioty. Objawy te występują u znacznego odsetka pacjentów stosujących antybiotyki. Rzadziej pojawiają się objawy uczulenia manifestujące się najczęściej wysypką. W razie wystąpienia objawów ubocznych leczenia należy skontaktować się z lekarzem, który oceni ich nasilenie i konieczność zaprzestania przyjmowania leku lub zmiany go na inny. Jeżeli podczas stosowania antybiotyku wystąpią: nagła duszność, zaburzenia świadomości, bardzo rozległe zmiany skórne z uczuciem osłabienia, zawrotów głowy lub trudnościami oddychaniu, należy pilnie wezwać karetkę, gdyż mogą to być objawy groźnej dla życia reakcji alergicznej.
Szpitalne zapalenie płuc
W czasie pierwszych 4 dni od przyjęcia do szpitala u większości chorych, u których rozwija się zapalenie płuc, przyczyną są podobne bakterie jak w przypadku pozaszpitalnego zapalenia płuc. Po tym okresie przyczyną choroby częściej są szczepy bakterii „rezydujące” w danym szpitalu. Często są one oporne na wiele antybiotyków. Mimo przeprowadzania wieloletnich badań i podejmowania wysiłków wyeliminowanie zakażeń szpitalnych jest przy obecnym stanie wiedzy medycznej niemożliwe. Do bakterii tych zaliczamy Pseudomonas aeruginosa (pałeczkę ropy błękitnej), szpitalne szczepy Escherichia coli, Klebsiella pneumoniae, gatunki z rodzaju Acinetobacter, Legionella pneumophila, Staphylococcus aureus (szczepy oporne na antybiotyki, tzw. MRSA, czyli metycyllin-resistant Staphylococcus aureus).
Zapalenie płuc u chorych mechanicznie wentylowanych
Jest to zapalenie płuc, do którego doszło po upływie 48 godzin od intubacji i rozpoczęcia mechanicznej wentylacji. Przyczyną choroby są bakterie powodujące szpitalne zapalenie płuc.
Patomechanizm zapalenia płuc: objawy, badania, rozpoznanie
Pozaszpitalne zapalenie płuc najczęściej powodują bakterie, które stale przebywają w obrębie ludzkich górnych dróg oddechowych. W przypadku najczęstszego czynnika etiologicznego, Streptococcus pneumoniae, obecność bakterii w nosogardzieli stwierdza się u około 50% dorosłych. Jednak zapalenie płuc często wiąże się z zakażeniem (najczęściej drogą kropelkową) serotypem, który nie jest stale obecny w górnych drogach oddechowych chorego. Naturalne mechanizmy obronne ustroju powodują, że dolne drogi oddechowe (zaczynające się poniżej strun głosowych, czyli tchawica i oskrzela) są w prawidłowych warunkach jałowe (nie ma w nich bakterii).
Drobnoustroje przedostają się do dolnych dróg oddechowych najczęściej wskutek mikroaspiracji, kiedy to drobinki wydzieliny są aspirowane w czasie wdechu do dróg oddechowych. Większe krople wydzieliny powodują kaszel, mniejsze są usuwane dzięki działaniu rzęsek pokrywających błonę śluzową oskrzeli. Bakterie są zabijane przez znajdujące się w płucach makrofagi. Jednak w sprzyjających warunkach (np. kiedy układ odpornościowy jest osłabiony) bakterie są w stanie przeżyć. Rozmnażają się w pęcherzykach płucnych. Organizm broni się – w miąższu płuc rozwija się stan zapalny. Zwiększa się przepuszczalność ścian naczyń krwionośnych oplatających pęcherzyki. Do ich światła przedostają się bogatobiałkowy płyn i liczne leukocyty, głównie neutrofile. Zakażenie jednak zwykle szerzy się dalej, obejmując w typowych przypadkach cały płat płuca lub jego część. Wypełniająca pęcherzyki i drobne oskrzela treść ropna, zawierająca bakterie, neutrofile i resztki obumarłych komórek, pobudza kaszel. Jeżeli proces zapalny toczy się blisko powierzchni płuca, zmiany obejmują również opłucną – błonę łącznotkankową pokrywającą płuco. W przeciwieństwie do samych płuc jest ona unerwiona również przez neurony odpowiedzialne za odczuwanie bólu. Głębokie oddychanie lub kaszel powoduje tarcie opłucnej pokrywającej płuco (płucnej) i opłucnej wyścielającej od wewnątrz klatkę piersiową (opłucnej ściennej). Powoduje to silny ból. W opłucnej może gromadzić się płyn, który czasami ulega zakażeniu. Substancje dostające się do krwi z miejsca toczącego się procesu zapalnego powodują gorączkę, złe samopoczucie i uczucie rozbicia. W zajętych częściach płuc pęcherzyki oddechowe, odpowiedzialne na wymianę gazową, są wypełnione płynem i nie pełnią swojej roli. Jeżeli zmiany są rozległe, chory odczuwa duszność. W ciężkich przypadkach zakażenia niektórymi szczepami bakterii może dojść do całkowitego zniszczenia fragmentów płuc – powstają przestrzenie wypełnione ropą, czyli ropnie płuc (najczęściej w przebiegu zakażenia S. aureus i K. pneumoniae).
Zastosowanie właściwego antybiotyku prowadzi do szybkiego niszczenia bakterii namnażających się w płucach. Ich resztki są usuwane przez komórki zapalne. Objawy ustępują stopniowo (zwykle w ciągu 1–2 dni) i chory powoli powraca do zdrowia. Przywrócenie prawidłowej czynności zajętej części płuca trwa dłużej, a zmiany na zdjęciu radiologicznym są niekiedy widoczne nawet po 1–2 tygodniach lub dłużej.
Objawy zapalenia płuc
Typowe objawy zapalenia płuc to gorączka, dreszcze, poty, uczucie rozbicia, kaszel z odkrztuszaniem ropnej (żółtej) plwociny, ból w klatce piersiowej (zlokalizowany najczęściej w bocznych jej częściach i nasilający się przy głębokim wdechu i kaszlu).
W cięższych przypadkach zapaleniu płuc towarzyszy duszność. Objawy mają najczęściej ostry charakter. U osób w podeszłym wieku (>70. roku życia) objawy te (gorączka, kaszel) mogą mieć znacznie mniejsze nasilenie. U chorych na zapalenie płuc powodowane przez Mycoplasma pneumoniae i Chlamydia pneumoniae objawy narastają wolniej, czasami towarzyszą im ból gardła i chrypka, a w zakażeniach wirusowych również nieżyt nosa lub bóle mięśniowe i uczucie rozbicia (w przypadku grypy).
U chorych na zapalenie płuc spowodowane zakażeniem Legionella pneumophila oprócz typowych objawów zapalenia płuc często występują ból głowy, bóle mięśni oraz objawy ze strony przewodu pokarmowego (nudności, wymioty, ból brzucha). Należy jednak podkreślić, że na podstawie samych objawów klinicznych nawet doświadczony lekarz nie jest w stanie w sposób pewny wypowiedzieć się na temat przyczyny zapalenia płuc.
Badania
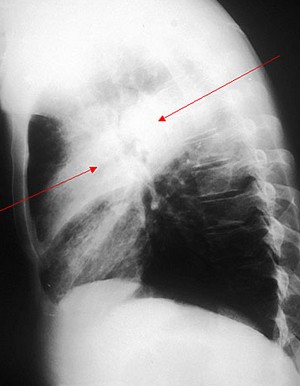
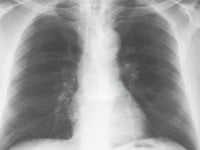
Ryc. 1. Zapalenie płuc
Radiogram klatki piersiowej
Podstawowe badanie służące rozpoznaniu zapalenia płuc, ocenie jego rozległości oraz obecności niektórych powikłań to radiogram klatki piersiowej. W typowych przypadkach na radiogramie widoczne są zmiany naciekowe – lite zacienienie (klisza radiologiczna jest negatywem, dlatego „zacienienie” określa jasny obszar na zdjęciu), które często jest ograniczone do jednego płata płuca. Czasami zmiany mogą być obustronne (jeżeli obejmują znaczne obszary obu płuc, stanowi to jedno ze wskazań do przyjęcia do szpitala). Na zdjęciu można czasami stwierdzić płyn w opłucnej (jego duża ilość to również wskazanie do hospitalizacji) oraz ropnie płuc, które wskazują zwykle na ciężki przebieg zapalenia płuc (zawsze są wskazaniem do hospitalizacji). Uwaga! Nigdy nie należy interpretować zdjęcia radiologicznego samodzielnie. Bez długotrwałego treningu i wiedzy medycznej jest to niemożliwe.
Radiogram klatki piersiowej jest również cennym badaniem kontrolnym. O konieczności jego powtórzenia decyduje lekarz, ponieważ nie zawsze jest to konieczne. Zmiany radiologiczne po przebytym zapaleniu płuc mogę się utrzymywać nawet przez kilka tygodni. Dlatego często nie ma potrzeby wykonywania RTG po leczeniu zapalenia płuc nawet u pacjentów hospitalizowanych.
Więcej o badaniu: Radiogram klatki piersiowej
Tomografia komputerowa
W przypadkach wątpliwych wskazane jest wykonanie TK klatki piersiowej. Badanie to jest rzadziej wykonywane, głównie u chorych hospitalizowanych. Do rozpoznania zapalenie płuc nie jest ono konieczne i najczęściej jest wykorzystywane w diagnostyce różnicowej.
Więcej o badaniu: Tomografia komputerowa klatki piersiowej
Badania laboratoryjne
Wskazane są u wszystkich chorych z podejrzeniem zapalenia płuc przyjmowanych do szpitala. Lekarz może je zlecić również u chorych, którzy będą leczeni w domu. Najczęściej wykonywane badania to:- morfologia – zwykle stwierdza się zwiększenie liczby leukocytów, czyli białych krwinek, wśród których przeważają neutrofile (granulocyty obojętnochłonne). Niepokojącym objawem jest leukopenia, czyli zmniejszenie liczby leukocytów poniżej 4000/mm3, które na szczęście występuje dość rzadko. Czasami przyczyną choroby jest znacznego stopnia leukopenia, np. po chemioterapii, która powoduje upośledzenie obrony przeciwbakteryjnej;
- CRP, czyli białko C-reaktywne (C reactive protein), to jedno z białek wytwarzanych przez organizm pod wpływem stanu zapalnego. Jego stężenie u chorych na zapalenie płuc jest zwykle znacznie zwiększone. Badanie to jest nieswoiste –zwiększone stężenie CRP stwierdza się w wielu różnych chorobach;
- stężenia mocznika i kreatyniny – pozwalają ocenić czynność nerek. Badanie ma znaczenie dla kwalifikacji do przyjęcia do szpitala, ponieważ osoby z upośledzeniem czynności nerek zwykle wymagają hospitalizacji;
- stężenie bilirubiny oraz aktywność enzymów wątrobowych (najczęściej AST i ALT) – badania służą do oceny czynności wątroby i wykrycia ewentualnego upośledzenia czynności tego narządu. Wykonanie tych badań przed rozpoczęciem leczenia pozwala ponadto stwierdzić, czy uszkodzenie wątroby było obecne przed leczeniem, czy jest powikłaniem leczenia (niektóre antybiotyki mogą niekorzystnie wpływać na czynność wątroby).
Bronchoskopia
Najczęściej wykorzystuje się u chorych na ciężkie lub szpitalne zapalenie płuc. Najważniejszą rolą badania jest pobranie materiału z dolnych dróg oddechowych do badania bakteriologicznego.
Badanie bakteriologiczne plwociny
Pozwala na stwierdzenie obecności bakterii i ich identyfikację. Posiew plwociny często ma ograniczoną wartość, ponieważ nawet z plwociny osób zdrowych można wyhodować wiele bakterii, które powodują zapalenie płuc. Badanie wykonuje się najczęściej u chorych przyjętych do szpitala.
Posiew krwi
Krew w prawidłowych warunkach jest jałowa, dlatego stwierdzenie obecności bakterii we krwi u chorego na zapalenie płuc potwierdza, że wyhodowany drobnoustrój jest przyczyną zapalenia płuc. Bakterie we krwi stwierdza się jednak nie więcej niż w 1/3 przypadków zapalenia płuc, dlatego badanie to nie zawsze pozwala na ustalenie rozpoznania. Krew do badania najczęściej pobiera się kilkakrotnie, zwykle w okresie, kiedy chory gorączkuje.
Testy wykrywające antygeny bakterii
Dostępne są obecnie testy, które pozwalają na szybką identyfikację kilku gatunków bakterii, m.in. najczęściej powodującej zapalenie płuc Streptococcus pneumoniae oraz Legionella pneumophila. Oznaczenie wykonuje się w próbce moczu.
Badania immunologiczne
Potwierdzenie obecności niektórych wirusów i bakterii atypowych, takich jak Mycoplasma pneumoniae i Chlamydia pneumoniae, wymaga dwukrotnego pobrania krwi w odstępie około 3 tygodni, aby stwierdzić, że zwiększa się miano przeciwciał przeciwko tym drobnoustrojom.
Testy w kierunku wirusa grypy
Testy te są wykonuje się w przypadku podejrzenia, że za chorobę odpowiada zakażenie wirusem grypy. W praktyce stosowane są testy wykrywające antygen grypy (są one szybkie, ale nie u wszystkich zakażonych chorych dają dodatnie wyniki, czyli mają małą czułość) oraz badanie genetyczne (metodą RT-PCR), które jest dokładniejszą metodą.
Testy w kierunku SARS-Cov-2
Aktualnie dostępne testy, które umożliwiają badanie w kierunku zakażenia SARS-Cov-2 to testy molekularne (genetyczne), testy serologiczne (ilościowe, jakościowe) oraz testy antygenowe. Testy molekularne wykrywają materiał genetyczny wirusa za pomocą metody real time PCR (reakcji łańcuchowej polimerazy z odwrotną transkryptazą) w materiale z wymazu z nosogardła (preferowane miejsce). Szybkie testy antygenowe wykrywają cząstki białkowe (antygeny) SARS-CoV-2 w materiale z wymazu z nosogardła. Badania serologiczne wykrywające przeciwciała IgM i IgG nie są rekomendowane w wykrywaniu aktualnego zakażenia.
Rozpoznanie zapalenia płuc
Rozpoznanie zapalenia płuc ustala lekarz na podstawie objawów klinicznych, wyników badania fizykalnego i zmian stwierdzanych na radiogramie klatki piersiowej. Niektóre wytyczne postępowania klinicznego (np. wytyczne Brytyjskiego Towarzystwa Chorób Klatki Piersiowej, BTS – British Thoracic Society) dopuszczają rozpoznanie choroby na podstawie objawów oraz wyników badania fizykalnego, bez konieczności wykonywania radiogramu klatki piersiowej.
Leczenie wspomagające zapalenia płuc
Podczas zapalenia płuc nie wolno chodzić do pracy. Zaleca się odpoczynek, picie dużej ilości płynów, zwłaszcza jeżeli pacjent gorączkuje. Pacjentowi nie wolno palić papierosów. Osoby mające trudności z odkrztuszaniem wydzieliny mogą stosować leki ułatwiające odkrztuszanie, takie jak preparaty zawierające mukosolwan albo acetylocysteinę. W większości przypadków leki przeciwkaszlowe, które hamują odruch kaszlu są przeciwwskazane. W razie bólu w klatce piersiowej można zastosować paracetamol, doraźnie 0,5–1 g (1–2 tabletki).
Przebieg zapalenia płuc
Zapalenie płuc u chorych, którzy nie wymagają przyjęcia do szpitala, zwykle szybko ustępuje pod wpływem skutecznej antybiotykoterapii. U chorych, których stan jest na tyle ciężki, że wymagają przyjęcia do szpitala, rokowanie nie jest tak pomyślne. Ryzyko zgonu zależy zarówno od etiologii, ciężkości zapalenia płuc, jak i obecności chorób współistniejących i w zależności od wieku może wynosić od kilku do kilkunastu procent. Szpitalne zapalenie płuc (czyli takie, do którego doszło po 4 dniach od przyjęcia do szpitala) wiąże się z większym ryzykiem zgonu, które wynosi od około 10% do 30–40% u chorych, u których do zapalenia płuc doszło podczas pobytu na oddziale intensywnej terapii.
Dlaczego muszę leżeć w szpitalu, czyli o wskazaniach do hospitalizacji
O hospitalizacji decyduje lekarz na podstawie stanu klinicznego pacjenta oraz wyników radiogramu klatki piersiowej i badań dodatkowych. Wskazania do przyjęcia do szpitala to m.in.:
- niewydolność oddechowa, czyli stan, w którym upośledzenie czynności płuc jest na tyle duże, że zaopatrzenie ustroju w tlen nie jest wystarczające. Zwykle występuje w bardzo masywnym zapaleniu płuc
- obustronne, rozległe zmiany zapalne
- powikłania, takie jak ropień płuc lub ropniak opłucnej
- niewydolność nerek lub wątroby
- zaburzenia świadomości
- niskie ciśnienie tętnicze.
Powikłania po zapaleniu płuc
Płyn w opłucnej i ropniak opłucnej
W przebiegu zapalenia płuc stosunkowo często pojawia się płyn w jamie opłucnej, czyli pomiędzy płucem a ścianą klatki piersiowej. Jeżeli w opłucnej zbierze się większa ilość płynu, konieczne jest usunięcie go i pobranie do badań. Wykonuje się punkcję opłucnową, nakłuwając płyn igłą przez ścianę klatki piersiowej. Płyn może być spowodowany reakcją zapalną błony opłucnowej pokrywającej płuco na naciek zapalny i nie zawierać bakterii. Sam płyn jest wówczas przezroczysty i żółtawy, natomiast kiedy pojawiają się w nim bakterie, wkrótce nabiera charakteru ropnego, staje się mętny, ropny i często cuchnący. Wówczas konieczne jest wprowadzenie do opłucnej drenu, czyli rurki o grubości około 1 cm, która ułatwia usunięcie ropnej treści z opłucnej (zobacz: Drenaż opłucnej). Drenaż trwa co najmniej kilka dni. Dodatkowo przez dłuższy czas niż standardowo stosuje się antybiotyki.
Ropień płuca
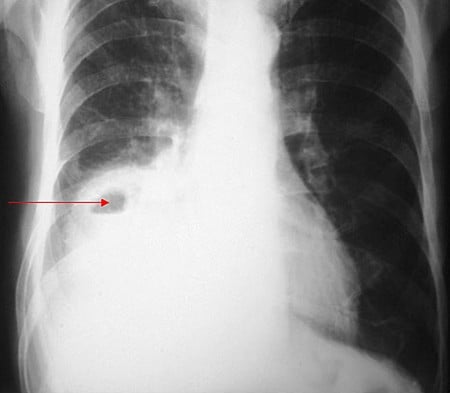
Ryc. 2. Zapalenie płuc powikłane ropniem
Rozwój ropnia płuca następuje, gdy wskutek zakażenia niektórymi gatunkami bakterii (najczęściej gronkowcem złocistym i Klebsiella pneumoniae) dochodzi do lokalnego, prawie całkowitego zniszczenia płuca. Tworzy się jama wielkości kilku centymetrów, wypełniona ropną treścią. Ropnie mogą być pojedyncze lub mnogie. Leczenie polega na długotrwałym (zwykle przez kilka tygodni) stosowaniu antybiotyku, na który wrażliwe są bakterie powodujące chorobę. Pomocna w leczeniu jest rehabilitacja ułatwiająca ewakuację ropnej treści z jamy ropnia, szczególnie drenaż ułożeniowy, polegający na leżeniu przez pewien czas w określonej pozycji ciała (zależnie od lokalizacji zmian, np. na boku, z uniesioną dolną połową tułowia itp.).
Sposoby zapobiegania zapaleniu płuc
Zapobieganie pozaszpitalnemu zapaleniu płuc
Przestrzeganie zasad zdrowego stylu życia i niepalenie tytoniu to podstawowe metody zapobiegania zakażeniom układu oddechowego, które każdy powinien stosować. Ryzyko zapalenia płuc zmniejsza również dbanie o higienę jamy ustnej. Powszechnie dostępna szczepionka na grypę chroni też przed zapaleniem płuc spowodowanym zakażeniem wirusem grypy. Szczepionka ta może – i powinna – być stosowana także przez osoby bez żadnych chorób przewlekłych, które chcą zmniejszyć ryzyko zachorowania na grypę. Podobnie szczepienie przeciw COVID-19 zmniejsza ryzyko ciężkiego przebiegu choroby.
Dostępna jest również szczepionka przeciwko Streptococcus pneumoniae, przeznaczona głównie dla osób ze zwiększonym ryzykiem zachorowania na zapalenie płuc, np. osób z upośledzeniem odporności, w podeszłym wieku przebywających w domach opieki oraz pacjentów z chorobami przewlekłymi.
Zapobieganie szpitalnemu zapaleniu płuc
Dla wielu pacjentów i ich rodzin fakt, że u chorego hospitalizowanego z innej przyczyny doszło w szpitalu do zapalenia płuc, jest często szokiem. Wydaje się dziwne, że w XXI wieku nie jesteśmy w stanie wyeliminować zakażeń szpitalnych. Niestety, medycyna nie tylko nie jest w stanie wyeliminować różnorodnych zakażeń, do których dochodzi w szpitalach, ale okazuje się, że są to jedne z najczęstszych powikłań leczenia. Ten stan rzeczy ma kilka przyczyn. Bakterie są powszechne. Ich wyeliminowanie w całym szpitalu jest niemożliwe. Nawet stosowanie środków odkażających nie spowoduje całkowitej eliminacji bakterii.
Często słyszymy pytanie, dlaczego zatem u wszystkich chorych przyjętych nie stosuje się profilaktycznie antybiotyku? Niestety, na dłuższą metę takie postępowanie byłoby zabójczo niebezpieczne. Masowe stosowanie antybiotyków prowadzi do pojawienia się szczepów opornych na leczenie, które w niektórych przypadkach są oporne na większość znanych medycynie antybiotyków!
Z podobnych przyczyn w wielu krajach, w tym i w Polsce, podejmuje się działania służące wyeliminowaniu niepotrzebnego przepisywania antybiotyków, które powoduje pojawienie się w populacji szczepów bakterii opornych na wiele leków. W końcu bakterie w szpitalu są zarówno przenoszone przez personel szpitala (nie da się tego uniknąć w 100%, nawet mimo stosowania się do rygorystycznych zasad), jak i przynoszone z zewnątrz przez gości odwiedzających chorych. Kolejną przyczyną częstych zakażeń szpitalnych jest upośledzenie odporności, częste wśród hospitalizowanych osób, oraz możliwość przenoszenia bakterii z jednego chorego na drugiego. Aby zmniejszyć ryzyko szpitalnego zapalenie płuc, ważne jest, aby chory i jego rodzina stosowali się do zaleceń personelu szpitala.
Historia badania zapalenia płuc
Zapalenie płuc jest chorobą o charakterystycznym obrazie klinicznym, od dawna znanym medycynie. Dokładny i zgodny ze współczesnymi obserwacjami obraz kliniczny zapalenia płuc podawali w swoich pismach lekarze czasów starożytnych (np. Hipokrates) i średniowiecza (np. Mojżesz Moimonides). O ile obraz kliniczny był znany medycynie od dawna, to etiologia pozostawała nieodgadniona i była przedmiotem spekulacji zgodnych z ówczesnym stanem wiedzy.
Rozwój bakteriologii w XIX wieku doprowadził do odkrycia licznych chorobotwórczych drobnoustrojów i wyjaśnienia przyczyn wielu chorób. Pionierem w tej dziedzinie był Ludwik Pasteur. Przed odkryciem przyczyny zapalenia płuc, w 1830 roku prace Pasteura dotyczyły wpierw fermentacji – naukowiec wykazał, że jest to proces powodowany przez drożdże, a nie reakcja sensu stricto chemiczna, jak sądzono wcześniej. W późniejszym czasie udowodnił, że przyczyną wielu chorób u zwierząt i ludzi są bakterie lub inne drobnoustroje. Idea ta – wówczas przełomowa – dzięki Pasteurowi została udowodniona i powszechnie przyjęta, co zaowocowało olbrzymim postępem medycyny. Wśród bakterii odkrytych przez Pasteura była też wyhodowana w 1880 roku z plwociny bakteria powodująca zapalenie płuc.
W tym samym czasie podobnego odkrycia dokonał amerykański lekarz, George Miller Sternberg, co ciekawe, nazywając opisany przez siebie drobnoustrój na cześć Pasteura Micrococcus pasteuri. Dopiero wiele lat później okazało się, że jest to ten sam gatunek bakterii, który dziś nazywamy Streptococcus pneumoniae. Niestety, odkrycie najczęstszej przyczyny zapalenia płuc nie doprowadziło szybko do opracowania skutecznego leku i w XIX wieku zapalenie płuc było chorobą, która często kończyła się zgonem.
Przełomem w leczeniu chorób powodowanych przez bakterie, w tym zapalenia płuc, było odkrycie penicyliny przez Alexandra Fleminga. Cytowana często historia tego odkrycia stanowi przykład roli przypadku i jednocześnie wagi spostrzegawczości naukowca. Fleming, myjąc brudne naczynia laboratoryjne, zauważył, że w jednym miejscu na szalce pokrytej koloniami bakterii zaczęła rozwijać się pleśń. Dookoła miejsca zajętego przez pleśń widoczna była strefa, w której bakterie najwyraźniej nie były w stanie się rozwijać. Naukowiec wysunął hipotezę, że pleśń wytwarza substancję zabójczą dla bakterii. Dopiero po około 10 latach, w 1938 roku grupa trzech naukowców, wśród których był Fleming, wyizolowała penicylinę – pierwszy antybiotyk. Nazwa leku pochodzi od nazwy pleśni z rodzaju Penicillium. Penicylina została wkrótce wprowadzona do leczenia i podczas II wojny światowej uratowała życie wielu żołnierzom, a jej odkrywcy w 1945 roku zostali uhonorowani Nagrodą Nobla.
Przyczyny: nie tylko Streptococcus pneumoniae
Streptococcus pneumoniae jest najczęstszą, ale jednak nie jedyną, przyczyną zapalenia płuc. Poznawanie kolejnych wielu innych drobnoustrojów trwało przez kolejne lata – aż do dzisiaj, ponieważ wciąż opisywane są nowe drobnoustroje, które mogą powodować tę chorobę. Na kartach historii medycyny zapisało się zdarzenie z 1976 roku, kiedy to podczas zjazdu Legionu Amerykańskiego (organizacja skupiająca weteranów wojen, w których Stany Zjednoczone brały udział) doszło do epidemii zapaleń płuc, w wyniku czego zmarło 29 osób. Intensywne badania doprowadziły wkrótce do odkrycia bakterii nazwanej Legionella pneumophila, która, jak się okazało, odpowiada za znaczący odsetek pozaszpitalnych zapaleń płuc. Obserwacje związane z zapaleniem płuc doprowadziły również do odkrycia AIDS w latach 1981–1982. W 1981 roku amerykańska rządowa agencja ds. leczenia i zapobiegania chorób (Centers for Disease Control and Prevention) zauważyła niewytłumaczalne zwiększenie zachorowań na zapalenie płuc spowodowane zakażeniem drobnoustrojem Pneumocystis carinii (wówczas uważano, że jest to pierwotniak, tymczasem jest to nietypowy grzyb, obecnie nazywany Pneumocystis jirovecii).
Poszukiwania przyczyn tych chorób doprowadziły częściowo do opisania zespołu nabytego braku odporności (acquired immunodeficiency syndrome – AIDS) i późniejszego odkrycia jego czynnika sprawczego, czyli zakażenia HIV. Dopiero w 1989 roku opublikowano pracę, w której opisano bakterię o nazwie Chlamydia pneumoniae, stanowiącą jedną z częstych przyczyn zapalenia płuc.
W 2002 roku w Chinach doszło do licznych przypadków zapalenia płuc spowodowanego przez nieznany wówczas czynnik etiologiczny. Chorobę określano jako SARS. Wirusa powodującego SARS zidentyfikowano w 2003 roku. Jedną z osób, które zaalarmowały WHO, był pracownik tej organizacji, dr Carlo Urbani, który sam zmarł w wyniku zakażenia. Do rozprzestrzenienia wirusa na inne kraje doszło między innymi wskutek polityki władz Chin polegającej na ukrywaniu informacji na temat epidemii. Na szczęście od 2004 roku nie notujemy przypadków zachorowań na choroby wywołane tym wirusem.
Pierwsze przypadki ciężkiego zapalenia płuc spowodowanego SARS-Cov-2 odnotowano w mieście Wuhan w grudniu 2019 roku. Światowa organizacja zdrowia (WHO) ogłosiła pandemię COVID-19 11.03.2020 roku. Więcej o zakażeniu SARS-Cov-2.