Zapewne każdy kiedyś słyszał określenie leczenie kanałowe. Aby wytłumaczyć, na czym ono polega, muszę zacząć od opisania budowy zęba (dokładniejsze omówienie całej anatomii zęba znajduje się w artykule pt. Budowa zębów i przyzębia).
Ząb składa się z korony i korzenia. Korona to cześć zęba widoczna w jamie ustnej, korzeń utrzymuje ząb w kości. Korona zęba składa się z trzech warstw (ryc. 1):
- szkliwa położonego zewnętrznie
- zębiny położonej zaraz pod nim
- miazgi (na tej części skupię w tym artykule).
Pod zębiną znajduje się przestrzeń (komora miazgi i kanału korzeniowe), która wypełniona jest przez bogato unerwioną i unaczynioną tkankę łączną typu embrionalnego, podobną do tej, która występuje w pępowinie. Dodatkowo znajdują się tam różne komórki, takie jak: odontoblasty (czyli komórki wytwarzające zębinę) bądź fibroblasty (wytwarzają kolagen, włókna istoty międzykomórkowej oraz specjalne białka – proteoglikany). Głównym zadaniem miazgi jest dostarczanie substancji odżywczych i tlenu do zęba, obrona przed infekcjami, odbieranie bodźców, jak również tworzenie kolejnych warstw zębiny.
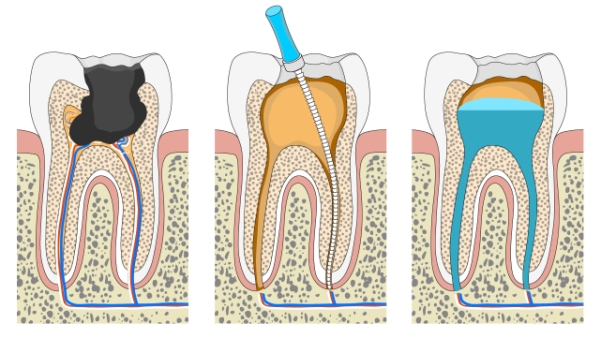
Miazgę można podzielić na koronową i korzeniową w zależności od umiejscowienia w zębie. Najczęściej to część koronowa miazgi zęba w pierwszej kolejności ulega zakażeniu przez bakterie pochodzące z ubytku próchnicowego (ryc. 2).
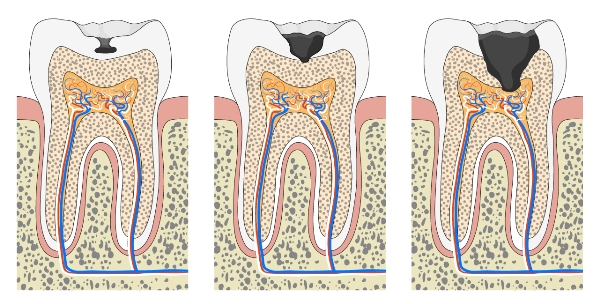
Taki stan zapalny miazgi powoduje dotkliwy ból. Jest to związane ze specyficzną budową zęba.
Ogólnie przyjmuje się za Celsusem (40. rok naszej ery) 5 wyznaczników stanu zapalnego:
.
Te wszystkie objawy widoczne są na przykład w przypadku zapalenia mięśnia w udzie. Na pierwszy rzut oka można zauważyć zaczerwienienie i obrzęk, pacjent zgłasza występowanie bólu, temperatura ciała jest podwyższona, a dodatkowo przez ból pacjent nie może w pełni podpierać się na nodze, nie wywołując jednocześnie pogorszenia dolegliwości. Gdy stan zapalny rozwija się na przykład w okolicy podkolanowej, dodatkowo pacjent nie jest w stanie zginać kolana – czyli mamy do czynienia z piątym objawem zapalenia: utratą funkcji.
W przypadku zęba jeden z tych objawów (czyli ból) jest wyjątkowo zaznaczony, a kolejny (chodzi oczywiście o obrzęk) jest niezauważalny dla pacjenta. Jak już wcześniej wspomniałam, komora miazgi jest zamkniętą przestrzenią we wnętrzu zęba. Ząb jest strukturą twardą. Z tego powodu nie może zwiększyć swojej objętości, czyli obrzmieć.
W przypadku mięśnia obrzęk związany jest z przedostawaniem się białek i komórek z uszkodzonych przez stan zapalny naczyń do tkanki. Taki sam mechanizm występuje w zębie, tylko w tym przypadku miazga nie może zwiększać swojej objętości, wzrasta więc ciśnienie w komorze miazgi. Stąd też pochodzi ten niesamowity ból, który towarzyszy zapaleniu miazgi. W takim przypadku jedyną możliwością jego złagodzenia jest otwarcie, czyli wywiercenie otworu w koronie zęba, aby zmniejszyć ciśnienie. Niestety w takim wypadku ani antybiotyk, ani leki przeciwbólowe nie spowodują polepszenia sytuacji. Samo otwarcie komory miazgi również nie pomoże na długo. To jest tylko wstęp do leczenia kanałowego, które postaram się Państwu jak najlepiej wytłumaczyć.
Opis
Leczenie kanałowe, czy inaczej endodontyczne, polega na usunięciu miazgi z kanałów, wykonania ich dezynfekcji, następnie szczelnym wypełnieniu kanałów odpowiednimi materiałami i na koniec szczelnym zabezpieczeniu korony klinicznej zęba.
Leczenie kanałowe zaczyna się od usunięcia próchnicy z zęba, a następnie wykonania odpowiedniego dojścia do kanałów korzeniowych.
Niedostateczne otwarcie komory miazgi skutkować może złamaniem narzędzia w trakcie leczenia kanałowego, jak również późniejszym przebarwianiem się zęba na kolor żółto-brunatny. W przypadku niedostatecznego „rozwiercenia” zęba zmiana zabarwienia wynika z pozostawienia resztek miazgi w różnych zakamarkach komory miazgi (ze względu na zawartość naczyń miazga ma kolor czerwony, krew z czasem ulega przemianom, zmieniając kolor z czerwonego na filetowy, aż po zielony – dokładnie tak, jak siniec). Dodatkowo taka pozostawiona miazga zawiera bakterie, które nie tylko powodują jej dalszy rozpad – gnicie – ale mogą również zakażać wcześniej zdezynfekowane przez stomatologa kanały korzeniowe.
Po odpowiednim przygotowaniu korony zęba lekarz przechodzi do usunięcia miazgi. W kolejnym etapie oczyszcza kanały korzeniowe i nieco je poszerza, aby dodatkowo usunąć jakiekolwiek bakterie, które mogły przejść do zębiny. Jest to najtrudniejszy etap leczenia kanałowego, kiedy wykorzystywane są narzędzia o średnicy dużo mniejszej niż milimetr (np. 0,08 mm), które ze względu na wymiary są bardzo delikatne. Takie narzędzia bardzo łatwo się zginają lub ulegają złamaniu. W większości wypadków ich usunięcie nie stanowi większego wyzwania, choć czasami zdarzają się ich skomplikowane złamania. W takich przypadkach stomatolodzy decydują się czasami pozostawić narzędzie w kanale, biorąc pod uwagę ryzyko wynikające z jego usuwania. W większości przypadków nie należy się martwić pozostawionym złamanym narzędziem w kanale. Nie stanowi ono zagrożenia dla zęba, ze względu na to, że do procedur stomatologicznych używane są tylko narzędzia sterylne.
W trakcie opracowywania kanałów korzeniowych jednocześnie się je płucze stomatologicznym roztworem podchlorynu sodu (stąd zapach chloru/środka do czyszczenia toalet podczas leczenia kanałowego). Stosowanie płukania ma za zadanie zdezynfekować kanały, czyli „zabić” bakterie.
W trakcie leczenia stosowane są różne urządzenia pomocne m.in. w wyznaczeniu, jaką długość mają kanały (ze względu na to, że kanały są w kości, stomatolog nie wiedziałby, jak głęboko ma je opracować, a ważne jest, aby opracować kanał dokładnie na całej długości). Inne urządzenia pomagają przyspieszyć opracowywanie lub wypełnianie kanałów.
Po dokładnym opracowaniu i zdezynfekowaniu kanałów należy je osuszyć i wypełnić specjalnymi preparatami, które mają za zadanie dokładnie je uszczelnić i zapobiec rozwojowi bakterii.
Na rynku dostępnych jest wiele preparatów do wypełniania kanałów korzeniowych. Obecnie standardem postępowania na świecie jest stosowanie gutaperki w połączeniu z materiałem uszczelniającym na bazie żywicy epoksydowej.
Jak się przygotować do zabiegu?
Ważne, aby coś zjeść przed zabiegiem, ponieważ może on trwać nawet do 2–3 godzin. Poza tym w zasadzie nie jest konieczne żadne inne przygotowanie. Wyjątkiem są tylko osoby ze szczególnymi schorzeniami ogólnymi, tzn. po przebytym zawale mózgu (tak zwany wylew krwi do mózgu) i zawale serca, u których trzeba wykonać znieczulenie. W takich wypadkach konieczna jest pisemna zgoda od lekarza prowadzącego.
Wskazania do leczenia kanałowego
- zapalenie miazgi
- martwica miazgi
- niedopełnione kanały korzeniowe (tzw. ponowne leczenie kanałowe lub reendo)
- zmiany okołowierzchołkowe
Przeciwwskazania
W zasadzie nie ma przeciwskazań do pierwotnego leczenia kanałowego.
Ponowne leczenie kanałowe i leczenie zębów z martwą miazgą jest przeciwskazane u z podwyższonym ryzykiem infekcyjnego zapalenia wsierdzia:
- ze sztuczną zastawką w sercu lub wcześniej wykonaną naprawą zastawki z użyciem sztucznego materiału;
- po już przebytym infekcyjnym zapaleniu wsierdzia;
- z wrodzoną wadą serca: siniczą nieskorygowaną lub częściowo skorygowaną z wytworzonymi paliatywnymi połączeniami; całkowicie skorygowaną operacyjnie lub przeskórnie z użyciem sztucznego materiału do 6 miesięcy od zabiegu; rezydualną wadą w miejscu wszczepienia sztucznego materiału metodą operacyjną lub przezskórną.
American Heart Association (Amerykańskie Stowarzyszenie Kardiologiczne) do powyższych stanów dodało wadę zastawkową u biorcy przeszczepu, a brytyjski National Institute for Health and Clinical Excellence (Narodowy Instytut do Spraw Zdrowia i Jakości w Opiece Klinicznej) kardiomiopatię przerostową. U tych samych pacjentów można przeprowadzić pierwotne leczenie kanałowe w osłonie antybiotykowej przy zastosowaniu koferdamu. Musi to być leczenie jednowizytowe i lekarz musi mieć pewność, że udrożnił całą długość i światło kanałów.
Również ciąża i okres karmienia piersią nie są przeciwskazaniami do leczenia. Oczywiście w takim wypadku należy zastosować odpowiedni preparat znieczulający i – jeśli pacjentka jest w zaawansowanej bądź zagrożonej ciąży – skonsultować się wcześniej z lekarzem prowadzącym ciążę.
WAŻNE!
Leczenie kanałowe najczęściej prowadzone jest w znieczuleniu miejscowym. Nie można jednak zastosować znieczulenia w przypadku, gdy pacjent jest na nie uczulony!Możliwe sytuacje/powikłania w trakcie leczenia lub po leczeniu
W trakcie leczenia może wystąpić ból, którego czasami nie udaje się opanować nawet znieczuleniem. Taka sytuacja może mieć miejsce, gdy stan zapalny jest bardzo rozległy, jak również w przypadku, gdy u pacjenta z jakichś powodów nie można zastosować znieczulenia ze środkiem obkurczającym naczynia krwionośne. Należą do nich pacjenci m.in. z nadczynnością tarczycy, astmą oskrzelową, cukrzycą, miażdżycą, z wadami i schorzeniami serca, niewydolnością krążenia, zaburzeniami czynności nerek, jaskrą, padaczką, nerwicą, chorobami przebiegającymi z hipertermią (czyli podwyższoną temperaturą ciała). Więcej informacji na temat znieczuleń znajdą Państwo w artykule pt. Znieczulenie.
Po leczeniu mogą się pojawić przejściowe dolegliwości bólowe związane z podrażnieniem w trakcie leczenia i podrażnieniem wywołanym przez materiał wypełniający kanał tkanek znajdujących się w okolicy korzenia. W takim wypadku można zastosować środek przeciwbólowy, który zazwyczaj Państwo przyjmują. Dolegliwości powinny ustąpić do 2 tygodni (w podręcznikach podaje się występowanie dolegliwości nawet do 6 miesięcy od zakończenia leczenia). W chwili gdy dolegliwości się nasilają, warto skontaktować się ze swoim stomatologiem, ponieważ może się okazać, że stan zapalny nie chce ustąpić pomimo zakończenia leczenia.
Podstawowa interpretacja wyniku/oceniane parametry
Po wykonaniu leczenia kanałowego stomatolog wykona zdjęcie rentgenowskie (albo skieruje Państwa na wykonanie takiego zdjęcia) w celu skontrolowania prawidłowości wykonanego leczenia kanałowego. Lekarz sprawdzi na podstawie zdjęcia RTG, czy kanał(y) został(y) wypełniony(e) na odpowiednią długość. Jeśli lekarz uzna, że kanał jest wypełniony niedostatecznie, usunie wypełnienie, opracuje niedopełnioną część i ponownie wypełni kanał. Za prawidłowe przyjmuje się, że wypełnienie, które jest do 2 mm krótsze od długości kanału, lub wychodzi niewiele ponad wierzchołek. Takie przepchnięcie (inaczej „puff”) jest w niektórych krajach zalecane w przypadku stosowania techniki wypełniania kanałów ciepłą gutaperką.
Niestety na tym etapie wynik leczenia kanałowego zależy już tylko od odporności organizmu pacjenta oraz tego, jak szybko organizm będzie się regenerować. Zdarza się, że świetnie wykonane leczenie kanałowe, zgodnie z zasadami sztuki, kończy się usunięciem zęba, a czasami leczenie kanałowe wykonane w mało sterylnych warunkach, przy użyciu słabej jakości materiałów i dodatkowo z wypełnieniem kanałów na niedostateczną długość, przynosi świetne rezultaty.
Jakie stany występujące po leczeniu powinny skłonić do kontaktu z lekarzem?
Tak jak już wcześniej wspomniałam nasilające się dolegliwości bólowe mogą świadczyć o dalszym rozwoju stanu zapalnego, tym razem już w tkankach okołowierzchołkowych, czyli w kości.
Dodatkowo, zawsze po leczeniu kanałowym konieczne jest wykonywanie okresowych RTG w celu sprawdzenia stanu tkanek okołowierzchołkowych. Wiele procesów w nich się toczących nie daje żadnych dolegliwości i po pewnym czasie okazuje się, że trzeba usunąć ząb, ponieważ kość jest bardzo mocno zniszczona.
Moim pacjentom zalecam wykonywanie kolejnych zdjęć po 6 miesiącach, a potem po roku, dwóch, trzech i czterech latach. Jeśli po takim okresie obserwacji w kości nie występują żadne zmiany, można powiedzieć, że leczenie zakończyło się sukcesem.