Rezygnacja ze świadczenia specjalistycznej rehabilitacji dla pacjentów, którzy przeszli COVID-19, jest przedwczesna. Pomimo tego, że spada liczba zakażeń, to powikłania nie znikną – powiedział prezes Krajowej Rady Fizjoterapeutów Maciej Krawczyk.

Maciej Krawczyk. Fot. Newseria
Klaudia Torchała: Pacjent po przebyciu COVID-19 traktowany jest już jak każdy inny pacjent, bo od 5 kwietnia lekarz nie wystawi mu skierowania na rehabilitację pocovidową, a jedynie na rehabilitację leczniczą realizowaną w ramach standardowej umowy z NFZ. Upraszczając można powiedzieć, że skrojona rok temu specjalnie pod to schorzenie rehabilitacja – która miała niwelować naprawdę poważne skutki COVID-19 – zniknęła. Co to oznacza faktycznie dla pacjentów?
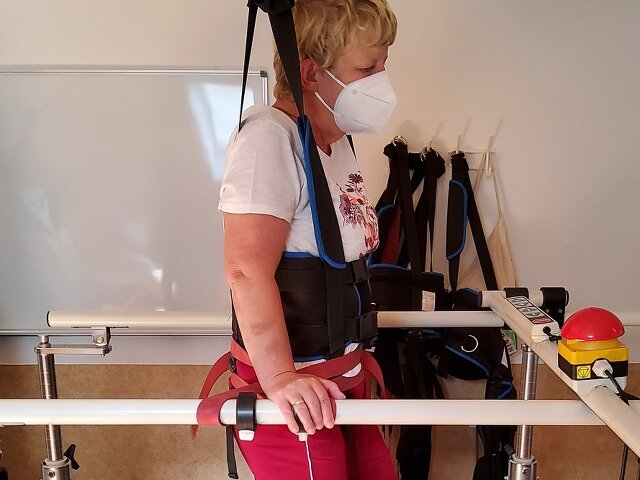
Maciej Krawczyk: Oznacza to stanie w kolejce ze wszystkimi innymi pacjentami do rehabilitacji, co przełoży się na to, że dostępność rehabilitacji rzeczywiście zmaleje. Nie będzie ona już dostępna w ośrodkach specjalnie przeznaczonych do tego rodzaju rehabilitacji, a przecież kolejki w niektórych z nich mieliśmy nawet do sierpnia. To kilkadziesiąt ośrodków prowadzących stacjonarną rehabilitację w całej Polsce. Rehabilitacja pocovidowa prowadzona była również w warunkach ambulatoryjnych i domowych, czy w uzdrowiskach. Co prawda liczba zakażeń COVID-19 spadła, ale trzeba pamiętać, że powikłania po tej chorobie wcale nie zniknęły i nie znikną. To są w dużej mierze ludzie niepełnosprawni. Systemowo wydaje się, że należałoby taką rehabilitację pocovidową utrzymać. Moim zdaniem decyzja jest przedwczesna i powinna być skonsultowana z ośrodkami, które realizowały takie świadczenie.
Czy pacjenci z poważnymi powikłaniami po COVID-19 będą mogli liczyć na takie same zabiegi jak do tej pory?
Niekoniecznie, bo wymogi rehabilitacji pocovidowej są inne niż wymogi standardowej rehabilitacji. W lecznictwie zamkniętym trzeba mieć innego typu aparaturę. Wymogi dotyczące personelu też są inne. To nie pokrywa się jeden do jednego. Oczywiście liczba ośrodków, które mogą prowadzić taką specyficzną rehabilitację – oddechową nie zmienia się, ale tam pojawią się też inni pacjenci. Mamy przecież w Polsce 5 mln osób chorujących na astmę, 2,5 mln osób cierpiących na Przewleką Obturacyjną Chorobę Płuc (POChP), którzy wymagają rehabilitacji w warunkach zamkniętych, głównie fizjoterapii. Dojdą jeszcze pacjenci z Ukrainy. Ten korek jest coraz większy. Trzeba powiedzieć wprost: wielu pacjentów po przebyciu COVID-19 będzie po prostu pozbawionych rehabilitacji.
Skończyło się powszechne testowanie, leczenie w oddziałach i szpitalach covidowych, ale też nie ma już rehabilitacji specjalnie przygotowanej dla takich pacjentów. Dlaczego zdecydowano się na taki krok już teraz?
Podyktowane jest to pewnie finansami. Kiesa państwowa jest w tej chwili pusta. Obniżona została – i to ewenement – o 30 proc. wycena rehabilitacji domowej. Liczba pacjentów, którzy otrzymują to świadczenie zmniejszyła się, bo nie opłaca się go wykonywać. To pieniądze są przyczyną i – według mnie – decyzja, jak już powiedziałem wcześniej, jest przedwczesna. Powinna ona być poprzedzona analizą sytuacji, czyli zorientowaniem się, jak długie są kolejki, jaki jest profil pacjentów zgłaszających się, czy to są nowi pacjenci, czy też osoby, które po raz kolejny korzystają z takich świadczeń. Jeśli w większości przychodzą po raz pierwszy, to oznacza, że problem nadal istnieje.
Rehabilitacja pocovidowa pochłonęła do stycznia tego roku ok. 75 mln zł, co w zestawieniu z dodatkowymi przychodami do NFZ w tym roku w wysokości ponad 9 mld zł – wynikającymi ze zmiany rozliczenia składki zdrowotnej – wydaje się chyba niewielką kwotą?
Rzeczywiście to nie jest wielka kwota, biorąc pod uwagę fakt, że koszty pośrednie w ciągu najbliższego roku lub dwóch lat, które mogą powstać w wyniku zaniechania takiej rehabilitacji, mogą być wielokrotnie wyższe od tych bezpośrednich. Kiedy popatrzymy na to, że te osoby za chwilę mogą być uzależnione od otoczenia, niezdolne do pracy, to jednak w takim przypadku rehabilitacja staje się faktycznie inwestycją, a nie kosztem. Powinniśmy patrzeć na zdrowie publiczne jak na inwestycję długoterminową.
Z jakimi najczęściej powikłaniami mierzą się osoby, które przeszły COVID-19 i wymagały rehabilitacji?
To głównie powikłania ze strony układu krążenia – niska wydolność układu oddechowego. Ze strony układu nerwowego – niedowład, porażenia, zaburzenia czucia. Wielu też pacjentów ma zaburzenia poznawczo-emocjonalne: koncentracji, równowagi, pamięci krótko i długotrwałej. To są elementy, które ograniczają prawidłowe funkcjonowanie tych osób w środowisku. Uniemożliwiają wręcz wykonywanie pracy zawodowej.
Odpowiednie zabiegi i ćwiczenia mogą pomóc naprawdę skutecznie wrócić do zdrowia i praktycznie ograniczyć powikłania?
Z praktyki wielu fizjoterapeutów, z którymi mam kontakt i zajmują się pacjentami po COVID wynika, że dochodzi – dzięki ćwiczeniom i zabiegom – do niewyobrażalnej poprawy zdrowia fizycznego i psychicznego. Pacjenci często przyjeżdżają do ośrodka całkowicie zależni od otoczenia i nie tylko na własnych nogach z nich wychodzą, ale dodatkowo jeszcze sprawni intelektualnie. Jestem pod dużym wrażeniem mojej grupy zawodowej i nie tylko, bo mówię też np. o psychologach, lekarzach. Ci pacjenci mogliby umrzeć, a już z pewnością nie powróciliby bez rehabilitacji do pełnionych przed chorobą ról społecznych.
Czy widzi pan w praktyce korelację między przebiegiem, powikłaniami choroby a np. wiekiem, płcią, obciążeniem innymi chorobami?
Najbardziej te powikłania skorelowane są z chorobami pierwotnymi. To są przewlekłe choroby. To na przykład nadciśnienie, otyłość, przebyte wcześniej choroby płuc, cukrzyca, niedokrwienie mięśnia sercowego, zawały serca, ale także choroby neurologiczne, choroby krwi. To właśnie te osoby były narażone na ciężki przebieg i największe powikłania. I oczywiście na stopień powikłań wpływ ma to, czy osoba jest zaszczepiona. Większość pacjentów na oddziałach rehabilitacyjnych stanowią pacjenci niezaszczepieni.
Klaudia Torchała