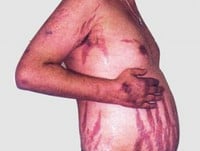
Zespół Cushinga to choroba, która rozwija się pod wpływem utrzymujących się w organizmie zwiększonych stężeń hormonów, tzw. glikokortykosteroidów, głównie kortyzolu. Zespół Cushinga może być spowodowany nadmiernym wydzielaniem tych hormonów w organizmie lub przyjmowaniem leków – glikokortykosteroidów.
W przebiegu zespołu Cushinga może dojść do rozwoju nieprawidłowości w układzie ruchu. Wśród nich należy wymienić posteroidową osteoporozę oraz posteroidową miopatię.
Osteoporoza posteroidowa
Osteoporoza w przebiegu choroby Cushinga ma kilka przyczyn. Glikokortykosteroidy powodują ograniczenie wchłaniania niezbędnego składnika budulcowego kości, jakim jest wapń, nasilają natomiast wydalanie wapnia przez nerki. Glikokortykosteroidy wywierają wpływ na komórki utrzymujące w równowadze procesy rozkładu i tworzenia kości zachodzące w szkielecie. Nadmiar hormonów steroidowych skutkuje zmniejszeniem stężenia estrogenów wywierających ochronny wpływ na kości.
Miopatia posteroidowa
Miopatia posteroidowa, czyli osłabienie mięśni na skutek działania hormonów steroidowych, dotyczy najczęściej mięśni obręczy biodrowej, rzadziej obręczy barkowej oraz mięśni szyi. Przyczyną miopatii posteroidowej jest przyspieszenie metabolizmu białek. Hormony steroidowe wpływają na degradację włókien kurczliwych mięśni. Jednocześnie dochodzi do zmniejszenia produkcji białek.
Jak często występują zmiany w układzie ruchu w przebiegu zespołu Cushinga?
Niemal u wszystkich chorych na zespół Cushinga rozwija się również posterydowa osteoporoza.
Nieco rzadszym powikłaniem związanym z nadmiarem hormonów steroidowych jest miopatia posterydowa. Objawy osłabienia mięśni występują u około 60% pacjentów z zespołem Cushinga. U 10% chorych mają postać ciężką.
Jak objawiają się zmiany w układzie ruchu w przebiegu zespołu Cushinga?
Zazwyczaj na początkowym etapie utraty masy kostnej prowadzącej do osteoporozy nie obserwuje się specyficznych objawów. Gdy dochodzi do zmian w kościach, mogą pojawić się bóle pleców, zmniejszenie wysokości ciała czy przygarbiona postawa. Rozwija się deformacja zmniejszająca pojemność klatki piersiowej, co sprawia, że płuca nie mogą się swobodnie rozprężać i dochodzi do upośledzenia oddychania.
Dolegliwości bólowe ze strony pleców lub jedynie obniżenie wzrostu, bez towarzyszącego bólu, mogą być oznaką przebytego złamania w obrębie kręgosłupa, ze zmniejszeniem wysokości trzonu kręgu.
W przebiegu osteoporozy dochodzi także do złamań innych kości, na przykład kości nadgarstka lub przedramienia. Szczególnie niebezpieczne jest złamanie kości udowej w jej bliższym odcinku, które wiąże się z silnym bólem oraz upośledzeniem poruszania się. U osoby starszej może wiązać się z przedłużonym unieruchomieniem. Grozi to poważnymi powikłaniami, takimi jak zapalenie płuc czy zakrzepica naczyń. Tego typu złamanie może sprawić, że pacjent będzie przez dłuższy czas wymagał pomocy otoczenia w codziennych czynnościach.
Chorzy na osteoporozę łatwo ulegają złamaniom po urazach, które są zwykle niegroźne dla zdrowego człowieka - np. przewrócenie się lub upadek z niewielkiej wysokości. Osteoporoza ma wieloletni bezobjawowy przebieg i czasem dopiero złamanie kości jest pierwszym sygnałem tej choroby.
Miopatia posteroidowa może przebiegać w formie ostrej lub przewlekłej. Postać ostra dotyczy najczęściej pacjentów oddziałów intensywnej opieki medycznej. Często są to chorzy w ciężkim stanie, których oddychanie jest wspomagane mechanicznie przez respirator, z niedoborami żywieniowymi i towarzyszącymi zakażeniami. Objawy narastają szybko, zajęte są różne grupy mięśni.
W przewlekłej postaci natomiast osłabienie rozwija się podstępnie. Objawy narastają powoli i zazwyczaj nie towarzyszą im dolegliwości bólowe. Proces chorobowy dotyczy początkowo bliższych odcinków kończyn, czyli ramion i ud. Zazwyczaj silniej dotknięte są mięśnie obręczy biodrowej niż barkowej.
Co robić w przypadku wystąpienia objawów zmian w układzie ruchu w przebiegu zespołu Cushinga?
Osteoporoza jest chorobą, która przez dłuższy czas może się rozwijać podstępnie, nie dając objawów. Dlatego tak ważna jest profilaktyka. Jeżeli przyjmujesz przewlekle glikokortykosteroidy, zgłoś się do lekarza w celu przeprowadzenia diagnostyki oraz zaplanowania dalszego postępowania, chroniącego twoje kości.
Jeżeli stwierdzono u Ciebie osteoporozę posteroidową, niepokojące objawy, takie jak przewlekły ból pleców, obniżenie wzrostu czy zmiana postawy na zgarbioną, mogą świadczyć o tym, że doszło do złamania osteoporotycznego. Podobne powikłania obserwuje się również w przebiegu innych chorób. Zasięgnij więc porady lekarskiej - opisane dolegliwości stanowią podstawę do przeprowadzenia diagnostyki.
Jeśli doszło do upadku, nawet z niewielkiej wysokości, w wyniku którego odczuwasz silny ból biodra lub kręgosłupa, zadzwoń po pomoc na numer 999 lub 112. Upadek z wysokości, która wydaje się niegroźna dla zdrowego człowieka, np. z krzesła czy łóżka, u osoby z osteoporozą może skutkować złamaniem kości udowej lub kręgosłupa.
W przypadku urazu, w wyniku którego utrzymuje się silny ból przedramienia lub nadgarstka udaj się na ostry dyżur urazowy, gdyż mogło dojść do złamania.
Uwaga!
Silne, pojawiające się nagle dolegliwości bólowe okolicy kręgosłupa, szczególnie występujące łącznie z innymi niepokojącymi objawami, takimi jak gwałtowne pogorszenie samopoczucia czy osłabienie, wymagają pilnej diagnostyki. Mogą to być stany zagrażające życiu. W razie takich objawów wezwij pogotowie ratunkowe, dzwoniąc na numer 112 lub 999.Jeśli podczas przewlekłego leczenia glikokortykosteroidami zaobserwujesz u siebie postępujące objawy osłabienia mięśni, nie lekceważ ich. Poinformuj o tym swojego lekarza prowadzącego.
W jaki sposób lekarz ustala rozpoznanie zmian w układzie ruchu w przebiegu zespołu Cushinga?
Lekarz najpierw zbiera dokładny wywiad dotyczący przebiegu choroby podstawowej, czyli zespołu Cushinga i jego objawów - czasu trwania, nasilenia. Następnie pyta o choroby towarzyszące, przyjmowane leki oraz tzw. czynniki ryzyka osteoporozy posteroidowej, czyli palenie tytoniu, spożywanie alkoholu, występowanie złamań kości udowej w rodzinie. Następnie bada pacjenta, waży i mierzy, aby obliczyć tzw. wskaźnik BMI, który - obniżony - także zwiększa ryzyko osteoporozy.
Jeżeli będzie to konieczne, lekarz zleci dodatkowe badania
Densytometria kości techniką DEXA (dual energy X-ray absorptiometry)
Jest to badanie, które pozwala ocenić gęstość mineralną kości (Bone Mineral Density - BMD). Wykonuje się je za pomocą aparatu, który ocenia odcinek lędźwiowy kręgosłupa lub bliższy koniec kości udowej z użyciem promieni rentgenowskich. Densytometria jest obecnie uznawana za tak zwany „złoty standard” w diagnostyce osteoporozy, a także w monitorowaniu skuteczności leczenia.
Badania laboratoryjne krwi i moczu
W wyniku indywidualnej oceny chorego lekarz może zadecydować o konieczności wykonania dodatkowych badań oceniających gospodarkę wapniowo-fosforanową, czynność nerek, stężenie witaminy D oraz inne parametry, które uzna za niezbędne do ustalenia rozpoznania i monitorowania przebiegu leczenia.
RTG kości
Badanie rentgenowskie uwidocznia zarówno świeże, jak i przebyte w przeszłości złamania. Badanie to pozwala na wykrycie między innymi, tak zwanego złamania kompresyjnego. Jest to złamanie, które objawia się obniżeniem wysokości trzonu kręgu, w stosunku do pozostałych kręgów w danym odcinku kręgosłupa.
W celu diagnostyki osłabienia siły mięśniowej lekarz może zlecić poniższe badania:
- Badania laboratoryjne, takie jak markery uszkodzenia mięśni, np. kinaza kreatynowa (CK), dehydrogenaza mleczanowa (LDH), aminotransferazy asparaginianowa (AspAT) i alaninowa (AlAT)
- Badanie elektromiograficzne (EMG), które ocenia czynność elektryczną mięśni i nerwów.
- Badanie mikroskopowe fragmentu mięśnia, czyli badanie pobranego wycinka mięśnia pod mikroskopem. Pozwala ono zróżnicować bardzo różne procesy chorobowe odpowiedzialne z osłabienie mięśni.
Jakie są metody leczenia zmian w układzie ruchu w przebiegu zespołu Cushinga?
Podczas leczenia osteoporozy posteroidowej dąży się do zapobiegania złamaniom, co można uzyskać, stosując następujące metody:
- modyfikacja stylu życia mająca na celu zminimalizowanie negatywnego wpływu czynników ryzyka rozwoju osteoporozy
- oceniając wskazania i przeciwwskazania, lekarz zadecyduje o włączeniu do leczenia farmakologicznych preparatów soli wapnia i witaminy D w odpowiedniej dawce.
Poprawę może przynieść również zastosowanie zabiegów fizykoterapeutycznych.
Czy możliwe jest całkowite wyleczenie zmian w układzie ruchu w przebiegu zespołu Cushinga?
Zarówno osteoporoza, jak i miopatia są powikłaniami zespołu Cushinga. Dlatego podstawą jest leczenie zespołu Cushinga. W przypadku przyjmowania na stałe glikokortykosteroidów, należy pamiętać o kontrolnych wizytach lekarskich oraz przestrzeganiu zaleceń, zwłaszcza dotyczących profilaktycznego przyjmowania preparatów witaminy D oraz wapnia.
Co trzeba robić po zakończeniu leczenia zmian w układzie ruchu w przebiegu zespołu Cushinga?
Jeżeli raz rozpoznano osteoporozę posteroiową, należy trwale zmienić styl życia, by uniknąć bolesnych i prowadzących do niepełnosprawności złamań.
Jak zapobiegać upadkom, które mogą doprowadzić do złamań?
- Usuń z mieszkania wolno stojące przedmioty, o które łatwo się potknąć.
- Zadbaj, by na Twojej drodze nie znajdowały się przewody elektryczne.
- Na podłogę zamiast śliskich powierzchni wybieraj wykładzinę, pozbądź się zbędnych dywaników.
- Zainstaluj poręcze ułatwiające korzystanie z prysznica czy toalety.
- Zadbaj o odpowiednie oświetlenie.
- Kontroluj wzrok, a jeżeli to konieczne używaj dostosowanych do wady okularów korekcyjnych.
- Unikaj wychodzenia na zewnątrz, gdy jest ślisko.
Zachowania profilaktyczne przeciwdziałające utracie masy kostnej, takie jak stosowanie odpowiedniej diety, niepalenie tytoniu i aktywność fizyczna należy stosować przez całe życie.
Należy pamiętać o regularnych wizytach kontrolnych, podczas których lekarz określi potrzebę wykonania dodatkowych badań lub modyfikacji leczenia. Osteoporoza to choroba rozwijająca się podstępnie, dlatego monitorowanie przez specjalistę powinno odbywać się nawet wtedy, gdy objawy nie są zauważalne dla pacjenta. W zależności od indywidualnej sytuacji pacjenta lekarz określi niezbędną częstość wizyt, np. 1-2 razy w roku.
Co robić, aby uniknąć zmian w układzie ruchu w przebiegu zespołu Cushinga?
Istnieje szereg czynników wpływających na wzrost prawdopodobieństwa rozwoju osteoporozy posteroidowej. Część predyspozycji jest wrodzona, jednak wprowadzając stopniowe zmiany w stylu życia można zredukować negatywny wpływ wielu z nich.
- Umiarkowana aktywność fizyczna, dostosowana do możliwości pacjenta, jest czynnikiem skutecznym w zapobieganiu wystąpienia osteoporozy posteroidowej. Codzienne ćwiczenia fizyczne pomagają uzyskać prawidłową masę ciała, a także utrzymać odpowiednią masę mięśniową, co jest związane z pozytywnym wpływem na gęstość mineralną kości.
- Zaprzestanie palenia tytoniu.
- Ograniczenie spożywania alkoholu.
- Umiarkowana ekspozycja na promieniowanie słoneczne - około 20 minut dziennie.
- Stosowanie diety zapewniającej odpowiednią ilość wapnia.
- Dobrym źródłem wapnia jest mleko oraz jego przetwory.
- W odtłuszczonych produktach mlecznych ilość wapnia jest porównywalna do ich pełnotłustych odpowiedników.
- Jeżeli spożywanie mleka powoduje nieprzyjemne dolegliwości ze strony przewodu pokarmowego związane z nietolerancją laktozy, alternatywę stanowią przetwory, takie jak kefiry czy jogurty. Dostępne jest również mleko z dodatkiem enzymu biorącego udział w trawieniu mleka - laktazy.
- Produkty, które mogą wpłynąć na zmniejszenie wchłaniania wapnia przyjmowanego z pokarmem to szpinak, otręby, herbata.
- Przyjmowanie zgodnie z zaleceniem lekarza preparatów witaminy D w dawce, która umożliwi utrzymywanie ilości witaminy D we krwi w oczekiwanych granicach normy. Dawka zalecana osobom dorosłym w naszym klimacie to zazwyczaj około 1000 IU/dobę. Glikokortykosteroidy zaburzają jednak wchłanianie witaminy D, co może wymagać indywidualnego dostosowania dawki.
- Utrzymywanie prawidłowej masy ciała.
- Jeżeli na podstawie oceny ryzyka lekarz stwierdzi, że istnieją do tego wskazania, należy stosować leki przeciwdziałające utracie masy kostnej. Preparaty stosowane w profilaktyce wystąpienia osteoporozy są podobne do tych używanych do jej leczenia.
Jaka aktywność będzie korzystna dla mnie?
Aktywność z wykorzystaniem ciężaru własnego ciała angażuje pracę mięśni przeciwko sile grawitacji. Pracujące mięśnie pobudzają tworzenie kości.Wchodzenie po schodach, nordic walking czy na początek chociażby spokojne spacery po okolicy to ćwiczenia, które pomogą utrzymać silne kości. Uważa się, że pływanie jest aktywnością bardzo korzystną pod wieloma względami. Nie obciąża ono natomiast kości, a więc nie wpływa pobudzająco na tworzenie kości.
30 minut aktywności dostosowanej do możliwości, najlepiej każdego dnia, wraz z prawidłową dietą skutecznie spowolnią utratę masy kostnej.
Wapń w diecie
Zgodnie z zaleceniami lekarza należy stosować suplementację preparatami wapnia.
Do wystąpienia miopatii posteroidowej predysponują czynniki, takie jak starszy wiek czy współwystępowanie pewnych schorzeń, jak na przykład chorób nowotworowych. Jest jednak grupa czynników, na które pacjent może mieć czynny wpływ poprzez dokonanie zmian w stylu życia. Ryzyko pojawienia się miopatii zmniejsza regularna aktywność fizyczna dostosowana do możliwości pacjenta. Korzystny wpływ w przeciwdziałaniu jej wystąpienia ma również dieta bogata w odpowiednią ilość białka, dostosowana do indywidualnych potrzeb pacjenta.