Co to jest niedoczynność tarczycy i jakie są jej przyczyny?
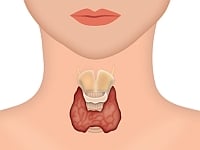
Niedoczynność tarczycy to zaburzenie, w przebiegu którego tarczyca produkuje za mało hormonów w stosunku do potrzeb organizmu. Najczęstszą przyczyną niedoczynności tarczycy u kobiet w ciąży jest choroba Hashimoto, czyli przewlekłe autoimmunologiczne (limfocytowe) zapalenie tarczycy. Wśród innych przyczyn można wymienić m.in. stan po operacyjnym usunięciu tarczycy lub leczeniu jodem promieniotwórczym.
Nieleczona niedoczynność tarczycy stanowi zagrożenie zarówno dla matki, jak i dla płodu, dlatego powinna zostać rozpoznana i odpowiednio leczona przed ciążą i w jej trakcie.
Jak często niedoczynność tarczycy występuje u kobiet w ciąży?
Jawną niedoczynność tarczycy stwierdza się u około 0,5% kobiet w ciąży. Postać utajona (subkliniczna), która poprzedza rozwój jawnej niedoczynności tarczycy, występuje u 2–3% ciężarnych.
Jak się objawia?
Wśród typowych objawów niedoczynności tarczycy można wymienić zwiększenie masy ciała, stałe uczucie zimna, zaparcie, suchą skórę, osłabienie, senność, zaburzenia koncentracji, pogorszenie nastroju, zaburzenia miesiączkowania i niepłodność. W okresie ciąży rozpoznanie niedoczynności tarczycy może być trudne, ponieważ niektóre objawy, np. osłabienie czy zaburzenia koncentracji, mogą występować w przebiegu prawidłowej ciąży. Ponadto u wielu kobiet z utajoną niedoczynnością tarczycy nie stwierdza się żadnych objawów i chorobę można rozpoznać jedynie na podstawie badań hormonalnych. Zarówno utajona, jak i jawna niedoczynność tarczycy może niekorzystnie wpływać na przebieg ciąży; wśród możliwych powikłań wymienia się stan przedrzucawkowy i przedwczesny poród (zob. Stan przedrzucawkowy i rzucawka, Poród przedwczesny).
Nieleczona niedoczynność tarczycy ma także niekorzystny wpływ na rozwój płodu oraz dalszy rozwój dziecka. W pierwszych 10–12 tygodniach ciąży, kiedy tarczyca płodu nie produkuje jeszcze hormonów, jedynym ich źródłem jest tarczyca matki. W późniejszym okresie stopniowo zwiększa się produkcja hormonów tarczycy płodu, jednak praktycznie do końca ciąży korzysta on z hormonów tarczycy matki. W przypadku niedoczynności tarczycy matki niedobór hormonów tarczycy dotyczy więc także płodu. Hormony tarczycy są niezbędne do prawidłowego rozwoju mózgu płodu. Ich niedobór może prowadzić do wystąpienia powikłań, m.in. związanych z rozwojem mózgu płodu (wpływ na rozwój neuropsychologiczny dziecka). U noworodków kobiet z prawidłowo leczoną niedoczynnością tarczycy w okresie ciąży nie stwierdza się żadnych zaburzeń rozwojowych.
Co zrobić w przypadku wystąpienia objawów?
U wielu kobiet przed planowaną ciążą należy wykonać badania w kierunku zaburzeń czynności tarczycy (badaniem pierwszego wyboru jest oznaczenie stężenia TSH w surowicy). Dotyczy to zwłaszcza kobiet:
- z objawami wskazującymi na niedoczynność tarczycy,
- z rozpoznaną w przeszłości chorobą tarczycy,
- z powiększeniem tarczycy (wolem) lub stwierdzonymi guzkami tarczycy,
- z wywiadem chorób tarczycy w rodzinie,
- ze współistniejącymi innymi chorobami autoimmunologicznymi (np. cukrzycą typu 1, RZS),
- diagnozowanych z powodu niepłodności i po przebytych przedwczesnych porodach lub poronieniach.
Polskie towarzystwa naukowe zalecają rutynowe oznaczenie stężenia TSH u wszystkich kobiet planujących ciążę i w trakcie pierwszej wizyty położniczej. W przypadku rozpoznania jawnej lub utajonej niedoczynności tarczycy kobieta powinna odłożyć decyzję o zajściu w ciążę. Leczenie powinien prowadzić endokrynolog, który ustali możliwy bezpieczny termin zajścia w ciążę w zależności od nasilenia niedoczynności tarczycy.
Kobieta w ciąży, która stwierdzi u siebie objawy wskazujące na występowanie niedoczynności tarczycy, powinna się zgłosić do lekarza ginekologa lub do lekarza rodzinnego, którzy po badaniu lekarskim (po zebraniu wywiadu i badaniu) zdecydują o konieczności oznaczenia stężenia TSH (i ewentualnie FT4).
W jaki sposób lekarz ustala rozpoznanie?
Do potwierdzenia niedoczynności tarczycy konieczne jest wykonanie badań hormonalnych. Interpretacja wyników tych badań jest jednak utrudniona ze względu na zmiany stężeń hormonów w trakcie prawidłowej ciąży (tab. 1).
| Tabela 1. Wyniki wybranych badań hormonalnych w czasie prawidłowej ciąży | |||
|---|---|---|---|
| badanie | I trymestr | II trymestr | III trymestr |
| TSH | zmniejszone lub norma | norma | norma |
| FT4 | norma | norma | zmniejszone lub norma |
| FT3 | norma | norma | norma |
| TT4 | zwiększone | zwiększone | zwiększone |
| TT3 | zwiększone | zwiększone | zwiększone |
| FT4 – wolna tyroksyna, TT4 – całkowita tyroksyna, FT3 – wolna trijodotyronina, TT3 – całkowita trijodotyronina | |||
Wstępne badanie oceniające czynność tarczycy (stężenie TSH we krwi) może zlecić lekarz rodzinny. Jeśli jego wynik będzie nieprawidłowy (powyżej górnej granicy normy), konieczne jest oznaczenie stężenia wolnej tyroksyny (FT4). Jawną niedoczynność tarczycy rozpoznaje się, jeżeli zwiększonemu stężeniu TSH towarzyszy zmniejszone stężenie FT4. Utajoną (subkliniczną) niedoczynność tarczycy rozpoznaje się, gdy zwiększonemu stężeniu TSH towarzyszy prawidłowe stężenie FT4.
W przypadku rozpoznania niedoczynności tarczycy lekarz będzie się starał ustalić jej przyczynę. Pomocne jest:
- USG tarczycy – w przypadku choroby Hashimoto stwierdza się zmniejszoną echogeniczność tarczycy, a niekiedy zmniejszenie jej objętości
- oznaczenie stężeń przeciwciał przeciwtarczycowych w surowicy, a zwłaszcza przeciwciał przeciwko tyreoperoksydazie (anty-TPO) lub przeciwko tyreoglobulinie (anty-TG) – zwiększone stężenie anty-TPO jest charakterystyczne dla choroby Hashimoto.
Jakie są sposoby leczenia?
Niedoczynność tarczycy leczy się, przyjmując regularnie brakujące hormony tarczycy. Lewotyroksyna produkowana syntetycznie jest identyczna i działa tak samo jak hormon wytwarzany w tarczycy. W Polsce istnieje wiele preparatów lewotyroksyny, które mogą się nieznacznie różnić efektem działania, dlatego najlepiej zawsze przyjmować ten sam preparat (więcej szczegółów: Niedoczynność tarczycy).
- W przypadku wcześniejszego rozpoznania niedoczynności tarczycy stężenie TSH przed planowaną ciążą powinno wynosić <2,0–2,5 mIU/l (optymalnie ok. 1,0 mIU/l). W razie stwierdzenia ciąży należy natychmiast zwiększyć dawkowanie lewotyroksyny o ok. 30% w porównaniu z okresem przed ciążą, wykonać badania (oznaczenie stężenia TSH i ewentualnie FT4) oraz niezwłocznie zgłosić się do lekarza specjalisty, który ustali dawkowanie leku.
- Jeżeli niedoczynność tarczycy zostanie rozpoznana u kobiety dopiero w okresie ciąży, lekarz będzie dążył do jak najszybszego wyrównania czynności tarczycy.
- Po porodzie dawkę lewotyroksyny należy ponownie zmniejszyć do dawek przyjmowanych przed ciążą. Niedoczynność tarczycy w trakcie leczenia lewotyroksyną nie jest przeciwwskazaniem do karmienia piersią.
Lewotyroksynę należy przyjmować regularnie, najlepiej o tej samej porze, zwykle rano, koniecznie na czczo, około 30–60 minut przed posiłkiem. W czasie ciąży oraz po porodzie (co najmniej do 6. miesiąca) konieczne mogą być częstsze oznaczenia stężenia TSH (i ewentualnie FT4) – co 4–6 tygodni. Na podstawie uzyskanych wyników lekarz modyfikuje dawkę leku, tak aby stężenie TSH utrzymywało się <2,0–2,5 mIU/l, przy czym w pierwszym trymestrze ciąży te wartości mogą być znacznie mniejsze, często w pobliżu dolnej granicy normy. Należy poinformować lekarza prowadzącego o wszystkich innych przyjmowanych lekach, ponieważ niektórych z nich (np. preparaty żelaza) nie wolno przyjmować w tym samym czasie, co lewotyroksynę. Chore z niedoczynnością tarczycy powinny w trakcie ciąży stosować suplementację jodem, tak jak zdrowe kobiety (150 µg jodu jako samodzielny preparat lub w preparatach wielowitaminowych z mikroelementami).
Czy możliwe jest całkowite wyleczenie?
Większość pacjentów z niedoczynnością tarczycy wymaga leczenia lewotyroksyną i okresowej kontroli stężeń TSH przez całe życie.
Co trzeba robić po zakończeniu leczenia?
Autoimmunologiczne choroby tarczycy (np. choroba Gravesa i Basedowa, choroba Hashimoto) są chorobami uwarunkowanymi genetycznie. U osób, u których rozpoznano chorobę autoimmunologiczną, zwiększone jest ryzyko zachorowania na inną chorobę autoimmunologiczną, dlatego konieczna może być obserwacja w tym kierunku (np. w kierunku celiakii, niedoczynności kory nadnerczy).
Co robić, aby uniknąć zachorowania?
Sposoby zapobiegania rozwojowi chorób autoimmunologicznych nie są znane. Osoby, u których w rodzinie występują autoimmunologiczne choroby tarczycy, powinny informować o tym lekarzy, aby ewentualnie unikać stosowania leków, które mogą wpłynąć na rozwój choroby. Takie osoby powinny również okresowo kontrolować stężenie TSH, aby jak najszybciej rozpoznać rozwijająca się niedoczynność tarczycy i nie dopuścić do wystąpienia ciężkich objawów. Z uwagi na znaczenie dobrego wyrównania niedoboru hormonów tarczycy podczas ciąży najistotniejszym zagadnieniem pozostaje wczesne wykrywanie niedoczynności tarczycy poprzez badanie TSH w okresie planowania ciąży, szczególnie u kobiet obciążonych ryzykiem niedoczynności tarczycy (p. wyżej).
Wczesne rozpoznanie choroby pozwala zastosować odpowiednie leczenie i uniknąć ryzyka zaburzeń rozwoju płodu, poronień i przedwczesnych porodów.