Co to jest guz chromochłonny (pheochromocytoma) i jakie są jego przyczyny?
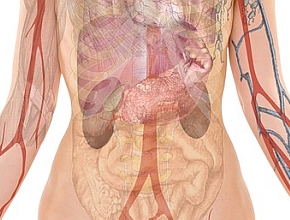
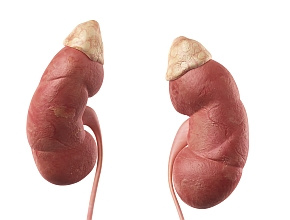
Guz chromochłonny (pheochromocytoma) jest rzadkim, najczęściej niezłośliwym guzem, najczęściej zlokalizowanym w nadnerczach lub ich sąsiedztwie. Nadnercza to narządy produkujące hormony, zaliczane do gruczołów wydzielania wewnętrznego. Zlokalizowane są obustronnie na górnych biegunach nerek. Zbudowane są z położonej zewnętrznie kory i wewnętrznego rdzenia. W rdzeniu nadnerczy komórki chromochłonne syntetyzują hormony zwane katecholaminami (adrenalina i noradrenalina), tzw. hormony walki. Ich wydzielanie się zwiększa w stresie, pozwala na szybką adaptację organizmu do nagłych sytuacji (przyspieszenie czynności serca, wzrost ciśnienia tętniczego).
Ryc. Nadnercza
Choć komórki chromochłonne zlokalizowane są głównie w rdzeniu nadnerczy, mogą także wystąpić w innych częściach ciała, tworząc guzy zwane przyzwojakami, które również mogą wydzielać hormony i powodować objawy, takie jak guz chromochłonny. Pheochromocytoma, mimo iż rzadko jest guzem złośliwym, poprzez wydzielanie tych hormonów w nagły, niekontrolowany sposób, wpływa niekorzystnie na układ sercowo-naczyniowy. Nieleczony guz chromochłonny może prowadzić do wielu niebezpiecznych powikłań, w tym zawału serca i udaru krwotocznego mózgu.
U części osób z rzadkimi chorobami genetycznymi istnieje zwiększone ryzyko rozwoju guza chromochłonnego. Należą do nich:
- zespół mnogiej gruczołowatości wewnątrzwydzielniczej (tzw. zespół MEN2 – Multiple Endocrine Neoplasia, type 2), w tej chorobie występują guzy zlokalizowane także w innych częściach ciała, w narządach wydzielających hormony; może współistnieć rak rdzeniasty tarczycy i pierwotna nadczynność przytarczyc,
- choroba von Hippla i Lindaua – występowanie mnogich guzów, między innymi w układzie nerwowym, hormonalnym, trzustce i nerkach,
- neurofibromatoza 1 – występowanie mnogich guzów w skórze (nerwakowłókniaki), nieprawidłowości w zabarwieniu skóry oraz guzy w obrębie nerwu wzrokowego.
Jak często występuje guz chromochłonny (pheochromocytoma)?
Pheochromocytoma najczęściej rozpoznaje się pomiędzy 40. a 50. rż., choć może wystąpić w każdym wieku. Szacuje się, że występuje u około 0,2% pacjentów z nadciśnieniem tętniczym, a roczna częstość rozpoznawania guza chromochłonnego wynosi około 0,8 na 100 tysięcy osób. W 10–15% przypadków guz chromochłonny jest złośliwy. Występuje głównie u osób dorosłych, jednakowo często u mężczyzn i kobiet, choć w około 10% jest rozpoznawany także u dzieci (zwykle jest to związane z występowaniem rodzinnym).
Jak się objawia guz chromochłonny (pheochromocytoma)?
U różnych osób mogą występować objawy o różnym nasileniu, najczęściej występuje:
- podwyższone ciśnienie tętnicze, często do bardzo wysokich wartości, które może mieć charakter stały lub napadowy,
- kołatanie serca,
- bóle głowy, które często mają charakter napadowy i są związane z wysokimi wartościami ciśnienia tętniczego,
- wzmożona potliwość,
- bladość skóry,
- drżenia kończyn.
Napady mogą występować spontanicznie lub być wyzwalane wysiłkiem fizycznym, stresem, uciśnięciem brzucha, posiłkiem (np. spożyciem niektórych serów, piwa, wina, avocado), zmianą pozycji ciała, długotrwałym przebywaniem w pozycji stojącej, stosunkiem płciowym, niektórymi lekami i narkotykami (np. amfetamina). Chorzy są zwykle szczupli na skutek zwiększonego metabolizmu.
Objawy trwają zwykle około 15–20 minut, mogą występować nawet kilka razy dziennie.
Co robić w razie wystąpienia objawów guza chromochłonnego (pheochromocytoma)?
W razie zaobserwowania powyższych objawów, należy zgłosić się do lekarza POZ, który po zebraniu wywiadu i zbadaniu pacjenta w razie podejrzenia pheochromocytoma skieruje pacjenta na dalszą diagnostykę do specjalisty endokrynologa lub hipertensjologa.
Szczególne podejrzenie guza chromochłonnego nasuwa się, kiedy:
- występują napadowe zwyżki ciśnienia tętniczego pomimo właściwego stosowania leków obniżających ciśnienie,
- powyższy objaw występuje w młodym wieku,
- w rodzinie występował guz chromochłonny,
- w rodzinie występują zespoły genetyczne związane z występowaniem guza chromochłonnego (zespół MEN2, zespół von Hippla i Lindaua, neurofibromatoza 1).
Chociaż nadciśnienie tętnicze jest głównym objawem pheochromocytoma, u większości pacjentów z podwyższonym ciśnieniem tętniczym nie stwierdza się guzów nadnercza.
Jak lekarz stawia diagnozę guza chromochłonnego (pheochromocytoma)?
Przy podejrzeniu pheochromocytoma, lekarz zleca oznaczenie stężenia hormonów (adrenaliny i noradrenaliny) oraz ich metabolitów w organizmie.
Wykonuje się 24-godzinną (dobową) zbiórkę moczu, z oceną wydalania metoksykatecholamin (metoksyadrenaliny i metoksynoradrenaliny). Pierwszego dnia dobową zbiórkę rozpoczyna się od drugiego oddania moczu, a kończy się na pierwszym oddaniu dnia następnego (pierwszy, poranny mocz należy oddać do toalety, następne oddawać do naczynia przez 24 godziny, zbiórkę kończy się na oddaniu do naczynia porannego moczu dnia następnego). Naczynia do zbiórki dobowej powinny być na tyle duże, aby pomieścić całą objętość zebranego moczu. Dobrze, jeśli na ściankach naczynia jest podziałka, umożliwiająca pomiar objętości. Materiał w trakcie zbiórki należy przechowywać w temperaturze ok. 4°C. Po zakończeniu zbiórki należy dokładnie zmierzyć objętość moczu, a następnie dokładnie wymieszać i pobrać ok. 30–50 ml moczu i umieścić w jednorazowym pojemniku, który należy dokładnie podpisać.
Przed wykonaniem powyższych badań należy dokładnie poinformować lekarza o przyjmowanych lekach oraz suplementach diety, ponieważ niektóre z nich mogą wpływać na wyniki testów hormonalnych. Jeśli pacjent stosuje niezalecane preparaty, wówczas wskazana jest konsultacja z lekarzem i modyfikacja leczenia.
Na podstawie obrazu klinicznego i wyników badań laboratoryjnych lekarz zdecyduje o potrzebie wykonania badań obrazowych. Do badań tych zaliczamy tomografię komputerową (TK) i rezonans magnetyczny (MRI).
W przypadkach wątpliwych, w razie niewykrycia guza powyższymi metodami lub podejrzenia jego lokalizacji poza nadnerczami, wykonuje się scyntygrafię (badanie radiologiczne z użyciem specjalnego znacznika promieniotwórczego).
U pacjentów z rozpoznanym guzem chromochłonnym konieczna jest ocena pod kątem występujących rodzinnie zespołów chorobowych wynikających z mutacji genowych.
Podejrzenie guza chromochłonnego stanowi przeciwwskazanie do biopsji guza. Ostateczne rozpoznanie guza chromochłonnego ustala się na podstawie badania histologicznego guza usuniętego operacyjnie w całości.
Jakie są sposoby leczenia guza chromochłonnego (pheochromocytoma)?
Główną metodą leczenia guza chromochłonnego pheochromocytoma jest jego całkowite operacyjne usunięcie. Przed zabiegiem operacyjnym konieczne jest odpowiednie przygotowanie farmakologiczne, mające na celu normalizację i opanowanie napadowych zwyżek ciśnienia tętniczego, zwolnienie czynności serca oraz innych objawów zależnych od nadmiaru krążących hormonów i tym samym zmniejszenie ryzyka operacyjnego.
Najczęściej stosuje się leki obniżające ciśnienie tętnicze z grupy α-blokerów. Są to leki preferowane, których działanie jest przeciwstawne do adrenaliny i noradrenaliny najczęściej wydzielanych przez pheochromocytoma. Aby uzyskać dobrą kontrolę ciśnienia tętniczego, zwykle konieczne jest stosowanie tych leków przez 2–3 tygodnie przed operacją. W razie utrzymujących się objawów podwyższonego ciśnienia tętniczego i uczucia kołatania serca lekarz może zalecić dodatkowo leki z grupy β-blokerów i blokerów kanału wapniowego.
W większości przypadków możliwa jest operacja mało inwazyjną metodą laparoskopową. Niezwykle istotne podczas przygotowania oraz samego zabiegu operacyjnego są dobra współpraca i doświadczenie endokrynologa, chirurga operującego i znieczulającego anestezjologa. Po usunięciu operacyjnym jednego nadnercza pozostałe zdrowe nadnercze zwykle zapewnia wystarczające wydzielanie odpowiednich hormonów dotychczas wykonywane przez dwa gruczoły, a ciśnienie tętnicze zazwyczaj wraca do normy. Nawet jeśli guz chromochłonny jest złośliwy i występują przerzuty do innych narządów, operacja z usunięciem tkanki guza wydzielającego w nadmiarze hormony może pomóc w lepszej kontroli ciśnienia tętniczego i wpłynąć na zmniejszenie powikłań narządowych.
Czy możliwe jest całkowite wyleczenie guza chromochłonnego (pheochromocytoma)?
U większości chorych leczenie operacyjne guza chromochłonnego (pheochromocytoma) powoduje ustąpienie objawów i normalizację ciśnienia tętniczego (częściej normalizacja dotyczy pacjentów z napadowym nadciśnieniem niż z utrwalonym). Odsetek 5-letniego przeżycia w przypadku guza niezłośliwego wynosi 96%, natomiast przy guzie złośliwym 44%. Ryzyko nawrotu guza niezłośliwego sięga około 10%. Ze względu na możliwość rozwoju złośliwego guza chromochłonnego (sięgającą 10%) pacjent powinien pozostawać pod stałą opieką specjalistyczną.
Co trzeba robić po zakończeniu leczenia guza chromochłonnego (pheochromocytoma)?
Po operacyjnym usunięciu nadnercza (adrenalektomii) konieczna jest wieloletnia obserwacja pacjenta, obejmująca kontrolę ciśnienia tętniczego oraz stężeń hormonów we krwi. Biorąc pod uwagę wyniki wykonanych badań hormonalnych oceniających czynność nadnerczy, lekarz zdecyduje o ewentualnym leczeniu substytucyjnym hydrokortyzonem, które może być w niektórych przypadkach wskazane. Pierwsze oznaczenie po operacji, w celu wczesnego wykrycia ewentualnej wznowy guza lub pojawienia się hormonalnie czynnych przerzutów, lekarz zleca zależnie od obrazu klinicznego, zwykle po 6–12 miesiącach, później corocznie.
Co robić, aby uniknąć zachorowania na guza chromochłonnego (pheochromocytoma)?
Nie są znane sposoby zapobiegania wystąpieniu pheochromocytoma. Niemniej jednak, wczesne rozpoznanie i zastosowanie leczenia mającego na celu właściwą kontrolę ciśnienia tętniczego, pozwala na redukcję powikłań sercowo-naczyniowych, a tym samym zmniejsza śmiertelność. Ponadto badania DNA u chorych z guzem chromochłonnym, badania genetyczne członków rodziny oraz badania przesiewowe (oznaczenia stężeń hormonów i badania obrazowe oraz czynnościowe) umożliwiają wczesne wykrycie choroby i poprawiają rokowanie.