Niestety, telerehabilitacja nie jest jeszcze w Polsce popularna, a szkoda. Dzięki niej można by otoczyć opieką nawet pięć razy więcej pacjentów niż do tej pory – mówi prof. Ryszard Piotrowicz, specjalista chorób wewnętrznych i kardiologii, kierownik Kliniki Rehabilitacji Kardiologicznej i Elektrokardiologii Nieinwazyjnej Instytutu Kardiologii im. Prymasa Tysiąclecia Stefana Kardynała Wyszyńskiego w Warszawie.

Prof. Ryszard Piotrowicz. Fot. Przemysław Wierzchowski / Agencja Gazeta
Karolina Krawczyk: Czym jest rehabilitacja kardiologiczna?
Prof. Ryszard Piotrowicz: Rehabilitacja kardiologiczna jest uznawana za metodę terapii stosowaną na równi z innymi metodami leczenia w kardiologii. To nic innego jak wszechstronne, kompleksowe i interdyscyplinarne interwencje, które mają na celu przyspieszenie procesu powrotu do zdrowia bądź stanu optymalnego. Jest to najwyższa klasa zaleceń European Society of Cardiology (ESC).
Rehabilitacja kardiologiczna ma dwa cele: poprawę jakości życia oraz jego przedłużenie. Stąd jej zaniechanie można traktować jako błąd w sztuce lekarskiej.
Którzy z pacjentów powinni być objęci rehabilitacją?
Każdy tzw. incydent sercowy, czyli zawał serca, operacja kardiochirurgiczna czy hospitalizacja z powodu niewydolności serca są niebezpieczne. Trzeba zrobić wszystko, by u pacjenta – jeśli tylko jest wyprowadzony ze stanu zagrożenia życia – nie doszło do powtórnego incydentu sercowego i żeby pacjent wrócił możliwie szybko do optymalnego stanu psychofizycznego.
Działania, które są podejmowane po incydencie sercowym nazywamy kompleksową rehabilitacją kardiologiczną i każdy z pacjentów powinien być poddany temu procesowi.
Ilu z nich tak naprawdę przechodzi przez rehabilitację?
Około 25%.
Daleko do ideału. Dlaczego?
Po pierwsze istnieją bardzo duże dysproporcje związane z dostępem do rehabilitacji w różnych regionach Polski. Najgorsza sytuacja jest w północno-wschodniej części kraju. Nie jest dobrze również w woj. mazowieckim – tutaj dostęp do rehabilitacji ma zaledwie kilka procent pacjentów. Z kolei najlepsze warunki mają pacjenci na Śląsku – tam nawet 70% chorych ma dostęp do rehabilitacji kardiologicznej.
Te dysproporcje wynikają m.in. ze zróżnicowanego dostępu do tego świadczenia, możliwości bazowych i organizacyjnych danego regionu kraju – są regiony, gdzie sieć szpitalna jest zbyt mała wobec potrzeb pacjentów. Stąd też często pojawia się konieczność długich i uciążliwych dojazdów do ośrodka. W takich sytuacjach z pomocą przychodzi rehabilitacja hybrydowa, czyli telerehabilitacja.
Kolejną przyczyną jest to, że nie każdy lekarz widzi konieczność kierowania swoich pacjentów na wczesną kompleksową rehabilitacje kardiologiczną. Zdecydowanie to jeden z istotnych elementów, nad którym trzeba pracować. Staramy się upowszechniać wiedzę w tym temacie poprzez różnego rodzaju odczyty na konferencjach, szkoleniach itp.
Wróćmy do Śląska – tam każdy pacjent po ostrym incydencie wieńcowym jest kierowany na rehabilitację. To reguła. Podobne rozwiązanie funkcjonuje w naszym Instytucie. Niestety – jesteśmy jednym z nielicznych wyjątków w całym województwie.
Jakie formy rehabilitacji kardiologicznej można realizować w Polsce?
Jeśli ostry zespół wieńcowy (OZW) przebiegł z powikłaniami, to pacjent musi skorzystać z rehabilitacji szpitalnej. Z kolei jeśli OZW nie wiązało się z powikłaniami, chory może skorzystać z rehabilitacji w oddziale dziennym. W sytuacji, gdy nie ma dostępu do rehabilitacji szpitalnej/w oddziale dziennym bądź pacjent rezygnuje z rehabilitacji, pozostaje program ambulatoryjnej edukacji i rehabilitacji.
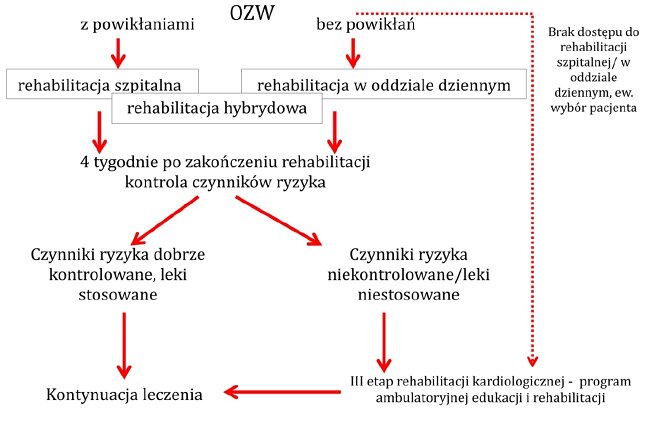
Źródło: PTK
Wspomniał Pan o rehabilitacji hybrydowej.
Telerehabilitacja hybrydowa jest jedną z form realizacji procesu rehabilitacji, różniącą się od innych wykorzystaniem nowoczesnych technologii transmisji danych, co umożliwia monitorowanie i sterowanie treningiem pacjenta w dowolnym miejscu, jeśli tylko znajduje się on w zasięgu sieci internetowej lub telefonii komórkowej.
Najważniejsze w przypadku rehabilitacji hybrydowej jest to, że może odbywać się w domu chorego. Dzięki temu możliwe jest ominięcie tych wszystkich niedogodności, z którymi boryka się pacjent: odległości do ośrodka rehabilitacji, problemów z poruszaniem się, z transportem itd. Poza tym to naturalne, że pacjent po hospitalizacji chce jak najszybciej wrócić do domu.
W jaki sposób przebiega rehabilitacja hybrydowa?
Rehabilitacja hybrydowa składa się z dwóch faz. I faza realizowana jest w trybie hospitalizacji (wtedy trwa do 12 dni) lub ambulatoryjnie (trwa do 5 dni), w ośrodkach spełniających określone przez NFZ odpowiednie wymagania sprzętowe i organizacyjno-kadrowe.
Proces rehabilitacji w I fazie jest ściśle określony: na samym początku następuje ocena stanu klinicznego i optymalizacja farmakoterapii, a w razie konieczności skierowanie na wszczepienie stymulatora, kardiowertera-defibrylatora (ICD) lub rewaskularyzację. Później ma miejsce ocena wydolności fizycznej (zalecany jest test wysiłkowy i/lub test 6-minutowego marszu, a u pacjentów z niewydolnością serca pożądany jest test ergospirometryczny). Dalej – opracowanie indywidualnego programu treningu fizycznego w miejscu zamieszkania, zaprogramowanie aparatury sterująco-telemonitorującej, używanej przez pacjenta uwzględniającej program treningu, zasady i harmonogram rejestracji oraz transmisji ocenianych parametrów (EKG, ciśnienie tętnicze, masa ciała). Następnie ma miejsce ocena stanu psychicznego i opracowanie indywidualnego planu opieki psychologicznej. Ważna jest także edukacja w zakresie obsługi aparatury sterująco-telemonitorującej używanej przez pacjenta, samooceny w trakcie rehabilitacji, realizacji treningu fizycznego, prozdrowotnego trybu życia, prewencji chorób układu krążenia, a także stopniowe uruchamianie oraz praktyczna realizacja zaplanowanych treningów, czyli nic innego, jak pierwsze treningi „szkoleniowe”. Na końcu następuje „sprawdzian” z obsługi aparatury i samodzielnej realizacji programu telerehabilitacji oraz ostateczna kwalifikacja do telerehabilitacji w miejscu zamieszkania, a także szkolenie z zakresu udzielania pierwszej pomocy dla pacjentów i ich rodzin.
Druga faza, czyli rzeczywista telerehabilitacja, jest dłuższa (21 dni treningowych, 3-5 razy w tygodniu) i odbywa się już w domu pacjenta.
Czy każdy pacjent może skorzystać z telerehabilitacji?
Zanim zadecydujemy o tym, czy pacjent będzie mógł z niej skorzystać, oceniane są jego kondycja psychofizyczna i stan kliniczny. Dzięki temu następuje kwalifikacja do telerehabilitacji.
Ważne jest, aby pacjent najpierw nauczył się tego, jak oceniać swoje zmęczenie, jak poprawnie zmierzyć ciśnienie i tętno oraz na jakie niepożądane objawy powinien zwrócić uwagę. Poza tym musi nauczyć się obsługi sprzętu. Gdy przejdzie przez wspomniane wcześniej etapy, jest gotowy do rozpoczęcia telerehabilitacji.
Pacjent jest w domu i chce rozpocząć ćwiczenia. Jak to się odbywa?
Chory zostaje wyposażony w telerejestrator, który umożliwia przesyłanie danych do Centrum (te dane to głos, EKG, wartości ciśnienia tętniczego, wartość masy ciała) oraz sterowanie treningiem. Za każdym razem, gdy chce zacząć trening, przechodzi przez procedurę dopuszczenia do ćwiczeń. Informuje o swoim samopoczuciu, mierzy tętno i ciśnienie, a pacjenci z niewydolnością serca dodatkowo się ważą. Ponadto pacjent musi poinformować Centrum o tym, czy zażył odpowiednie leki. Później wysyła się EKG. Na tej podstawie Centrum decyduje o tym, czy pacjent może rozpocząć ćwiczenia. Ponadto ten sprzęt umożliwia również sterowanie treningiem. Wydaje on komunikaty głosowe, a pacjent ćwiczy niejako pod ich dyktando. Tych komunikatów jest zaledwie kilka: „zacznij ćwiczyć”, „przestań ćwiczyć”, „wysyłam EKG”.
Które ośrodki wprowadziły już możliwość rehabilitacji hybrydowej?
Takich ośrodków jest wciąż niewiele. Oprócz naszego Instytutu z tych rozwiązań korzystają między innymi: Warszawski Uniwersytet Medyczny, Centralny Szpital Kliniczny w Gdańsku, Śląskie Centrum Chorób Serca w Zabrzu, Uniwersytet Medyczny w Łodzi oraz Wojskowy Instytut Medyczny.
Niestety, telerehabilitacja nie jest jeszcze w Polsce popularna, a szkoda. Dzięki niej można by otoczyć opieką nawet pięć razy więcej pacjentów niż do tej pory. Wykorzystanie tego rodzaju leczenia mogłoby także zmniejszyć dysproporcje regionalne, ponieważ dla telemedycyny nie ma ograniczeń. Jedynym warunkiem jest dostęp do sieci telefonii komórkowej, co raczej nie jest problemem.
Ważne jest także to, że efektywność i bezpieczeństwo rehabilitacji hybrydowej zostały potwierdzone w badaniach i w pracach publikowanych na całym świecie. Ponadto pacjenci częściej i chętniej korzystają z tego rozwiązania, bo jest dla nich po prostu wygodniejsze.
Jakie warunki musi spełniać ośrodek, by zapoczątkować takie leczenie u siebie?
Na samym początku warto podkreślić, że ta procedura jest refundowana, a warunki finansowania są korzystne dla ośrodka. Jesteśmy jedynym krajem w Europie, w którym funkcjonuje takie rozwiązanie.
Żeby wprowadzić telerehabilitację, należy posiadać odpowiednio wykwalifikowany personel, odpowiedni sprzęt, spełnić wspomniane już wcześniej wymagania zdefiniowane przez NFZ i... to wszystko.
W naszym Instytucie istnieje Centrum Telekardiologii, które planuje zorganizowanie szkolenia z zakresu telerehabilitacji. Zresztą nawet teraz, jeśli tylko ktoś zgłosi się z prośbą o przeszkolenie, to zespół docent Ewy Piotrowicz bardzo chętnie pomoże. Jesteśmy otwarci na współpracę i kształcenie. W naszym Instytucie zrehabilitowaliśmy w ten sposób około 1200 osób, przeprowadziliśmy ponad 20 tys. sesji treningowych, ponad 200 tys. transmisji EKG i innych danych. To rozwiązanie bardzo dobrze się u nas sprawdza.
Rozmawiała Karolina Krawczyk














