Co to jest ocena krążenia żylnego i na czym polega?
Układ krwionośny człowieka to złożona sieć tętnic i żył, dzięki którym organizm jest zaopatrywany w tlen oraz substancje odżywcze. Każde uderzenie serca powoduje, że krew jest pompowana do najbardziej odległych części organizmu i z powrotem do płuc. Nasze tętnice doprowadzają krew z serca do narządów i każdej części ciała, a przez żyły krew wraca z powrotem do serca. Krew w układzie żylnym, wracając z żył kończyn dolnych do serca, musi pokonać siłę grawitacji, co wymaga prawidłowej pracy zastawek żylnych i całego systemu mięśniowo-szkieletowego.
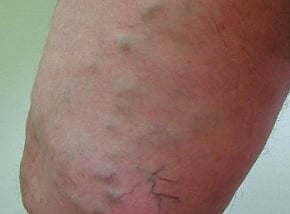
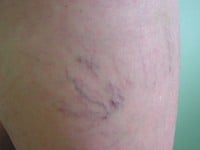
Choroby żył przebiegają najczęściej z ich poszerzeniem (żylaki), zmianami zapalnymi czy zakrzepicą. Żylaki kończyn stanowią głównie problem kosmetyczny, rzadziej mogą ulegać zmianom zapalnym i zakrzepowym, a także sporadycznie być przyczyną krwotoku. Spore zagrożenie krwotokiem stwarzają żylaki przełyku powstające najczęściej w przebiegu marskości wątroby. Zakrzepica żył powierzchownych kończyn górnych lub dolnych zwykle nie powoduje istotnych problemów, natomiast zakrzepica żył głębokich (zwłaszcza kończyn dolnych) może prowadzić do groźnego powikłania, jakim jest zatorowość płucna.
W populacji krajów rozwiniętych choroby naczyń żylnych kończyn dolnych należą do częstych chorób i jednocześnie są najczęstszymi chorobami układu żylnego. Są one bardzo rozpowszechnione i stanowią realne zagrożenie dla zdrowia i życia. Niestety przez wielu pacjentów są niedoceniane, a w związku z tym często diagnozuje się je dość późno.
Ocena krążenia żylnego przy podejrzeniu jakichkolwiek nieprawidłowości powinna składać się z kilku elementów: badania podmiotowego (wywiadu), badania przedmiotowego (badania fizykalnego) oraz badań dodatkowych w postaci testów czynnościowych, badań laboratoryjnych oraz obrazowych. Mimo stałego postępu wiedzy i wprowadzania coraz nowocześniejszych metod diagnostycznych w rozpoznawaniu chorób żył, nadal bardzo istotne znaczenie ma właściwie zebrany wywiad oraz dokładnie przeprowadzone badanie pacjenta. Wśród dodatkowych badań diagnostycznych służących do oceny układu żylnego, najbardziej rozpowszechnione jest obecnie badanie ultrasonograficzne. Tym samym pozostałe badania, takie jak flebografia, pletyzmografia, flebodynamometria schodzą na dalszy plan.
Badania laboratoryjne
Oznaczenie stężenia D-dimerów
D-dimery są produktem rozpadu fibryny, która jest podstawowym elementem skrzepu krwi. Są bardzo czułym wskaźnikiem obecności zakrzepicy. Norma zależy od metody oznaczania i powinna być załączona do wyniku. D-dimery są stale obecne w surowicy krwi, gdyż procesy krzepnięcia i rozpuszczania zakrzepów (fibrynolizy) na niewielką skalę trwają cały czas. Stężenie d-dimerów ulega znacznemu zwiększeniu po wystąpieniu zakrzepicy żylnej lub tętniczej. W praktyce parametr ten jest wykorzystywany w diagnostyce żylnej choroby zakrzepowej i jej groźnego powikłania – zatorowości płucnej. Ujemny wynik badania z dużym prawdopodobieństwem wyklucza zakrzepicę. Nie można jednak rozpoznać wzmożonej krzepliwości na podstawie wyłącznie podwyższonego stężenia dimeru D we krwi. Do rozpoznania żylnej choroby zakrzepowo zatorowej potrzebne są badania dodatkowe, jak ultrasonograficzny test uciskowy czy tomografia komputerowa klatki piersiowej w przypadku podejrzenia zatorowości płucnej. Oznaczenie stężenia D-dimerów jest tylko badaniem przesiewowym, a jego wynik rozstrzyga o konieczności wykonywania wymienionych badań dodatkowych. Podwyższone wartości obserwuje się bowiem w wielu stanach chorobowych, nie tylko związanych z zakrzepicą. Niewielki wzrost stężenia D-dimerów występuje w przebiegu ostrych zespołów wieńcowych (zawał serca), wszelkich reakcji zapalnych toczących się w organizmie oraz niektórych nowotworów. Wynik jego oznaczenia należy interpretować indywidualnie, biorąc pod uwagę także objawy kliniczne, które mogłyby sugerować zakrzepicę.
Jakie są wskazania do badania układu żylnego?
Diagnostykę chorób naczyń żylnych należy przeprowadzić w następujących sytuacjach:
- podejrzenie zakrzepicy żylnej (powierzchownej oraz głębokiej)
- diagnostyka przewlekłej niewydolności żylnej
- diagnostyka wrodzonych malformacji naczyniowych
- ocena układu żylnego przed oraz po zabiegach
- diagnostyka obrzęków kończyn dolnych.
Jak przebiega badanie układu żylnego?
Badanie fizykalne. Lekarz rozpoczyna badanie przedmiotowe od oglądania kończyn. Zwraca uwagę na obecność teleangiektazji, żył siateczkowatych, żylaków, obrzęków, przebarwień, wreszcie owrzodzeń, zarówno czynnych, jak i blizn po ich wygojeniu. Określa rozległość i natężenie stwierdzonych zmian. Badanie przedmiotowe uzupełnia się wykonaniem typowych testów klinicznych: próby Trendelenburga (ocena wydolności zastawek żyły odpiszczelowej i ewentualnie żył przeszywających), Perthesa (ocena drożności układu głębokiego), próby opaskowej i Pratta (lokalizacja niewydolnych żył przeszywających), próby Schwartza (ocena wydolności zastawek żyły odpiszczelowej) oraz próby kaszlowej (wydolność zastawki w ujściu żyły odpiszczelowej). Każde badanie powinno zawierać ocenę tętna na dostępnych badaniu tętnicach kończyn dolnych, aby wykluczyć współistniejącą patologię naczyń tętniczych.
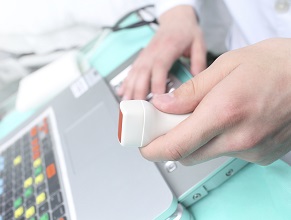
Badanie ultrasonograficzne. W trakcie badania ultrasonograficznego lekarz przykłada do badanej okolicy głowicę pokrytą żelem i na ekranie uzyskuje obraz zmian. Badanie żył kończyn dolnych wykonywane jest w pozycji stojącej. Zalecane jest wykonanie badania obu nóg, by móc dokładniej ocenić istniejące zmiany. Badanie ultrasonograficzne żył jamy brzusznej wykonywane jest w pozycji leżącej. Lekarz przykładając głowicę urządzenia do brzucha i przesuwając ją bada poszczególne organy lub skupia się na określonym obszarze. Ultradźwięki wysyłane w trakcie badania przez głowicę są nieszkodliwe dla pacjenta. Badaniu mogą się poddać kobiety w ciąży, karmiące, osoby w każdym wieku, także dzieci. Nie ma żadnych przeciwwskazań. Badanie jest całkowicie bezpieczne i bezbolesne, może być wielokrotnie powtarzane. Wynik badania otrzymuje się od razu.
Flebografia wstępująca. Badanie wykonuje się w pozycji leżącej. W razie podejrzenia nieprawidłowości w zakresie żył głębokich kończyn dolnych, środek cieniujący podaje się do żyły na grzbiecie stopy oraz zakłada się opaskę uciskową na wysokości stawu skokowego, aby uwidocznić żyły głębokie kończyn dolnych. Po podaniu kontrastu wykonuje się serię zdjęć obrazujących układ żylny. Wenografię kończyny górnej wykonuje się poprzez wlew środka cieniującego do jednej z żył powierzchownych na przedramieniu.
Flebografia zstępująca. Podczas tego badania pacjent leży na uchylnym stole, ustawionym niemal pionowo. Lekarz wprowadza specjalną igłę do żyły ramiennej, udowej lub podkolanowej, a następnie wstrzykuje środek cieniujący w kierunku przeciwnym do przepływu krwi.
Flebodynamometria. Do żyły na grzbiecie stopy wprowadza się specjalną kaniulę służącą do pomiaru ciśnienia. Pomiary wykonuje się w spoczynku oraz bezpośrednio po standardowym wysiłku (pacjent 10 razy staje na palcach i opada na pięty lub robi 10 przysiadów). Po wykonaniu serii ćwiczeń, po których dokonywane są pomiary ciśnień, procedura powtarzana jest po założeniu mankietu powyżej kostek i napełnieniu go powietrzem, w celu zamknięcia układu żył powierzchownych.
Pletyzmografia. Badanie to polega na wykonaniu pomiarów przy użyciu mankietów podobnych do tych, jakich używa się wtrakcie pomiaru ciśnienia tętniczego. W czasie pomiaru pacjent nie odczuwa bólu ani dyskomfortu. Badana kończyna zostaje umieszczona w specjalnej komorze obejmującej obszar od kostek, aż po kolano. Dzięki temu jest unieruchomiona, co zapobiega powstaniu zakłóceń w czasie diagnostyki. Do wykonania pomiaru refluksu żylnego układa się pacjenta na leżąco, a następnie zaleca się zgięcie kończyny w stawie kolanowym z uniesieniem jej do kąta 45?.
Po odczekaniu chwili zaleca się pacjentowi przyjąć pozycję stojącą, na jednej nodze – tej, która nie jest poddawana badaniu. Kończyna badana nadal powinna pozostawać w lekkim zgięciu. Dzięki założonym na nogę mankietom określa się objętość krwi żylnej; na tej podstawie można obliczyć tak zwany wskaźnik wypełnienia, którego wartość wzrasta przy istniejącym refluksie żylnym.
Kolejnym oznaczeniem jakie można wykonać za pomocą pletyzmografii kończyn dolnych jest ocena ilości krwi wypompowanej z kończyny dolnej w kierunku serca. W tym przypadku pacjent powinien stanąć na palcach, równomiernie rozkładając ciężar ciała na obydwie stopy – ocenia się wówczas skuteczność wypompowywania krwi z kończyn dolnych w kierunku serca przy użyciu pracy mięśni podudzi. Podczas oceny odpływu żylnego, zakłada się na udo, możliwie jak najwyżej, mankiet uciskowy i wypełnia się go powietrzem do uzyskania ciśnienia 80 mm Hg. Do kończyny zaczyna napływać krew. Po wyrównaniu ciśnienia w nodze z ciśnieniem wywołanym przez opaskę uciskową, zdejmuje się mankiet i rejestruje się krzywą odpływu żylnego. Następnie mankiet zakłada się na wysokości stawu kolanowego, zaciskając w ten sposób żyłę odpiszczelową, i wykonuje się pomiar w ten sam sposób. Wynik nieprawidłowy wskazuje na utrudniony odpływ krwi żylnej z kończyn lub znaczne zwężenie żył kończyny dolnej.
D-dimery. Oznaczenia stężenia D-dimerów wykonuje się w pełnej krwi (włośniczkowej, żylnej lub tętniczej) za pomocą metod immunologicznych. Dostępne na rynku testy różnią się między sobą zarówno metodyką, jak i czasem oczekiwania na wynik. Istnieją metody oznaczania, które można stosować przy łóżku chorego, w przychodni lub na izbie przyjęć. Obecnie najczęściej wykorzystuje się szybkie, zautomatyzowane metody ilościowego oznaczania D-dimerów, które dają wyniki w czasie krótszym niż 1 godzina.
Jak się przygotować do badania układu żylnego?
W przypadku badań z użyciem środka kontrastowego (np. wenografia) pacjent powinien w dniu badania pozostawać na czczo oraz być odpowiednio nawodniony. Leki doustne można przyjąć we wczesnych godzinach porannych. Niektórzy pacjenci wymagają dodatkowo premedykacji – można podać wówczas lek uspokajający (np. z grupy benzodiazepin). Obecnie wymaganym badaniem dodatkowym (w przypadku badań przeprowadzanych z użyciem środka kontrastowego) jest stężenie kreatyniny we krwi, na podstawie którego można oszacować wydolność nerek. Niektóre ośrodki wymagają również oceny TSH, odzwierciedlającego funkcję tarczycy. Badania bez użycia środka cieniującego i bez znieczulenia nie wymagają specjalnego przygotowania pacjenta.
W przypadku obrazowania wykonywanego techniką rezonansu magnetycznego (ze względu na istniejące w pokoju badań silne pole magnetyczne) konieczne jest usunięcie przed badaniem wszystkich luźnych elementów metalowych (zegarki, spinki do włosów, odczepiane protezy, aparaty słuchowe, okulary, klucze) oraz rzeczy, które w polu magnetycznym mogą ulec uszkodzeniu (magnetycznych kart bankomatowych lub telefonów komórkowych).
Badanie ultrasonograficzne żył trzewnych powinno być przeprowadzane na czczo (około 8 godzin wcześniej pacjent nie powinien spożywać żadnego posiłku), a osoby mające tendencję do wzdęć powinny przed badaniem przyjąć środek przeciw wzdęciom. Ponadto należy powstrzymać się od palenia tytoniu na kilka godzin przed badaniem. Pozostałe badania układu żylnego nie wymagają specjalnego przygotowania ze strony pacjenta.
Jakie są przeciwwskazania do badania układu żylnego?
W przypadku badań z użyciem środka kontrastowego przeciwwskazaniem jest udokumentowane uczulenie na środki cieniujące lub wstrząs po podaniu kontrastu w wywiadzie, niewydolność nerek (z wyjątkiem chorych dializowanych) oraz niewyrównane choroby tarczycy. Do pozostałych przeciwwskazań należą: ciąża, brak współpracy ze strony pacjenta oraz brak zgody pacjenta na badanie. W przypadku badań wymagających wykonania dostępu naczyniowego czasowym przeciwwskazaniem jest stan zapalny w miejscu planowanego wkłucia.
W przypadku obrazowania techniką rezonansu magnetycznego, wykorzystującego silne pole elektromagnetyczne, przeciwwskazaniami do wykonania badania są wszczepione urządzenia elektryczne (np. rozrusznik serca, neurostymulator, implant ślimakowy), metalowe ciała obce w tkankach miękkich (np. klipsy naczyniowe po operacjach laparoskopowych lub odłamki w sąsiedztwie naczyń, narządów miąższowych, gałek ocznych, płytki ortopedyczne), klaustrofobia (patologiczny lęk przed przebywaniem w zamkniętych, niedużych pomieszczeniach).
W razie jakichkolwiek wątpliwości konieczna jest konsultacja z pracownikiem pracowni diagnostyki obrazowej (technik lub lekarz). W każdym przypadku decyzję o wykonaniu badania oraz o celowości podaniu środka kontrastowego podejmuje lekarz radiolog prowadzący badanie.
Jakie powikłania mogą wystąpić po badania układu żylnego? Jak postępować po badaniu układu żylnego?
W przypadku badań wymagających dostępu naczyniowego najczęstszymi powikłaniami są powikłania miejscowe w miejscu wkłucia – krwiak, zapalenie żyły. Środek cieniujący zawierający organiczne związki jodu może u niektórych osób wywoływać uczulenie, nasilić dysfunkcję nerek oraz tarczycy. Ponadto u pacjentów mogą wystąpić nudności i wymioty, uczucie gorąca, zawroty głowy, pokrzywka i swędzenie skóry. Łagodne objawy występują ogółem u około 10% pacjentów po podaniu środków cieniujących. Objawy ciężkie i zagrażające życiu (np. obrzęk płuc, obrzęk naczynioruchowy, ciężkie zaburzenia rytmu serca) dotyczą 0,2% badań z użyciem środków jonowych oraz 0,04% badań z użyciem środków niejonowych. Ryzyko nawrotu reakcji niepożądanych po ponownym podaniu środka cieniującego wynosi 50%.
Ryzyko rozwoju nefropatii kontrastowej po podaniu środka cieniującego drogą dożylną jest małe i dotyczy przede wszystkim osób z już istniejącym upośledzeniem czynności nerek. Po badaniu pacjent powinien dużo chodzić i wypić dużą ilość płynów. Jest to najprostszy sposób na oczyszczenie organizmu ze środka kontrastującego. W przypadku wystąpienia jakichkolwiek niepokojących dolegliwości pacjent powinien się zgłosić do lekarza, w miarę możliwości najlepiej do placówki wykonującej badanie.
Odpowiednio wykonane badanie ultrasonograficzne i pletyzmografia nie powodują powikłań.