Co to jest i jakie są przyczyny?
Nabyte pęcherzowe oddzielanie się naskórka (Epidermolysis Bullosa Acquisita, EBA) jest to przewlekła autoimmunologiczna choroba pęcherzowa zbliżona do pemfigoidu. Zmiany skórne umiejscawiają się w okolicach narażonych na urazy mechaniczne. Ustępują z pozostawieniem blizn i prosaków.
Nabyte pęcherzowe oddzielanie się naskórka jest związane z wieloma chorobami autoimmunologicznymi, takimi jak zapalenie okrężnicy, toczeń rumieniowaty układowy, reumatoidalne zapalenie stawów, autoimmunologiczne zapalenie wątroby i choroba Leśniowskiego i Crohna, a także ze szpiczakiem, chłoniakiem i inymi chorobami układowymi (pierwotna amyloidoza, cukrzyca, białaczka).
W surowicy pacjentów krążą autoprzeciwciała przeciwko kolagenowi typu VII, które po związaniu się w skórze powodują powstawanie podnaskórkowych pęcherzy.
Jak często występuje?
Występuje rzadko, najczęściej dotyczy osób starszych.
Jak się objawia?
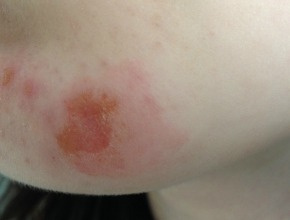
Zmiany skórne to duże, dobrze napięte pęcherze i nadżerki. W początkowej fazie choroby dominują zmiany zapalne, później skóra staje się podatna na uszkodzenia i zmiany ustępują z pozostawieniem zanikowych blizn i prosaków. Najczęstsza lkokalizacja wykwitów to okolice narażone na urazy mechaniczne- łokcie, kolana, ręce, stopy.
Często zajęte są błony śluzowe jamy ustnej, a nawet przełyku (wówczas może dojść do trudności w odżywianiu).
Niekiedy współwystępuje łysienie bliznowaciejące i dystrofia paznokci łącznie z ich utratą. Zmianom skórnym towarzyszy świąd.
Czasami stan ogólny chorych jest ciężki, a choroba postępuje szybko, mogąc doprowadzić do śmierci.
Co robić w razie wystąpienia objawów?
W razie wystąpienia objawów należy zgłosić się do dermatologa.
Jak lekarz ustala diagnozę?
Rozpoznanie ustala się na podstawie obecności w miejscach narażonych na urazy zmian pęcherzowych, które goją się z pozostawieniem blizn, prosaków i zaników; występowania świądu i pieczenia; przewlekłego przebiegu oraz współistnienia w części przypadków wyżej wymienionych chorób układowych. Rozstrzygające jest badanie immunologiczne surowicy pacjenta (wykrywa się obecność przeciwciał) oraz badanie immunologiczne fragmentu skóry.
Jakie są sposoby leczenia?
W leczeniu skuteczne jest podawanie doustne sulfonów (dapson) w skojarzeniu z małymi dawkami glikokortykosteroidów (prednizon) lub kolchicyny w ciągu wielu miesięcy.
Niekiedy stosowana jest także cyklosporyna i inne leki immunosupresyjne (np. cyklofosfamid) oraz dożylne wlewy immunoglobulin lub rytuksymab.
Jeśli choroba jest ograniczona, może być leczona dokładnym zaopatrzeniem ran, środkami odkażającymi i miejscowo działającymi preparatami z glikokortykosteroidami.
Czy możliwe jest całkowite wyleczenie?
Odmiany z łysieniem i dystrofią paznokci oraz dotycząca błon śluzowych bardzo trudno poddają się leczeniu. Pozostałe odmiany lepiej odpowiadają na leczenie, a czasem ustępują samoistnie.
Co trzeba robić po zakończeniu leczenia?
Po zakończeniu leczenia konieczna jest regularna kontrola u lekarza dermatologa a także lekarza medycyny rodzinnej.
Co robić, aby uniknąć zachorowania?
Nie istnieje swoista profilaktyka EBA.