Co to jest badanie płynu otrzewnowego (puchlinowego) i na czym polega?
Płyn otrzewnowy to płyn, który prawidłowo znajduje się w jamie otrzewnowej w niewielkiej ilości. Większe ilości płynu świadczą o toczącym się procesie chorobowym. Otrzewna to błona, która wyściela jamę brzuszną, narządy oraz miednicę i zbudowana jest z dwóch warstw tzw. blaszki ściennej, która pokrywa od wewnątrz jamę brzuszną oraz blaszki trzewnej pokrywającej narządy jamy brzusznej. Przestrzeń pomiędzy blaszkami to jama otrzewnowa, a ściany otrzewnej produkują płyn, który zapobiega tarciu narządów i w warunkach prawidłowych znajduje się go 50–75 ml. Patologiczne gromadzenie się płynu w jamie otrzewnowej to wodobrzusze. W skrajnym przypadku w brzuchu chorego może zebrać się nawet 20 litrów płynu. Różne choroby mogą doprowadzać do nadmiernego gromadzenia się płynu w jamie otrzewnowej.
W przypadku wodobrzusza istnieje ryzyko wystąpienia bakteryjnego zapalenia otrzewnej i zakażenia płynu. Badanie płynu otrzewnowego ma na celu wykrycie przyczyny wodobrzusza oraz określenie, jaki rodzaj drobnoustrojów wywołuje zakażenie.
W celu zbadania składu płynu puchlinowego wykonuje się paracentezę diagnostyczną, czyli nakłucie jamy otrzewnowej, aby pobrać próbkę płynu. Przy dużej ilości płynu otrzewnowego wykonuje się paracentezę terapeutyczną, która ma na celu upuszczenie płynu i stanowi metodę leczenia wodobrzusza. Podczas upuszczania pobiera się również próbkę do badań. Wodobrzusze nie jest chorobą samą w sobie, tylko objawem choroby, dlatego bez leczenia przyczyny, pomimo usunięcia nadmiaru płynu, jest on ponownie produkowany.
W pobranym płynie otrzewnowym ocenia się następujące parametry
- Skład komórkowy – obecność neutrofilów, limfocytów oraz krwinek czerwonych.
- Badanie mikrobiologiczne, czyli poszukiwanie drobnoustrojów w płynie puchlinowym, które mogą być odpowiedzialne za wywołanie stanu zapalnego. Wykrycie bakterii lub prątków gruźlicy umożliwia dostosowanie skutecznego leczenia.
- Stosunek stężenia albumin (białek krwi) w surowicy krwi oraz w płynie otrzewnowym. Parametr ten pozwala na ocenę przyczyny wodobrzusza.
- Stężenie glukozy – prawidłowe stężenie jest zbliżone do ilości glukozy w surowicy krwi.
- Aktywność dehydrogenazy mleczanowej (LDH) w surowicy krwi i w płynie otrzewnowym – pozwala na różnicowanie przyczyny wodobrzusza.
- Dodatkowo ocenia się stężenie bilirubiny, triglicerydów, białka całkowitego, aktywność amylazy oraz pH płynu otrzewnowego.
Kiedy wykonuje się badanie płynu otrzewnowego?
Paracentezę diagnostyczną, czyli badanie płynu wykonuje się w każdym przypadku wodobrzusza pojawiającego się po raz pierwszy oraz u pacjentów, u których nieznana jest przyczyna wodobrzusza lub wodobrzusze występuje od jakiegoś czasu, ale ich stan się pogarsza.
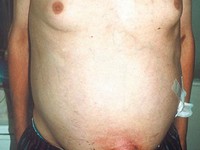
Czasami wodobrzusze może być pierwszym objawem marskości wątroby. Pacjent zauważa wówczas powiększenie obwodu brzucha, mimo że obwód kończyn się nie zmienia. Przy dużej ilości płynu w jamie brzusznej wodobrzusze przybiera kształt beczki, brzuch jest mocno uwypuklony i napięty, a pępek się spłaszcza. U osoby leżącej na plecach brzuch uwypukla się na boki. Jeśli wodobrzuszu nie towarzyszy zapalenie otrzewnej, brzuch jest niebolesny podczas uciskania. Wodobrzusze może być również odczuwane jak dyskomfort i uczucie rozpierania w brzuchu, czasami może pojawiać się ból brzucha. Bardzo duże wodobrzusze może się objawiać trudnością z siadaniem, chodzeniem oraz dusznością z powodu uniesienia przepony. Jeśli pacjent zauważy u siebie powyższe objawy, powinien zgłosić się do lekarza POZ oraz poinformować o przyjmowanych lekach, używkach oraz chorobach przewlekłych.
Niewielką ilość płynu otrzewnowego można wykryć podczas badania USG jamy brzusznej. Zależnie od towarzyszących objawów lekarz może zadecydować o pobraniu płynu do badania.
Choroby, które powodują wodobrzusze to:
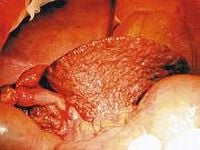
- Marskość wątroby – choroba ta jest przyczyną około 75–80% wszystkich przypadków wodobrzusza. W przebiegu marskości wątroby, kiedy narząd staje się niewydolny, dochodzi do zjawiska tzw. nadciśnienia wrotnego, które doprowadza do powstania wodobrzusza. Przyczyny marskości wątroby są bardzo różnorodne, jednak najczęściej są to alkoholizm oraz wirusowe zapalenie wątroby typu B oraz C (WZW B, WZW C). Rzadkie przyczyny, doprowadzające do marskości wątroby to choroba Wilsona, mukowiscydoza, leki lub toksyny, choroby autoimmunologiczne. Należą tutaj autoimmunologiczne zapalenie wątroby oraz pierwotne stwardniające zapalenie dróg żółciowych.
- Choroba nowotworowa, np. rak jajnika, rak błony śluzowej macicy (endometrium), rak jelita grubego, rak wątroby, przerzuty do otrzewnej lub do naczyń chłonnych.
- Niewydolność prawej komory serca wpływa na gospodarkę wodną organizmu i objawia się obrzękiem stóp, kostek i wodobrzuszem.
- Gruźlica – zakażenie otrzewnej doprowadza do stanu zapalnego i nadmiernej produkcji płynu otrzewnowego.
- Zapalenie trzustki – rzadka przyczyna wodobrzusza (ok. 1% wszystkich przypadków).
- Hipoalbuminemia, czyli zmniejszona ilość białek w osoczu krwi – albumin. Przy zmniejszonym stężeniu albumin dochodzi do zaburzenia proporcji pomiędzy wodą zgromadzoną we krwi oraz w tkankach. Woda zaczyna gromadzić się w największej jamie ciała, czyli w brzuchu, w jamie otrzewnowej.
Jak przebiega badanie płynu otrzewnowego?
Zależnie od stanu pacjenta badanie wykonuje się na łóżku pacjenta lub w gabinecie zabiegowym. Pacjent kładzie się na kozetce w pozycji półleżącej, z odsłoniętym brzuchem. Lekarz przykłada głowicę aparatu USG, aby ocenić dokładnie miejsce wkłucia plastikowej kaniuli. Wykonywanie badania pod kontrolą obrazu USG pozwala na zminimalizowanie ryzyka nakłucia narządów wewnętrznych.
Lekarz odkaża skórę w miejscu wkłucia, a następnie wprowadza plastikową kaniulę, czyli wenflon. Podczas badania nie jest konieczne znieczulenie miejscowe skóry, ponieważ igła jest bardzo cienka. Pacjent czuje ukłucie, podobne jak podczas zakładania na ręce wenflonu w celu podania kroplówki. Igła wprowadzana jest 2–3 cm poniżej pępka lub w okolicy lewego dołu biodrowego, 1,5 cm od lewego kolca biodrowego. Po założeniu wkłucia pobiera się próbkę płynu do strzykawki lub pojemnika. Płyn pobiera się również do specjalnych probówek służących do posiewu bakteryjnego.
Jeśli paracentezę wykonano również w celu usunięcia nadmiaru płynu, do wenflonu podłącza się plastikowy wężyk, który odprowadza nadmiar płynu doodpowiednio przygotowanego pojemnika. Po zabiegu wenflon jest usuwany, a miejsce nakłucia zaklejane jałowym plastrem. Jeśli po usunięciu cewnika płyn wypływa z jamy brzusznej pod dużym ciśnieniem, nakleja się opatrunek uciskowy.
Po upuszczeniu dużej ilości płynu puchlinowego, który uciskał przeponę, pacjenci często odczuwają ulgę i zmniejszenie duszności.
Po usunięciu płynu, w przypadku nagłego zerwania się kozetki, może dojść do omdlenia. Dlatego też należy powoli wstawać z leżanki, najpierw usiąść i dopiero po minucie wstać. Po badaniu należy zapytać lekarza, kiedy i gdzie można odebrać wynik badania. Pobrany materiał trafia do laboratorium, gdzie ocenia się liczne parametry i wykonuje posiew bakteriologiczny.
Jak przygotować się do badania płynu otrzewnowego?
Lekarz przed wykonaniem nakłucia jamy brzusznej zleci wykonanie badań układu krzepnięcia, aby wykluczyć ewentualne zaburzenia, które mogą powodować krwawienie po badaniu. W razie potrzeby lekarz zadecyduje o konieczności wdrożenia leczenia, mającego na celu korektę zaburzeń układu krzepnięcia. Należy poinformować lekarza o wszystkich przyjmowanych lekach, ponieważ lekarz może zlecić odstawienie niektórych leków w dniu badania, np. leki moczopędne. Przed badaniem lekarz może zlecić wlew dożylny, czyli tzw. kroplówkę w celu odpowiedniego nawodnienia organizmu pacjenta.
Jeśli podczas badania będzie się również upuszczać nadmiar płynu puchlinowego, lekarz zleci uzupełnienie poziomu białek krwi, albumin. Albuminy są uzupełniane dopiero, gdy zostanie upuszczone ponad 5 litrów płynu otrzewnowego.
Jakie są przeciwwskazania do badania płynu otrzewnowego?
Podczas badania konieczne jest nakłucie jamy brzusznej, co może wiązać się z krwawieniem.
Przeciwwskazaniem do badania jest zespół wykrzepiania wewnątrznaczyniowego (DIC), który nie poddaje się leczeniu. Jeśli poprzez wprowadzone leczenie parametry układu krzepnięcia ulęgają wyrównaniu, można wykonać nakłucie jamy brzusznej w celu pobrania płynu puchlinowego. Łagodne zaburzenia krzepnięcia nie stanowią przeciwwskazania do paracentezy i mogą być wyrównane przez odpowiednie leczenie.
Jeśli podczas badania pacjent nie współpracuje lekarz, może zadecydować o zakończeniu procedury, aby nie zaszkodzić pacjentowi.
Jakie powikłania mogą wystąpić po wykonaniu badania płynu otrzewnowego? Jak postępować po badaniu płynu otrzewnowego?
Powikłania po nakłuciu jamy otrzewnowej występują rzadko i obejmują przypadkowe nakłucie naczynia krwionośnego z krwawieniem lub powstaniem podskórnego krwiaka.
Rzadkim powikłaniem może być wyciek płynu lub nakłucie pęcherza moczowego.
Najgroźniejszym powikłaniem jest bakteryjne zapalenie otrzewnej powstałe w wyniku nakłucia jamy brzusznej, jednak dochodzi do niego rzadko – 0,1–0,6% wszystkich badań.
Do zakażenia może dojść poprzez przypadkowe przedziurawienie jelita i przedostanie się bakterii do jamy otrzewnowej lub w wyniku wprowadzenia bakterii podczas nakłucia ze środowiska zewnętrznego. Stosowanie sterylnego i jednorazowego sprzętu oraz odkażanie miejsca nakłucia znacząco ogranicza ryzyko transmisji bakterii.
Po badaniu należy powoli wstawać z łóżka, aby zapobiec omdleniom.
Chorym z wodobrzuszem zaleca się spoczynkowy tryb życia z leżeniem w łóżku oraz ograniczenie sodu w diecie do 1,5–2 g soli kuchennej dziennie.