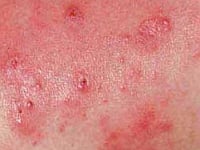
Co to jest stwardnienie guzowate i jakie są jego przyczyny?
Stwardnienie guzowate (tuberous sclerosis complex - TSC), znane też jako zespół Bourneville’a, należy do grupy chorób nerwowo-skórnych określanych jako fakomatozy i charakteryzuje się obecnością zmian skórnych oraz guzów o charakterze nienowotworowym. Są to zmiany rozwojowe, które występują w układzie nerwowym, narządzie wzroku, sercu, płucach, nerkach, wątrobie.
Stwardnienie guzowate ma charakter przewlekły i postępujący. W 2/3 przypadków stwardnienie guzowate występuje u jednej osoby w rodzinie i jest związane z nową mutacją (mutacja de novo). Mutacja taka to zmiana w genie, która nie została odziedziczona po rodzicach, lecz wystąpiła spontanicznie, losowo. W 1/3 przypadków stwardnienia guzowatego dziecko dziedziczy zmutowany gen od jednego z rodziców. Chorobę dziedziczy się w sposób autosomalny dominujący, co powoduje 50% ryzyko przekazania choroby potomstwu.
Jak często występuje stwardnienie guzowate?
Stwardnienie guzowate to choroba rzadka, występuje 1:10 000 osób, a w populacji pediatrycznej u na 1:6800 dzieci.
Jak się objawia stwardnienie guzowate?
Istnieje duża zmienność objawów stwardnienia guzowatego. Stwierdza się ją nawet u różnych członków tej samej rodziny w przypadkach rodzinnych. Niektóre objawy nie występują od urodzenia, lecz rozwijają się w miarę rozwoju dziecka. Najczęściej jako pierwsze pojawiają się objawy skórne, które występują u 96% pacjentów. Są to znamiona bezbarwne (plamy odbarwienione), które są najwcześniejszymi i najczęstszymi zmianami skórnymi. Pojawiają się na tułowiu i kończynach. To białe plamy, dobrze ograniczone, czasami w kształcie liścia. Zmiana może być obecna od urodzenia lub pojawia się w okresie niemowlęctwa. Uwaga, mogą one wystąpić u dziecka bez tej choroby. Około 3. roku życia pojawiają się bardzo charakterystyczne guzki Pringle'a (angiofibroma) na twarzy, symetrycznie na nosie i przyśrodkowych częściach policzków; można je stwierdzić u 90% dzieci ze stwardnieniem guzowatym powyżej 5. roku życia. Mają one tendencję do szybkiego narastania w wieku dojrzewania. Są to czerwone lub różowe grudki. Bardzo charakterystyczne są także płaskie włókniaki czoła, które mogą być obecne od urodzenia. Są to brązowożółte, wypukłe włókniaki głównie na czole lub czaszce. Włókniaki okołopaznokciowe rąk i stóp (czerwone lub w kolorze skóry guzki u podstawy paznokcia) pojawiają się okresie dojrzewania. Ogniska skóry szaragrynowej występują asymetrycznie na grzbietowej części tułowia, pojawiając się 2.-5. r.ż. i stając się z wiekiem coraz bardziej widoczne. Są to drobne ogniska bliznowato zmienionej skóry.
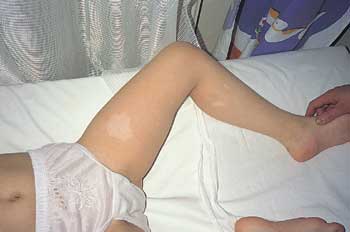
Fot. 1. Znamiona bezbarwne na skórze kończyny dolnej u dziecka chorego na stwardnienie guzowate
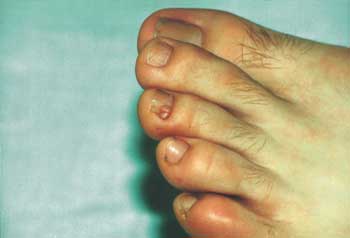
Fot. 2. Włókniak okołopaznokciowy (guzek Koenena) na 3. palcu stopy
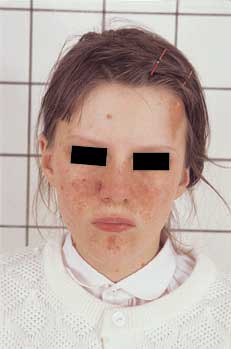
Fot. 3. Płaski włókniak okolicy czołowej lewej oraz liczne naczyniako-włókniaki (angiofibroma) na skórze twarzy
Powikłania neurologiczne pojawiają się u 85% chorych. W wyniku zmian w mózgu może występować padaczka, upośledzenie umysłowe, zaburzenia osobowości. W mózgu w tych przypadkach stwierdza się guzki wokół komór mózgu. Bardzo ważną grupą zmian są guzy, które rozwijają w sercu (mnogie guzy rhabdomyoma), nerkach (guzki angiomyolipoma), wątrobie (guzki angiomyolipoma) i/lub w siatkówce (guzki siatkówki).
Co robić w przypadku wystąpienia objawów stwardnienia guzowatego?
W przypadku podejrzanych zmian skórnych u noworodka czy małego dziecka należy się zgłosić do pediatry lub dermatologa dziecięcego, zwłaszcza w przypadku występowania stwardnienia guzowatego u innego członka rodziny. U dzieci, u których wystąpił napad padaczkowy, po opanowaniu ostrego stanu konieczna jest konsultacja neurologiczna. Obserwacja, że dziecko rozwija się wolniej lub wykazuje zaburzenia zachowania, wymaga badania psychologicznego i ewentualnej dalszej diagnostyki.
W jaki sposób lekarz ustala rozpoznanie stwardnienia guzowatego?
Stwardnienie guzowate może stwarzać znaczne trudności diagnostyczne, ponieważ występują postaci skąpoobjawowe z ledwo zauważalnymi objawami, ale spotykane są także bardzo ciężkie formy tej choroby. Obecnie rozpoznanie ustala się w oparciu o obowiązujące od 1998 roku kryteria diagnostyczne, które uwzględniają 20 różnych objawów. Podzielono je na tak zwane objawy duże i objawy małe, które są mniej specyficzne dla tej choroby. Pewne rozpoznanie stwardnienia guzowatego ustala się na podstawie występowania dwóch objawów dużych lub jednego objawu dużego i dwóch małych. Do objawów dużych należą między innymi zmiany skórne (guzki Pringle'a, ponad 3 znamiona bezbarwne) i zmiany narządowe (guzki korowe mózgu, guzy w sercu, nerkach). U wszystkich pacjentów w trakcie diagnostyki należy zbadać wszystkie narządy potencjalnie najczęściej zajmowane przez stwardnienie guzowate, nawet jeśli nie ma objawów klinicznych ze strony danego narządu. Dalsza obserwacja zmian skórnych i narządowych zależy od wyniku pierwszego badania, wieku pacjenta i indywidualnych objawów. Rozwój technik badań diagnostycznych powoduje, że wiek rozpoznania przesuwa się do okresu życia wewnątrzmacicznego, gdzie w badaniu USG można stwierdzić guzy serca u dziecka chorego na stwardnienie guzowate.
Jakie są metody leczenia stwardnienia guzowatego?
W terapii stwardnienia guzowatego ogromne znaczenie ma leczenie objawowe. W przypadku padaczki stosuje się leczenie przeciwpadaczkowe, zarówno farmakologiczne, jak i chirurgiczne. Leczenie farmakologiczne padaczki związanej ze stwardnieniem guzowatym jest trudne, stosuje się wigabatrynę oraz syntetyczne preparaty ACTH. U dzieci w 1. roku życia, w przypadku powtarzających się zmian napadowych w EEG, stosuje się wigabatryne (także przed wystąpieniem napadów) co zmniejsza ryzyko wystąpienia lekooporności i upośledzenia rozwoju dziecka. Zmiany skórne mogą być poddane terapii laserowej, krioterapii, dermabrazji lub usuwane chirurgicznie. W przypadku guzów serca objawowo leczy się zaburzenia rytmu serca i niewydolność krążenia. Guzy serca - w odróżnieniu od innych zmian narządowych - mają tendencję do zmniejszania rozmiarów. Zmiany w nerkach zwykle nie powodują objawów klinicznych, najczęstszym objawem jest krwawienia do guza, które wymaga leczenia chirurgicznego. Od kilku lat możliwe jest leczenie guzów mózgu i nerek występujących w przebiegu stwardnienia guzowatego z zastosowaniem ewerolimusu.
Czy jest możliwe całkowite wyleczenie stwardnienia guzowatego?
Nie ma możliwości całkowitego wyleczenia stwardnienia guzowatego, natomiast leczenie objawowe może częściowo opanować objawy choroby i doprowadzić do zmniejszenia niektórych guzów występujących w jej przebiegu.
Co należy robić po zakończeniu leczenia stwardnienia guzowatego?
Leczenie stwardnienia guzowatego trwa przez całe życie. Pacjent ze stwardnieniem guzowatym nawet w przypadku niewielkiego nasilenia objawów wymaga stałej obserwacji lekarskiej. Po rozpoznaniu choroby należy regularnie zgłaszać się na badania kontrolne, zwłaszcza w przypadku stwierdzonych zmian narządowych. Badania te zleca lekarz danej specjalności w zależności od umiejscowienia zmian narządowych.
Co robić, aby uniknąć zachorowania na stwardnienie guzowate?
Nie istnieją metody profilaktyki zachorowania na stwardnienie guzowate.