Co to są skazy krwotoczne i jakie są ich przyczyny?
Krzepnięcie krwi jest skomplikowanym procesem, w którym udział biorą płytki krwi, czynniki krzepnięcia oraz ściany naczyń krwionośnych. Skaza krwotoczna to skłonność do nieprawidłowego, nadmiernego krwawienia samoistnego lub pourazowego, związana z zaburzeniem procesów krzepnięcia. Skazy krwotoczne mogą mieć bardzo wiele przyczyn, zarówno wrodzonych, jak i nabytych. W zależności od tego, na którym etapie procesu krzepnięcia występują nieprawidłowości, skazy krwotoczne można podzielić na płytkowe (nieprawidłowości dotyczą płytek krwi), osoczowe (nieprawidłowości dotyczą czynników krzepnięcia) oraz naczyniowe (nieprawidłowości dotyczą naczyń krwionośnych).
Skazy krwotoczne płytkowe są spowodowane nieprawidłową liczbą płytek krwi, czyli małopłytkowością, gdy jest ich zbyt mało, lub – rzadziej – nadpłytkowością, gdy jest ich zbyt dużo. Skazy krwotoczne płytkowe mogą być też spowodowane zaburzeniem funkcji płytek krwi.
Małopłytkowość może się wiązać ze zmniejszonym wytwarzaniem płytek krwi w szpiku kostnym lub nadmiernym ich usuwaniem z krążenia. Przyczynami tego stanu mogą być m.in.:
- zwłóknienie szpiku kostnego,
- zajęcie szpiku kostnego przez chorobę nowotworową,
- promieniowanie jonizujące,
- chemioterapia,
- leki (np. heparyna),
- zakażenia,
- alkoholizm,
- niedobory witaminy B12 lub kwasu foliowego,
- pierwotna małopłytkowość immunologiczna,
- choroby autoimmunologiczne,
- zespół wykrzepiania wewnątrznaczyniowego,
- zespół hemolityczno-mocznicowy,
- niektóre patologie ciąży (np. stan przedrzucawkowy, zespół HELLP).
Zaburzenia czynności płytek krwi mogą występować w przebiegu rzadkich, wrodzonych zespołów, np. trombastenii Glazmanna, zespołu Bernarda i Souliera. Znacznie częściej występują zaburzenia czynności płytek spowodowane przyjmowanymi lekami (np. kwas acetylosalicylowy, tiklopidyna) lub innymi chorobami (np. schyłkowa niewydolność nerek, choroby wątroby, niektóre choroby nowotworowe).
Skazy krwotoczne osoczowe wiążą się z wrodzonymi lub nabytymi (takimi, które pojawiły się w ciągu życia) niedoborami czynników krzepnięcia. Do przyczyn wrodzonych należą choroba von Willebranda (najczęstsza osoczowa skaza wrodzona) oraz hemofilie. Nabyte osoczowe skazy krwotoczne występują m.in. w przebiegu chorób wątroby, rozsianego krzepnięcia wewnątrznaczyniowego (tzw. zespół DIC, który może się rozwinąć np. w przebiegu ciężkich zakażeń, chorób nowotworowych) oraz w wyniku wytworzenia przeciwciał przeciwko czynnikom krzepnięcia (np. nabyta hemofilia A).
Skazy krwotoczne naczyniowe występują, gdy naczynia krwionośne są nieprawidłowo zbudowane lub gdy dochodzi do ich uszkodzenia. Najczęściej występują skazy nabyte, spowodowane m.in.:
- zapaleniem naczyń,
- zwiększeniem ciśnienia żylnego (np. po porodzie, w wyniku uporczywego kaszlu lub dźwigania ciężkich przedmiotów),
- stosowanymi lekami (może to być wiele leków, m.in. allopurynol, atropina, morfina, metotreksat, związki jodu),
- nadmiarem glikokortykosteroidów,
- urazami i oparzeniami,
- zakażeniami,
- zmianami zakrzepowo-zatorowymi.
Skazę krwotoczną naczyniową obserwuje się także w przebiegu rzadkich, wrodzonych chorób, takich jak wrodzona naczyniakowatość krwotoczna (inaczej choroba Rendu, Oslera i Webera), zespół Marfana czy wrodzona łamliwość kości.
Jak często występują skazy krwotoczne?
Biorąc pod uwagę, jak wiele czynników może doprowadzić do wystąpienia objawów skazy krwotocznej, należy uznać, że jest to problem stosunkowo częsty. W ostatnich latach rośnie liczba pacjentów przyjmujących leki o działaniu przeciwpłytkowym oraz przeciwkrzepliwym, co dodatkowo zwiększa liczbę powikłań krwotocznych polekowych.
Jak się objawia skaza krwotoczna?
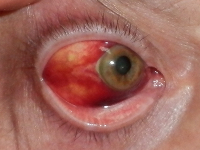
Skaza krwotoczna to skłonność do nieprawidłowego krwawienia występującego samoistnie lub w wyniku urazu. Może dotyczyć praktycznie wszystkich narządów, stąd objawy mogą być różnorodne i z bardzo różnym nasileniem. Należą do nich między innymi:
- skłonność do powstawania siniaków pod wpływem niewielkich urazów,
- występowanie na skórze oraz na błonie śluzowej jamy ustnej drobnych fioletowych lub czerwonych plamek (tzw. wybroczyny), które nie bledną pod wpływem ucisku – typowo występują w przebiegu skaz płytkowych,
- krwawienia z dziąseł,
- krwawienia z nosa,
- krwiomocz,
- krwawienia z dróg rodnych,
- nadmierne i przedłużone krwawienie miesiączkowe,
- przedłużone krwawienie po usunięciu zęba,
- masywne krwotoki pourazowe,
- krwawienie z przewodu pokarmowego (krwiste wymioty, obecność świeżej krwi w stolcu lub czarne stolce),
- wylewy krwi do mięśni i stawów – typowo występują w hemofilii,
- krwawienia wewnątrzczaszkowe.
Należy podkreślić, że nie każde krwawienie jest spowodowane zaburzeniami krzepnięcia. Jednak w każdym przypadku w poszukiwaniu przyczyny krwawienia, należy brać pod uwagę również skazy krwotoczne.
Co robić w przypadku wystąpienia objawów skazy krwotocznej?
W przypadku wystąpienia niepokojących objawów należy skontaktować się z lekarzem. Jeśli objawy są stosunkowo słabo nasilone (np. skłonność do siniaczenia, niezbyt nasilone krwawienia z błon śluzowych), należy w pierwszej kolejności skonsultować się z lekarzem rodzinnym. Po zebraniu wywiadu i zbadaniu pacjenta, lekarz zadecyduje o konieczności dalszej diagnostyki i leczenia.
Nasilone krwawienia (np. krwiste wymioty, masywne krwawienia z dróg rodnych) będą najprawdopodobniej wymagały leczenia szpitalnego. W takim przypadku należy niezwłocznie zgłosić się na SOR lub wezwać pogotowie ratunkowe.
W jaki sposób lekarz ustala rozpoznanie skazy krwotocznej?
Bardzo istotny jest dokładny wywiad lekarski, z uwzględnieniem czasu wystąpienia i nasilenia objawów, chorób towarzyszących, stosowanych leków oraz obciążeń rodzinnych. W czasie badania fizykalnego lekarz może potwierdzić obecność wybroczyn lub wylewów podskórnych, może także stwierdzić nieprawidłowości typowe dla choroby będącej przyczyną skazy krwotocznej.
Następnie lekarz najprawdopodobniej zleci badania laboratoryjne krwi, m.in. morfologię, czas protrombinowy (PT), czas częściowej tromboplastyny po aktywacji (APTT) oraz stężenie fibrynogenu. Te podstawowe badania laboratoryjne mogą sugerować możliwą przyczynę zgłaszanych przez pacjenta objawów. Jednak prawidłowe wyniki nie wykluczają zaburzeń krzepnięcia –dlatego tak ważna jest ocena badań laboratoryjnych po wnikliwie zebranym wywiadzie. Bardziej zaawansowaną diagnostyką zaburzeń krzepnięcia (m.in. ocena aktywności czynników krzepnięcia, badania czynnościowe płytek krwi) zajmują się poradnie hematologiczne.
Jakie są metody leczenia skaz krwotocznych?
W przypadku aktywnego krwawienia stosuje się leczenie objawowe – leki przeciwkrwotoczne, transfuzje koncentratów krwinek czerwonych, krwinek płytkowych lub osocza w zależności o konkretnej sytuacji klinicznej.
Najistotniejsze jest jednak leczenie przyczyny, która doprowadziła do wystąpienia objawów skazy krwotocznej. W przypadku małopłytkowości, w zależności od konkretnego rozpoznania stosuje się m.in. doustne lub dożylne glikokortykosteroidy, preparaty immunoglobulin, operacyjne usunięcie śledziony oraz leczenie immunosupresyjne. Wrodzone skazy krwotoczne osoczowe (np. hemofilię A i B) leczy się, podając dożylnie koncentraty brakujących czynników krzepnięcia. Skazy osoczowe nabyte zwykle wymagają głównie intensywnego leczenia choroby podstawowej, która do nich doprowadza (np. leczenie sepsy, ciężkiego zakażenia czy choroby nowotworowej). Skazy krwotoczne naczyniowe zwykle wymagają wyłącznie leczenia objawowego.
Czy możliwe jest całkowite wyleczenie skazy krwotocznej?
Jest to możliwe, o ile choroba, która doprowadziła do wystąpienia skazy krwotocznej, jest wyleczalna (np. zaburzenia krzepnięcia towarzyszące sepsie, krwawienia związane ze stosowaniem leków). W większości pozostałych przypadków stosowane leczenie pozwala zminimalizować ryzyko groźnych dla życia krwawień oraz poprawia jakość życia pacjenta (np. podawanie czynników krzepnięcia w leczeniu hemofilii).
Co trzeba robić po zakończeniu leczenia skazy krwotocznej?
O konieczności wizyt i badań kontrolnych decyduje lekarz prowadzący, w zależności od konkretnej jednostki chorobowej, która doprowadziła do wystąpienia skazy krwotocznej.