Ból krzyża (ból w dole pleców, ból odcinka lędźwiowo-krzyżowego kręgosłupa) jest powszechną dolegliwością, rzadko kiedy oznaczającą poważną chorobę. Z reguły ustępuje samoistnie, ale ma tendencję do nawrotów – dlatego ważne jest zapobieganie mu poprzez modyfikację stylu życia. W niektórych przypadkach objaw ten wymaga jednak pilnej konsultacji z lekarzem.
Co to jest ból krzyża i jakie są jego przyczyny?
Bólem krzyża nazywa się ból dolnego odcinka kręgosłupa, tzw. odcinka lędźwiowo-krzyżowego. Jest to dolegliwość niezwykle powszechna – doświadcza jej niemal każdy z nas. Stanowi jedną z głównych przyczyn niezdolności do pracy oraz pogorszenia jakości życia, mimo że bardzo rzadko jest związany z poważną chorobą.
Najczęściej występuje tzw. ból nieswoisty, czyli taki, któremu nie da się przypisać konkretnego czynnika lub czynników sprawczych. Z reguły nie oznacza poważnej choroby i mija bez leczenia, aczkolwiek ma tendencję do nawrotów. Tylko u co dziesiątego pacjenta ból krzyża ma konkretną przyczynę, wymagającą dalszej diagnostyki.
W większości przypadków jest wynikiem mechanicznego uszkodzenia różnych struktur tworzących i otaczających kręgosłup: kręgów, krążków międzykręgowych (tzw. dysków), stawów międzykręgowych, mięśni, ścięgien, więzadeł i nerwów. Jego przyczyną może być:
- przeciążenie mięśni, ścięgien lub więzadeł przykręgosłupowych
- przepuklina krążka międzykręgowego (tzw. dyskopatia)
- wady postawy i budowy ciała, wady wrodzone kręgosłupa
- zmiany zwyrodnieniowe, prowadzące np. do przesunięcia struktur kręgosłupa w stosunku do siebie lub zwężenia kanału kręgowego
- złamania kręgów w przebiegu osteoporozy.
Ważne!
Ból w dolnej części pleców może być też objawem wielu innych chorób!
Mimo że najczęstszą przyczyną bólu krzyża są mechaniczne uszkodzenia struktur kręgosłupa, należy pamiętać, że ból w dolnej części pleców może mieć wiele innych źródeł. Do rzadszych przyczyn bólu krzyża należą: choroby reumatyczne (np. zesztywniające zapalenie stawów kręgosłupa), zakażenia, nowotwory, choroby narządów jamy brzusznej i miednicy (np. tętniak aorty, choroby nerek, trzustki, narządów rodnych).
Trzeba pamiętać, że ból krzyża może być jedynie objawem innych chorób, czasem ciężkich, wymagających pilnego kontaktu z lekarzem, szczególnie jeśli obserwuje się alarmowe objawy bólu kręgosłupa (p. niżej).
Jakie są czynniki ryzyka bólu krzyża?
Wystąpieniu bólu krzyża sprzyjają:
- wiek (najczęściej pojawia się pomiędzy 30. a 60. rż.)
- wystąpienie bólu krzyża w przeszłości
- czynniki psychiczne – przewlekły stres, niezadowolenie z pracy, depresja
- słaba kondycja fizyczna
- otyłość
- wykonywana praca (zarówno długie siedzenie przy biurku, jak i ciężka praca fizyczna, podnoszenie ciężkich przedmiotów, częste schylanie się i skręcanie tułowia)
- palenie papierosów
- współistnienie innych chorób.
Jak często występuje ból krzyża?
Bólu krzyża doświadcza około 80% ludzi. Najczęściej występuje u osób w wieku 30–60 lat. Stanowi jedną z najczęstszych przyczyn wizyt u lekarza.
Ból krzyża - objawy
Ponieważ u różnych osób ból krzyża może mieć zupełnie inny charakter, aby go bliżej opisać, trzeba określić:
- czas trwania – może trwać krótko i ustąpić w ciągu kilku dni lub tygodni albo przedłużać się na miesiące i lata
- natężenie – od tępego pobolewania do bardzo silnego, rwącego bólu, który blokuje niemal każdy ruch kręgosłupa
- lokalizację – może ograniczać się do kręgosłupa lub promieniować do pośladka, uda, łydki, a nawet do stopy (po jednej lub obydwu stronach)
- czynniki nasilające – zależnie od przyczyny wzmaga się w ruchu lub w spoczynku, przy zgięciu lub wyprostowaniu pleców, niekiedy jest wywoływany przez kaszel i kichanie, może pojawiać się nad ranem i wybudzać ze snu
- czynniki towarzyszące – gorączka, osłabienie, nieuzasadniona utrata masy ciała, ból wielu stawów, choroby współistniejące, stosowane leki.
Dzięki tym informacjom można wstępnie określić podłoże dolegliwości.
- Ból nieswoisty (ok. 90% przypadków) – związany jest z przeciążeniem różnych struktur tworzących kręgosłup, natomiast nie można przypisać mu konkretnej przyczyny. Pojawia się typowo po wysiłku lub niewielkim urazie i zmniejsza w spoczynku, chociaż dolegliwości może wywoływać również długie pozostawanie w jednej pozycji. Najsilniej odczuwany jest w dolnej części kręgosłupa, ale może również promieniować po stronie zewnętrznej uda do poziomu kolana. Ból nieswoisty mija najczęściej w ciągu kilku dni, a w ciągu 3 miesięcy zmniejsza się u 90% osób. Niestety często po pewnym czasie nawraca.
- Ból związany z zespołem korzeniowym lub zwężeniem kanału kręgowego – wywołany jest uciskiem rdzenia kręgowego lub wychodzących z niego nerwów przez zwężone struktury kręgosłupa (przyczyną jest najczęściej wpuklanie się dysku do kanału kręgowego lub zmiany zwyrodnieniowe). Wyróżnia się kilka rodzajów tych dolegliwości.
- Zespół korzeniowy – ból ma charakter „rwący” lub „piekący” i promieniuje do obszaru kończyny zaopatrywanego przez drażnione nerwy (tzw. rwa kulszowa, rwa udowa), powoduje również drętwienie, mrowienie i osłabienie siły mięśniowej zajętej okolicy. Może pojawiać się nagle, np. po podniesieniu ciężkiego przedmiotu, często jednak początek choroby jest mało uchwytny. Nasila się podczas zginania tułowia, a także podczas kaszlu i kichania. Najczęściej ataki bólu występują na przemian z okresem względnego spokoju.
- Zespół ogona końskiego – cechuje go pojawienie się rozległych zaburzeń czucia i ruchu w obrębie krocza oraz obydwu kończyn dolnych, z zaburzeniami oddawania moczu i stolca. Konieczna jest pilna interwencja chirurgiczna, gdyż nawet kilkugodzinna zwłoka może prowadzić do nieodwracalnych uszkodzeń nerwów.
- Chromanie przestankowe neurogenne, typowe dla zwężenia kanału kręgowego. Chodzeniu towarzyszy ból krzyża, osłabienie kończyn dolnych oraz skurcze i bóle łydek (wymagają one wykluczenia zaburzeń krążenia w kończynach dolnych). Ból nasila się przy wyproście kręgosłupa i staniu, a zmniejsza przy pochyleniu do przodu i wchodzeniu pod górę. Dolegliwości z reguły narastają stopniowo, ale mogą również utrzymywać się na stałym poziomie.
- Ból prawdopodobnie spowodowany inną chorobą. Sporadycznie ból krzyża może być manifestacją innej choroby kręgosłupa lub sąsiadujących narządów. W przebiegu zesztywniającego zapalenia stawów kręgosłupa (ZZSK) ból typowo zlokalizowany jest głęboko w pośladku, nasila się w godzinach porannych, wybudzając chorego ze snu; ból i sztywność kręgosłupa zmniejszają się podczas ruchu. Przyczyną bardzo silnego bólu nieustępującego w spoczynku i w godzinach nocnych może być nowotwór lub zakażenie występujące w obrębie kręgosłupa; chorobom tym towarzyszy z reguły pogorszenie samopoczucia, chudnięcie lub gorączka. Ból krzyża może wystąpić również w przebiegu chorób sąsiadujących narządów – na rozpoznanie wskazują wówczas charakterystyczne objawy.
- Ból psychogenny – nie należy zapominać, że ból krzyża może być również niecharakterystyczną oznaką pogorszenia stanu psychicznego, wynikającego z przewlekłego stresu lub depresji.
Co robić w razie wystąpienia bólu krzyża?
Jeśli nie występują żadne niepokojące objawy (patrz wyżej), ból krzyża ustępuje najczęściej samoistnie w ciągu kilku dni lub tygodni. W większości przypadków najlepszym postępowaniem jest powrót do codziennych czynności przy jednoczesnym unikaniu zarówno nadmiernej aktywności fizycznej, jak i leżenia w łóżku (mogą wydłużyć czas trwania dolegliwości). Należy unikać pozycji i czynności nasilających ból. Krótkotrwałe leżenie w łóżku (zazwyczaj przez dobę) może być konieczne w przypadku bardzo silnego bólu krzyża, zwłaszcza z objawami zespołu korzeniowego, należy jednak starać się jak najszybciej wrócić do codziennej aktywności w granicach tolerowanych dolegliwości. Dłuższe unieruchomienie powoduje osłabienie mięśni i pogorszenie ogólnej kondycji fizycznej, może również prowadzić do poczucia niesprawności i pogorszenia nastroju.
W razie potrzeby można zastosować leki przeciwbólowe: paracetamol lub inne niesteroidowe leki przeciwzapalne (przestrzegając zalecanych dawek i przeciwwskazań). W niektórych przypadkach lekarz może przepisać leki rozluźniające mięśnie lub silniejsze leki przeciwbólowe (nie należy ich stosować samodzielnie). Ulgę mogą przynieść również okłady z lodu, ograniczające miejscowy stan zapalny i działające rozluźniająco na więzadła oraz mięśnie, albo powierzchowne stosowanie ciepła, które również rozluźnia mięśnie (okłady wykonuje się 3–4 razy dziennie po 10–15 min). Dobrze jest spać na boku, z poduszką między podkurczonymi nogami, co zmniejsza napięcie kręgosłupa.
W leczeniu ostrego bólu krzyża stosuje się również tzw. techniki manualne (manipulacje i mobilizacje kręgosłupa), ale może je wykonywać tylko doświadczony lekarz lub rehabilitant. Jeśli dolegliwości nie zmniejszają się w ciągu 4 tygodni, należy zgłosić się do lekarza.
Objawy alarmowe wymagające pilnego kontaktu z lekarzem w przypadku bólu krzyża
Wezwij pogotowie ratunkowe (999 lub 112), jeżeli:
- wystąpiło zatrzymanie/nietrzymanie moczu lub stolca, osłabienie czucia w okolicy krocza
- ból wystąpił po upadku lub urazie i nie ustępuje.
Zgłoś się pilnie do lekarza, jeżeli bólowi krzyża towarzyszy co najmniej jedno z poniższych:
- osłabienie, ból lub drętwienie jednej nogi albo obu nóg
- nasilenie bólu w trakcie kaszlu lub kichania
- nasilenie bólu i sztywności szczególnie w godzinach nocnych
- pojawianie się bólu przy chodzeniu i utrzymywaniu pozycji stojącej
- gorączka i chudnięcie bez ewidentnej przyczyny
- przyjmujesz lub niedawno przyjmowałeś(aś) glikokortykosteroidy (sterydy) lub zastrzyki dożylne
- przebyłeś(aś) w ostatnim czasie zabieg operacyjny, zwłaszcza urologiczny lub ginekologiczny
- chorujesz na chorobę nowotworową lub inną ciężką chorobę współistniejącą
- ból jest bardzo silny i nie ustępuje w spoczynku.
Lekarz pierwszego kontaktu może rozpoznać i z powodzeniem leczyć większość postaci bólu krzyża. W przypadku podejrzenia poważnej choroby lub braku poprawy po kilku tygodniach leczenia skieruje Cię do odpowiedniego specjalisty (reumatologa, ortopedy lub neurologa).
W jaki sposób lekarz ustala rozpoznanie?
Lekarz ustala rozpoznanie na podstawie zebranych od pacjenta informacji oraz objawów wykrytych podczas badania układu ruchu. W większości przypadków nie są konieczne żadne dodatkowe badania laboratoryjne ani obrazowe – zleca się je dopiero wtedy, jeśli istnieje podejrzenie jakiejś konkretnej przyczyny bólu krzyża albo nie ma poprawy po zastosowanym leczeniu.
W pierwszej kolejności wykonuje się zdjęcia radiologiczne, a w niektórych sytuacjach (np. w przypadku podejrzenia ucisku na korzeń nerwowy lub zwężenia kanału kręgowego) inne badania obrazowe, takie jak tomografia komputerowa czy rezonans magnetyczny. W ponad 90% przypadków występuje tzw. ból nieswoisty, którego przyczyny nie da się jednoznacznie określić – wyniki badań są często prawidłowe, mimo że chory odczuwa ból. Z drugiej strony, nawet jeśli badania wykażą na przykład zmiany zwyrodnieniowe lub inne zaburzenia budowy kręgosłupa, nie oznacza to, że właśnie one są odpowiedzialne za odczuwane dolegliwości. Doprowadza to czasami do błędnego rozpoznania przyczyny bólu i naraża chorego na niepotrzebny stres i koszty.
Sposoby leczenia bólu krzyża
Najczęściej ból krzyża ustępuje bez leczenia lub dzięki prostym metodom postępowania (patrz wyżej: Co robić w razie wystąpienia bólu?). Jeśli jednak dolegliwości nie zmniejszają się po upływie kilku tygodni lub pojawią się objawy alarmowe (patrz powyżej), należy zgłosić się do lekarza – w zależności od podejrzewanej przyczyny zadecyduje on o dalszym postępowaniu. Najczęściej są to różne formy leczenia zachowawczego (wśród których kluczową rolę odgrywa rehabilitacja), tylko w wyjątkowych przypadkach wskazana jest operacja kręgosłupa.
Leczenie zachowawcze bólu krzyża
Ćwiczenia fizyczne – regularne ćwiczenia mięśni pleców i brzucha wzmacniają kręgosłup. Nie wolno wykonywać ćwiczeń, które wywołują ból. Program ćwiczeń powinien dobrać doświadczony lekarz lub rehabilitant; chory kontynuuje trening samodzielnie w domu. Oprócz ćwiczeń ukierunkowanych na wzmocnienie kręgosłupa należy dbać o dobrą kondycję fizyczną.
Przykładowe ćwiczenia zalecane w leczeniu bólu krzyża znajdziesz tutaj: 
Leki – stosuje się je pomocniczo w celu zmniejszenia bólu i ułatwienia ćwiczeń rehabilitacyjnych. Najczęściej stosuje się paracetamol lub niesteroidowe leki przeciwzapalne, które można kupić bez recepty. Bez konsultacji z lekarzem nie należy ich przyjmować dłużej niż dwa tygodnie. Lekarz może zalecić również inne leki, np. rozluźniające mięśnie, opioidy, a nawet leki przeciwdepresyjne (niektóre z nich odgrywają ważną rolę w leczeniu długotrwałego bólu krzyża).
Różne formy fizykoterapii (ultradźwięki, przezskórna stymulacja nerwów, diatermia, lasery, powierzchowne stosowanie ciepła, krioterapia) rozluźniają mięśnie oraz więzadła i ułatwiają ich rozciąganie. Stosowane są jako metody ułatwiające wykonywanie ćwiczeń rehabilitacyjnych.
Leżenie w łóżku – jeszcze niedawno było podstawową metodą leczenia bólu krzyża, jednak badania wykazały, że nie tylko nie przynosi spodziewanych korzyści, ale może wręcz wydłużyć czas trwania dolegliwości. Unieruchomienie wiąże się z takimi powikłaniami, jak osłabienie ogólnej kondycji fizycznej, osłabienie mięśni i obniżony nastrój; sprzyja również tworzeniu się zakrzepów w naczyniach. Obecnie krótkotrwałe leżenie w łóżku zaleca się jedynie w przypadku bardzo silnego bólu „blokującego” każdy ruch kręgosłupa lub ciężkich objawów zespołu korzeniowego. Należy jak najszybciej wrócić do codziennych aktywności w granicach tolerowanych dolegliwości, unikając czynności nasilających ból.
Techniki manualne (manipulacje i mobilizacje kręgosłupa) – polegają na uruchomieniu tkanek miękkich położonych w bolącej okolicy kręgosłupa. Mogą znieść ból, jeśli dolegliwości nie trwają dłużej niż kilka tygodni, później ich stosowanie nie przynosi na ogół poprawy. Powinno się je stosować w połączeniu z ćwiczeniami fizycznymi, a nie jako jedyną metodę leczenia. Może je wykonywać tylko doświadczony lekarz lub rehabilitant.
Wyciąg lędźwiowy i dekompresja osiowa kręgosłupa – polegają na rozciągnięciu kręgów lędźwiowych siłą dobraną do masy ciała. Zmniejszenie bólu wynika z odciążenia chorego dysku międzykręgowego. Techniki te można stosować wyłącznie na zlecenie i pod kontrolą lekarza, po rozważeniu możliwych przeciwwskazań.
Ortezy lędźwiowe pomagają utrzymać kręgosłup lędźwiowy w stabilnej pozycji. Ich rola polega głównie na przypominaniu o prawidłowej technice podnoszenia ciężarów i wykonywania skłonów, prawdopodobnie nie mają wpływu na zapobieganie bólowi krzyża.
Blokady – zastrzyki z glikokortykosteroidów i/lub środka znieczulającego podawane bezpośrednio w okolicę, którą lekarz podejrzewa jako źródło bólu; mogą być pomocne jako jeden z elementów rehabilitacji, nie powinny być natomiast stosowane jako jedyna metoda leczenia. Może je wykonywać jedynie doświadczony lekarz.
Masaże, joga, akupunktura – dotychczas nie dowiedziono ich leczniczego działania w bólu krzyża. Jeśli jednak powodują zmniejszenie bólu i poprawę samopoczucia, mogą być stosowane pomocniczo jako element rehabilitacji.
Wsparcie psychiczne – ból krzyża, zwłaszcza długotrwały, powoduje pogorszenie nastroju i poczucie niesprawności. To z kolei nasila odczuwanie dolegliwości i zmniejsza szansę na powodzenie leczenia. W wielu przypadkach metody wsparcia psychicznego (terapia behawioralna, psychoterapia, leki przeciwdepresyjne) okazują się kluczowym elementem leczenia.
Leczenie operacyjne bólu krzyża
Jest konieczne u niewielkiego odsetka (1–3%) osób z bólem krzyża. Pilnym wskazaniem do leczenia chirurgicznego jest zespół ogona końskiego, guz lub zakażenie (w niektórych przypadkach) w obrębie kręgosłupa albo ciężki niedowład kończyny wynikający z ucisku na struktury nerwowe. Leczenie chirurgiczne można również rozważyć u osób z nieustępującym pomimo leczenia zespołem korzeniowym oraz zwężeniem kanału kręgowego.
Czy możliwe jest całkowite wyleczenie?
Zdecydowana większość ataków bólu krzyża ustępuje w ciągu kilku dni lub tygodni, a u 80–90% chorych poprawa następuje w ciągu 3 miesięcy. Niestety w ponad połowie przypadków ból krzyża nawraca. U co dziesiątej osoby ból krzyża trwa powyżej 3 miesięcy i staje się stanem przewlekłym, co zmniejsza szanse na wyleczenie i może prowadzić do niesprawności. Większość osób z przewlekłym bólem krzyża może jednak kontynuować dotychczasową pracę. Całkowite ustąpienie bólu jest u nich mniej realne, natomiast celem leczenia staje się zmniejszenie dolegliwości i poprawa jakości życia. Kluczem do sukcesu jest odpowiednie postępowanie profilaktyczne oraz lecznicze – zrozumienie choroby, poprawa sprawności fizycznej oraz wsparcie psychiczne poprawiają funkcjonowanie w życiu codziennym i zmniejszają liczbę zaostrzeń bólu krzyża.
Co trzeba robić po zakończeniu leczenia?
Już po pierwszym epizodzie bólu krzyża, a najlepiej zanim on wystąpi, naucz się dbać o prawidłowe funkcjonowanie kręgosłupa (patrz poniżej). Pamiętaj, że ból krzyża często nawraca, dlatego o kręgosłup trzeba dbać do końca życia. Jeżeli uczestniczyłeś w zajęciach rehabilitacyjnych, kontynuuj wykonywanie zaleconych ćwiczeń w domu.
Zgłoś się do lekarza, jeżeli dolegliwości nie ustępują po upływie kilku tygodni – leczenie bólu krzyża jest łatwiejsze na początku, zanim przejdzie on w fazę przewlekłą. Pilnego kontaktu z lekarzem wymagają również niepokojące objawy wymienione powyżej.
Co robić, aby zapobiec bólowi krzyża?
Aby zapobiec bólowi krzyża lub zmniejszyć ryzyko jego nawrotu:
- dbaj o kondycję fizyczną i prawidłową postawę ciała poprzez:
- o ćwiczenia ogólnie usprawniające (np. pływanie, jazda na rowerze, szybki marsz) wykonywane co najmniej przez 30 minut, minimum 3 razy w tygodniu
- ćwiczenia wzmacniające mięśnie pleców i brzucha
- odpowiednią rozgrzewkę przed ćwiczeniami i stopniowe „schładzanie” mięśni po ich zakończeniu
- pozbądź się nadwagi
- w razie konieczności spędzenia dłuższego czasu w pozycji siedzącej podkładaj poduszkę pod kręgosłup lędźwiowy lub korzystaj ze specjalnego fotela, rób sobie przerwy na rozruszanie się
- nie dźwigaj ciężkich przedmiotów, naucz się prawidłowej techniki podnoszenia (nie pochylaj się nad podnoszonym przedmiotem, tylko przykucnij, a wstając, używaj mięśni nóg i brzucha)
- śpij na średnio twardym materacu, najlepiej na boku, chociaż lekarz lub rehabilitant może dobrać indywidualną pozycję do odpoczynku i snu
- noś wygodne buty na niskim obcasie, w razie potrzeby stosuj wkładki korygujące płaskostopie
- dbaj o właściwą dietę i dostarczaj kościom odpowiednią ilość wapnia oraz witaminy D
- nie pal papierosów.
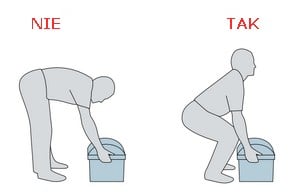
Ryc. Prawidłowa technika podnoszenia
Jaki tryb życia zaleca się osobom z bólami krzyża?
Należy dbać o sprawność fizyczną, jej poprawę lub utrzymanie, jeśli jest zadowalająca. Nie ulega wątpliwości, że dobrze rozwinięte mięśnie brzucha i grzbietu zapobiegają dolegliwościom związanym z dolnym odcinkiem kręgosłupa.
Najlepszym rodzajem aktywności ruchowej jest pływanie, ponieważ w naturalny sposób zwiększa masę mięśniową grzbietu. Nadwaga nieuchronnie prowadzi do powstania wadliwej postawy, która z kolei powoduje dolegliwości bólowe krzyża, dlatego należy utrzymywać odpowiednią masę ciała.