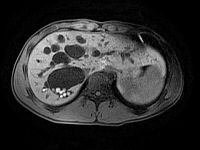
Co to jest i jakie są przyczyny?
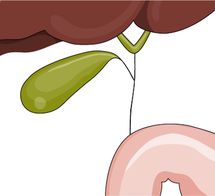
Niedrożność dróg żółciowych (ryc. 1 i 2) jest postępującym uszkodzeniem przewodów żółciowych. Choroba rozwija się u dzieci w pierwszych tygodniach po urodzeniu i najczęściej prowadzi do marskości wątroby. Istotą zaburzenia jest proces zapalny prowadzący do włóknienia, który dotyczy zarówno dróg żółciowych wewnątrz-, jak i zewnątrzwątrobowych.
Wskutek upośledzenia odpływu żółci do jelit dochodzi do uszkodzenia wątroby. Dzieje się tak z powodu toksycznego działania żółci zalegającej w wątrobie. Zaburzenie może dotyczyć każdego odcinka przewodów żółciowych, łącznie z pęcherzykiem żółciowym.
Zobacz więcej: Marskość wątroby
Przyczyny
Mimo iż przyczyna choroby (etiologia) nie jest całkowicie wyjaśniona, przypuszcza się, iż najprawdopodobniej w wyniku działania pewnego czynnika wirusowego lub toksycznego zostaje zapoczątkowana odpowiedź odpornościowa, skierowana przeciwko prawidłowo uformowanym drogom żółciowym i w ten sposób dochodzi do niedrożności dróg żółciowych. Uwarunkowanie genetyczne może być odpowiedzialne za ok. 10—20% przypadków.
Mimo że u części dzieci dochodzi do rozwoju choroby już w okresie życia płodowego, niedrożność dróg żółciowych nie jest chorobą dziedziczną. Przemawia za tym brak jednoczesnych zachorowań u bliźniąt homozygotycznych (jednojajowych) oraz niezmiernie rzadkie występowanie rodzinne.
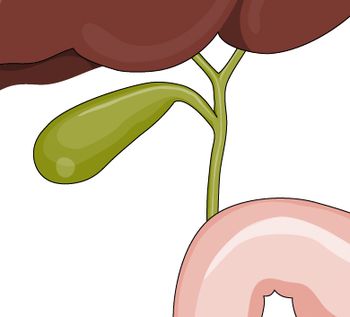
Ryc. 1. Anatomia dróg żółciowych (wątroba, pęcherzyk żółciowy, przewody żółciowe, dwunastnica)
Jak często występuje niedrożność dróg żółciowych u dzieci?
Jest to choroba rzadka, a prawdopodobieństwo zachorowania oceniane jest na ok. 1 na 18 tys. dzieci. Dziewczynki chorują częściej niż chłopcy. Nie stwierdzono większej zapadalności w zależności od rasy lub grupy etnicznej.
Jak się objawia niedrożność dróg żółciowych?
Objawy choroby pojawiają się najczęściej między 2. a 6. tygodniem po urodzeniu, a więc niedrożność dróg żółciowych dotyczy wyłącznie małych niemowląt. W ciągu pierwszych tygodni życia dzieci z niedrożnością dróg żółciowych zazwyczaj rozwijają się prawidłowo i jedynym niepokojącym sygnałem jest przedłużająca się żółtaczka okresu noworodkowego (żółte zabarwienie skóry, oczu).
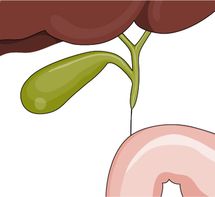
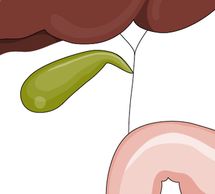
Ryc. 2. Trzy typy atrezji (niedrożności) dróg żółciowych
Należy pamiętać, że żółtaczka jest powszechna u noworodków i zazwyczaj ustępuje w ciągu pierwszych dwóch tygodni życia. Jeśli jednak jest wynikiem choroby wątroby, co zdarza się zdecydowanie rzadziej, ma charakter przewlekły.
Poza żółtaczką, najbardziej charakterystycznym objawem jest nieprawidłowe zabarwienie stolców. W warunkach prawidłowych barwniki, które przedostają się do jelit wraz z żółcią, decydują o zabarwieniu stolca. W przypadku ich braku, stolce mają kolor szary bądź jasnożółty, co powinno być sygnałem alarmowym dla rodziców i lekarzy.
Innym istotnym objawem jest intensywne, ciemne zabarwienie moczu (mocz u małych niemowląt jest praktycznie bezbarwny lub tylko delikatnie żółty).
Kolejnym objawem jest przedłużające się krwawienie z pępka bądź innego miejsca, co zawsze może wskazywać na chorobę wątroby. Niezwykle istotne jest, żeby w przypadku pojawienia się któregokolwiek z wyżej wymienionych objawów, zawsze skontaktować się z lekarzem.
Osobnym problemem jest występowanie wrodzonych wad anatomicznych u dzieci z niedrożnością dróg żółciowych – dotyczy to ok.10—20% chorych dzieci. Najczęściej są to wady serca, występowanie dodatkowych śledzion, nieprawidłowe położenie narządów jamy brzusznej czy też wady naczyniowe. Uważa się, iż w tej grupie dzieci szanse na powodzenie leczenia są mniejsze, choć obecność wad anatomicznych nie wyklucza dobrego efektu leczenia i korzystnego rokowania.
Co robić w razie wystąpienia objawów niedrożności?
Jeżeli rodzice zauważą objawy choroby u swojego dziecka dopiero po wypisaniu do domu, powinni natychmiast skontaktować się z lekarzem oddziału noworodkowego albo z lekarzem rodzinnym.
Jak lekarz ustala diagnozę?
W każdym przypadku podejrzenia niedrożności dróg żółciowych, lekarza obowiązuje przeprowadzenie diagnostyki różnicowej, gdyż podobne objawy chorobowe mogą występować również w uszkodzeniach wątroby, wynikających z innych przyczyn.
Najlepsze wyniki zabiegu obserwuje się u niemowląt operowanych przed ukończeniem 2. miesiąca życia. Dlatego też dziecko będzie poddane licznym testom laboratoryjnym krwi oraz moczu ukierunkowanym na szybkie wykluczenie innych przyczyn uszkodzenia wątroby, takich jak: zakażenia wirusowe, bakteryjne czy też wrodzone choroby metaboliczne. Stosowane badania radiologiczne to najczęściej ultrasonografia (USG) jamy brzusznej z oceną wątroby, dróg żółciowych oraz pęcherzyka żółciowego. Istotnym badaniem jest również scyntygrafia (badanie z użyciem radioizotopu), pozwalająca prześledzić pasaż żółci z wątroby do jelit, ale także czynność wątroby.
W przypadkach wątpliwych wykonuje się biopsję wątroby, która polega na przezskórnym pobraniu fragmentu wątroby specjalną igłą. Pozwala to lekarzom na ocenę mikroskopową tkanki i jest jednocześnie najczulszą metodą diagnostyczną.
Badania trwają zazwyczaj ok. 1—2 tygodnie. W tym czasie musi zapaść decyzja o zabiegu operacyjnym, który jest podstawową metodą leczenia niedrożności dróg żółciowych. Jego pierwszym etapem jest potwierdzenie wstępnego rozpoznania, ocena stopnia uszkodzenia wątroby oraz określenie typu anatomicznego choroby (rozległość uszkodzenia dróg żółciowych). Są to niezwykle istotne informacje dla dalszego postępowania i mogą być potwierdzone wyłącznie podczas operacji.
Jakie są sposoby leczenia niedrożności dróg żółciowych?
Zabieg operacyjny
Niedrożność dróg żółciowych jest chorobą, w której zasadnicze znaczenie ma leczenie chirurgiczne. Do połowy ubiegłego wieku nie było skutecznych metod terapeutycznych. Postępujący proces chorobowy szybko prowadził do marskości wątroby i zgonu. Dzieci nie przeżywały zazwyczaj dłużej niż ok. 1 roku.
Co odmieniło losy małych pacjentów? Po pierwsze, w latach 60. japoński chirurg Morio Kasai wprowadził zabieg operacyjny mający na celu przywrócenie odpływu żółci z wątroby do jelit. Polega on na całkowitym usunięciu zwłókniałych zewnątrzwątrobowych dróg żółciowych oraz wszyciu w powierzchnię wątroby jelitowej pętli, tworzącej rolę łącznika umożliwiającego odpływ żółci z wątroby (pełna nazwa: zespolenie wątrobowo-wrotno-jelitowe, czyli zabieg Kasai).
Ryzyko powikłań podczas operacji jest niewielkie, jeśli chirurg ma odpowiednie doświadczenie w tego typu operacjach. Najczęściej może dochodzić do krwawienia bądź przecieku żółci w miejscu zespolenia pętli jelitowej z powierzchnią wątroby. Szczegóły zabiegu oraz możliwe powikłania zawsze są omawiane z rodzicami podczas podpisywania zgody na operację.
Kolejnym punktem przełomowym było wprowadzenie transplantacji wątroby jako rutynowego postępowania u dzieci z marskością. Niestety, niedrożność dróg żółciowych stanowi najczęstsze wskazanie do przeszczepienia wątroby. U mniejszych dzieci możliwe jest przeszczepienie wątroby od żywego, spokrewnionego dawcy. W Polsce takie zabiegi wykonywane są w CZD (Instytut „Pomnik-Centrum Zdrowia Dziecka”).
![]() Poradnik: Przeszczep wątroby bez tajemnic
Poradnik: Przeszczep wątroby bez tajemnic
Postępowanie po operacji
Bezpośrednie postępowanie pooperacyjne obejmuje nawadnianie dożylne, antybiotykoterapię i leczenie przeciwbólowe. Zazwyczaj podawane są również steroidy, najpierw dożylnie, a następnie doustne. Leki te mają silne właściwości przeciwzapalne i potencjalnie mogą powstrzymać postępujące uszkodzenie wątroby. Po wprowadzeniu żywienia doustnego, czyli w 6—8 dobie po operacji, dołączany jest kwas ursodezoksycholowy (UDCA) mający właściwości żółciopędne oraz ochronne dla komórek wątrobowych.
Po wypisaniu do domu konieczna jest kontynuacja przyjmowania leków doustnych. W pierwszych miesiącach istotne jest stosowanie antybiotyków. Zapobiegają one zapaleniom dróg żółciowych, które są najczęstszym powikłaniem w pierwszych miesiącach po operacji. Dzieje się tak z powodu zmienionych warunków anatomicznych po usunięciu pozostałości dróg żółciowych i większego narażenia na przedostanie się bakterii jelitowych do wątroby.
O czasie trwania antybiotykoterapii profilaktycznej zawsze decyduje lekarz na podstawie przebiegu klinicznego choroby. Niezwykle istotnym problemem jest zapobieganie niedoborom żywieniowym. Dzieci z chorobami wątroby są szczególnie narażone na to powikłanie, ze względu na zaburzenie funkcji metabolicznej oraz wydzielniczej wątroby (żółć).
Jeśli jest to tylko możliwe, podstawowe żywienie powinno być oparte przynajmniej częściowo na karmieniu piersią. Niestety, u większości dzieci z niedrożnością dróg żółciowych samo karmienie piersią rzadko gwarantuje zadowalający przybór masy ciała. Uzupełnieniem są mleka modyfikowane zawierające specjalne tłuszcze, łatwiej trawione przez dzieci z chorobami wątroby. Dodatkową podaż kalorii można uzyskać dzięki dodawaniu do posiłków specjalnych „wzmacniaczy” w formie proszku. Suplementacji wymagają również witaminy. W niektórych przypadkach istnieje konieczność prowadzenia żywienia dojelitowego przez sondę, a czasami nawet żywienia pozajelitowego.
Należy pamiętać, że stan odżywienia ma niezwykle istotny wpływ na rokowanie oraz jakość życia dzieci - odpowiednia dieta oraz uzupełnianie niedoborów witaminowych mają zatem znaczenie kluczowe.
Innym częstym powikłaniem, szczególnie u dzieci z umiarkowanym uszkodzeniem wątroby, żyjących ponad rok bez konieczności wykonania przeszczepu, jest rozwój nadciśnienia wrotnego. Polega ono na podwyższonym ciśnieniu w żyle wrotnej spowodowanym przez upośledzony przepływ krwi przez chorą wątrobę. Krew ze śledziony, żołądka i jelit szuka nowych dróg przepływu, aby dostać się do serca. Dochodzi do powiększenia śledziony oraz poszerzenia naczyń żylnych (żylaki) w przewodzie pokarmowym. Objawem jest krwawienie z nosa oraz łatwe tworzenie się siniaków. Szczególnie niebezpieczne są żylaki przełyku i żołądka, gdyż to właśnie z tych naczyń najczęściej dochodzi do krwawienia, które może mieć dramatyczny przebieg i jest stanem zagrażającym życiu dziecka, a więc wymagającym natychmiastowej hospitalizacji. Podstawą leczenia żylaków przełyku są metody endoskopowe, a w ostateczności – chirurgiczne. W przypadkach szybko postępujących, z nawracającymi krwawieniami, konieczny może być przeszczep wątroby.
Czy możliwe jest całkowite wyleczenie dziecka?
U około 40—50% dzieci, w szczególności wcześnie operowanych, najlepiej przed 50. dniem życia, udaje się przywrócić odpływ żółci. Niestety większość dzieci nawet po udanym zabiegu ma różnie postępujące uszkodzenie wątroby, prowadzące do konieczności jej przeszczepienia, ale część z pacjentów wymaga transplantacji dopiero po osiągnięciu dojrzałości. Dotychczas nie są znane mechanizmy decydujące o postępie choroby w tych przypadkach. U około 10% dzieci choroba nie postępuje i można liczyć na uniknięcie przeszczepienia wątroby.
Warunkiem dobrego rokowania jest uzyskanie pooperacyjnego odpływu żółci, czego najlepszym wykładnikiem jest prawidłowe zabarwienie stolców oraz obniżenie stężenia bilirubiny w surowicy w ciągu 2—6 miesięcy po zabiegu.
W momencie operacji chirurg nie może ocenić, czy pooperacyjny odpływ żółci będzie zadowalający. Zazwyczaj pierwsze stolce po operacji są ciemne i dopiero po czasie stają się jaśniejsze. Jeśli żółć odpływa do jelit, ich kolor może się zmieniać na żółty, zielony i w końcu brązowy. Towarzyszy temu również coraz jaśniejszy kolor moczu. Charakter zmian stolców i czas, jaki potrzebny jest do pełnej normalizacji jest różny u każdego dziecka. Podobnie jest z wynikami badań laboratoryjnych odzwierciedlających czynność wątroby. Ponieważ zdarza się dość często, że odpływ żółci nie jest równomierny ze wszystkich części wątroby, można zaobserwować utrzymujące się nieprawidłowe wskaźniki czynności wątroby, nawet po pełnej normalizacji stężenia bilirubiny.
Co trzeba zrobić po zakończeniu leczenia?
U wszystkich dzieci z niedrożnością dróg żółciowych konieczne są regularne kontrole lekarskie po wypisaniu ze szpitala. W przypadku pogarszania się czynności wątroby, a w szczególności powikłań zagrażających życiu, zawsze należy rozważyć możliwość transplantacji. U niewielkiej grupy pacjentów, u których uzyskano pełne ustąpienie objawów i normalizację badań laboratoryjnych, można oczekiwać pomyślnego przebiegu choroby bez istotnych powikłań. U dzieci bez żółtaczki po zabiegu, u których jednak utrzymują się stale nieprawidłowe wyniki laboratoryjne czynności wątroby, mogą rozwinąć się wcześniej wspomniane powikłania, charakterystyczne dla przewlekłej niewydolności wątroby, takie jak nadciśnienie wrotne z żylakami przełyku, niedożywienie czy niedobory witaminowe.
Co robić, aby uniknąć zachorowania?
Ponieważ przyczyna choroby nie jest znana, zapobieganie wystąpieniu niedrożności dróg żółciowych nie jest właściwie możliwe. Najważniejsze, by w przypadku pojawienia się charakterystycznych objawów, szybko poddać dziecko hospitalizacji oraz zabiegowi operacyjnemu. O wyniku leczenia w dużej mierze decyduje doświadczenie ośrodka wykonującego zabieg Kasai.