Istotą POChP jest nieodwracalne zwężenie oskrzeli, które upośledza przepływ powietrza przez oskrzela, czyli powoduje ich obturację. Dlatego definicja choroby mówi o „niecałkowicie odwracalnym upośledzeniu przepływu powietrza przed drogi oddechowe”. Utrudnienie przepływu powietrza przez oskrzela jest jedną z przyczyn duszności.
Przyczyną POChP jest uszkodzenie płuc przez szkodliwe substancje znajdujące się we wdychanym powietrzu (najczęściej jest to dym tytoniowy). Powodują one powstawanie w oskrzelach, oraz otaczającym je miąższu płuc, przewlekłego stanu zapalnego.
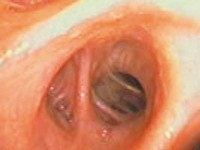
W błonie śluzowej oskrzeli zwiększa się liczba komórek zapalnych – makrofagów, limfocytów i neutrofili. Wydzielane przez nie substancje powodują utrzymywanie się procesu zapalnego, powodującego nieodwracalne zmiany w ścianie oskrzeli i miąższu płuc. W dużych oskrzelach zwiększa się liczba komórek wydzielających śluz i przerastają gruczoły produkujące śluz (zob. ryc.). Zwiększona ilość śluzu w oskrzelach ułatwia ich zakażenia i jest przyczyną kaszlu z towarzyszącym odkrztuszaniem plwociny - jednego z typowych objawów POChP. Ściany małych oskrzeli i oskrzelików stają się grubsze, ich światło ulega zwężeniu i zwiększa się ilość tkanki łącznej na ich zewnętrznej stronie. Prowadzi to do nieodwracalnego zwężenia oskrzeli, utrudniającego oddychanie i powodującego duszność.

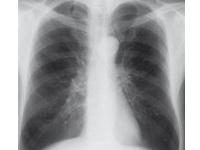
Duszność jest początkowo bardziej nasilona podczas wysiłku, gdy zapotrzebowanie na tlen jest większe. W miąższu płuc pojawiają się cechy rozedmy, czyli zniszczenia tkanki płucnej (oskrzelików oddechowych, a niekiedy także pęcherzyków płucnych i woreczków pęcherzykowych). Obrazowo mówiąc, w miąższu płuc powstają drobne „dziurki”, czyli małe pęcherzyki rozedmy. Zmniejsza się ilość prawidłowego miąższu płuc, co nasila duszność. Dodatkowo zniszczenie miąższu płuc sprawia, że drobne oskrzela tracą „rusztowanie” ułatwiające utrzymanie ich drożności, dlatego łatwiej zapadają się w czasie wydechu. Niestety, nie opracowano dotychczas żadnych metod rekonstrukcji nieodwracalnie uszkodzonych płuc. Dlatego tak ważne jest unikanie najważniejszego czynnika niszczącego płuca, czyli dymu tytoniowego.
W zaawansowanych stadiach choroby zwężenie oskrzeli i zniszczenie miąższu płuc jest tak duże, że rozwija się niewydolność oddechowa, czyli stan, w którym płuca nie są w stanie spełniać prawidłowo swojej roli jako narządu wymiany gazowej. Zmienia się zawartość gazów oddechowych we krwi. W początkowym okresie zmniejsza się stężenie tlenu. Mniejsza wydolność płuc jest początkowo kompensowana przez zwiększony wysiłek oddechowy. W zaawansowanym stadium choroby, a zwłaszcza podczas jej zaostrzeń, układ oddechowy nie jest w stanie zapewnić właściwej wentylacji wystarczającej do usunięcia z płuc dwutlenku węgla i stężenie tego gazu we krwi zaczyna narastać. Jest to szczególnie niebezpieczne podczas zaostrzeń POChP, kiedy zwiększające się szybko stężenie dwutlenku węgla we krwi może być groźne dla życia. Znacznie podwyższone ciśnienie parcjalne dwutlenku węgla we krwi powoduje uczucie zmęczenia i senność, a w końcu prowadzi do utraty przytomności. Jeżeli konwencjonalne leczenie zaostrzenia choroby jest niewystarczające, często konieczne staje się mechaniczne wspomaganie wentylacji – nieinwazyjne (tzw. BiPAP) albo inwazyjne, wiążące się z koniecznością intubacji (wprowadzenia rurki do tchawicy).
Hiperinflacja płuc
Zwężenie oskrzeli i zmiany w miąższu płuc u chorych są przyczyną zjawiska określanego mianem hiperinflacji płuc. Polega ono na nadmiernym rozdęciu tkanki płucnej. Ponieważ zmiany ciśnień w klatce piersiowej w czasie oddychania sprawiają, że choremu łatwiej wykonać wdech niż wydech, do pewnego momentu więcej powietrza wdychamy niż jesteśmy w stanie wydmuchać z płuc podczas wydechu – powoduje to rozdęcie płuc. Oczywiście zjawisko to narasta tylko do określonego poziomu, ale ma istotne konsekwencje dla organizmu. Aby prawidłowo oddychać mimo zwiększonej pojemności płuc, układ oddechowy jest zmuszony do większego wysiłku, który odczuwamy jako duszność. Zwiększony wysiłek oddechowy zwiększa zużycie tlenu przez mięśnie oddechowe i nasila niedotlenienie organizmu. Hiperinflacja płuc nasila się w czasie wysiłku.
Jednym z mechanizmów odpowiadających za skuteczność leków rozkurczających oskrzela u chorych na POChP jest zmniejszenie zjawiska rozdęcia płuc. Być może lekarz zlecał Ci kiedyś wykonanie tzw. badania pletyzmograficznego (zobacz: Pletyzmografia). Pozwala ono na ocenę ilości powietrza pozostałej w płucach po wykonaniu najgłębszego wydechu, czyli tej części pojemności płuc, której nie można usunąć (jest to tzw. objętość zalegająca, określana często skrótem angielskiej nazwy – RV). U chorych z cechami rozdęcia płuc jest ona znacznie zwiększona (w stosunku do wartości należnej, czyli oczekiwanej dla danego chorego [na wyniku spirometrii ta wartość jest często podawana jako RV%]). Znacznie zwiększony jest również stosunek objętości zalegającej do całkowitej pojemności płuc (TLC), czyli RV/TLC, stanowiący najlepszy wskaźnik oceny stopnia rozdęcia płuc.