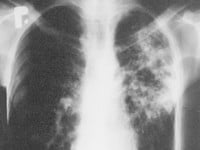
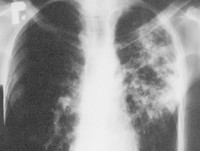
„Plucie krwią” nie jest wczesnym objawem choroby. Wczesnym objawem jest kaszel. W początkowym okresie chory nie musi zwracać uwagi otoczenia swoim złym, chorobliwym wyglądem, ale może już kasłać.
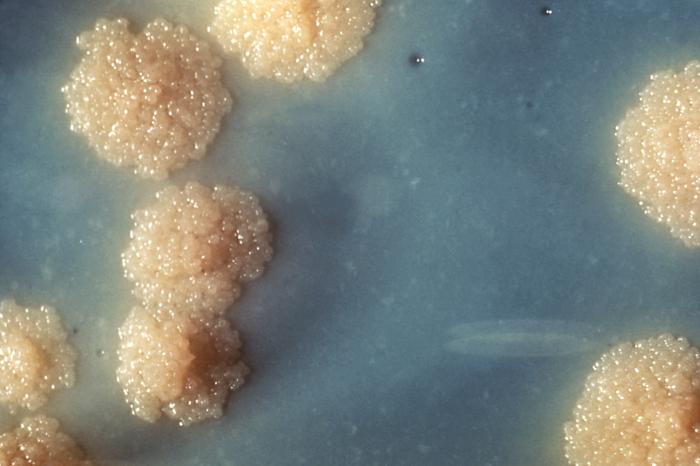
Kolonie prątka gruźlicy Mycobacterium tuberculosis, Public Health Image Library
To jedna z najważniejszych dat w historii medycyny – 24. marca 1882 r.. Tego dnia niemiecki lekarz, Robert Koch, przedstawił swoje odkrycie: Mycobacterium tuberculosis – bakterię, która wywołuje gruźlicę. Na cześć bakteriologa została nazwana prątkiem Kocha, a na pamiątkę jego odkrycia 24 marca ustanowiono Światowym Dniem Gruźlicy (World Tuberculosis Day, World TB Day).
Gruźlica znana była od zawsze. Przez większość czasu nie wiedziano, co ją wywołuje, jak jej zapobiegać ani czym leczyć. Dzięki zaawansowanym metodom badawczym są dowody, że ludzie chorowali i umierali na gruźlicę w okresie neolitu. Najstarsze szczątki ze śladami zaawansowanej gruźlicy pochodzą z około 8000 roku p.n.e. Naukowcy potwierdzają jej obecność w starożytnych czasach od Egiptu przez Indie, Chiny po Peru. Hipokrates określił ją jako phthisis, stąd dawna nazwa nauki o gruźlicy: ftyzjatria. Phthisis to suchoty, stan chorobowy połączony z postępującym wychudzeniem. Mówiono także o suchotach „galopujących”. Termin gruźlica pochodzi od gruzełka gruźliczego, tuberculum (w wyniku spolszczenia tego słowa powstała tuberkuloza). Zmianę odkrył w płucach zmarłych na suchoty i nadał jej nazwę holenderski anatom, Franciscus Sylvius, w 1650 r.
Koch oprócz wyizolowania bakterii Mycobacterium tuberculosis próbował znaleźć lekarstwo na gruźlicę, ale udało się to dopiero na początku lat 40. XX wieku w laboratorium Selmana Waksmana na Uniwersytecie Rutgersa, w amerykańskim stanie New Jersey, gdzie odkryto streptomycynę. W ciągu kolejnych 20 lat pojawiły się kolejne leki, w tym używane do dziś izoniazd i ryfampicyna.
Wcześniej – już w 1921 r. – udało się opracować szczepionkę, czego dokonali po kilkunastu latach badań francuscy bakteriolodzy, Albert Calmette i Camille Guérin.
Oprócz profilaktyki i leków do ograniczenia liczby zachorowań na gruźlicę przyczyniło się podniesienie standardu życia: lepsze odżywianie, higiena, warunki mieszkaniowe.
W 1939 roku w Polsce była największa śmiertelność z powodu gruźlicy w Europie: 1,88 na 1000 mieszkańców. Tuż za nami znajdowała się Finlandia (1,85). Na samym dole tabeli były Dania (0,46) i Holandia (0,45). II wojna światowa pogorszyła jeszcze sytuację. W 1950 r. zgony z powodu gruźlicy stanowiły 10% ogólnej liczby zmarłych w Polsce. W 1957 r. było 429 011 zarejestrowanych przypadków choroby. W 1965 ta liczba zmniejszyła się do 309 709. W 1979 r. wynosiła 57 796. W 2017 r., według Krajowego Rejestru Zachorowań na Gruźlicę, zarejestrowano 5787 przypadków.
Obowiązkowe szczepienie przeciwko gruźlicy wprowadzono w Polsce w 1955 r. Obejmowało ono noworodki, dzieci i młodzież do lat 18, a także osoby pełnoletnie, które wybierały się na studia, do zakładów szkolenia lub doskonalenia zawodowego oraz zgłaszające się do pracy w zakładach przeciwgruźliczych. Dzieci do ukończenia 18. roku życia wielokrotnie poddawano próbom tuberkulinowym. Od 2006 r. obowiązkowo szczepi się noworodki jedną dawką i nie wykonuje testów tuberkulinowych. W tym roku wprowadzono zasadę szczepienia noworodków obowiązkowo przed wypisaniem ze szpitala, ale niekoniecznie w pierwszej dobie życia.
Prątki gruźlicy bez dostępu światła potrafią przetrwać wiele lat. Giną pod wpływem promieni słonecznych. Wystarczy 10 sekund w temperaturze 75 stopni, żeby je unieszkodliwić.
W organizmie człowieka prątki gruźlicy mogą spędzić, nie wywołując choroby, nawet całe jego życie. Do zakażenia dochodzi zwykle drogą wziewną.
Piśmiennictwo:
https://www.who.int/tb/publications/global_report/gtbr2017_main_text.pdfhttps://apps.who.int/iris/bitstream/handle/10665/260306/WER9308.pdf;jsessionid=F95DC62FE1945DFC467170CA63ACF84C?sequence=1
https://www.mp.pl/pacjent/pulmonologia/choroby/68756,gruzlica
https://www.pum.edu.pl/__data/assets/file/0004/70627/59-02_157-161.pdf
http://www.igichp.edu.pl/subpag/conalezy.html
http://szczepienia.pzh.gov.pl/szczepionki/gruzlica/
http://old.gbl.waw.pl/gbl/oddzialy/gbl_ciechanow3.pdf
Ewa Stanek-Misiąg: Gruźlica jest chorobą, która towarzyszy człowiekowi od zawsze i chociaż mamy leki, szczepionkę to nie możemy się jej ze świata pozbyć. W czym upatruje Pani największy problem z poskromieniem gruźlicy? Jakie jest obecnie największe wyzwanie w walce z tą chorobą?

Prof. Maria Korzeniewska-Koseła, fot. arch. własne
Prof. Maria Korzeniewska-Koseła: Zgodnie z założeniami End TB Strategy, strategii Światowej Organizacji Zdrowia (World Health Organization – WHO), w 2030 r. zapadalność na gruźlicę na świecie powinna być o 80% mniejsza w porównaniu z rokiem 2015, a liczba zgonów mniejsza o 90%. Opracowano pakiet działań, które mają doprowadzić do założonych celów. Przeszkody w walce z gruźlicą są różne, zależą od regionu świata. W większości krajów uprzemysłowionych zapadalność na gruźlicę jest mniejsza niż 10 zachorowań na 100 tys. osób, ale są państwa, jak Mozambik, Filipiny, Republika Południowej Afryki, gdzie przekracza 500 przypadków na 100 tys. W krajach, które w przeszłości należały do ZSRR, duży odsetek chorych ma gruźlicę z opornością prątków na ryfampicynę, najsilniejszy lek przeciwprątkowy. W części przypadków łączy się ona z opornością na drugi ważny lek, izoniazyd. Mówimy wtedy o gruźlicy wielolekoopornej, MDR-TB (Multidrug-Resistant Tuberculosis). Prowadzą do niej przede wszystkim błędy leczenia. Natomiast największe liczby chorych na ten typ gruźlicy stwierdza się w krajach o dużej populacji, w których jednocześnie MDR-TB jest rozpowszechniona: w Chinach, Indiach, Rosji. Mieszka tam niemal połowa z 558 tys. wszystkich na świecie chorych na gruźlicę wielolekooporną. W terapii gruźlicy wywołanej przez prątki oporne na najskuteczniejsze leki stosuje się – z konieczności – leki bardziej toksyczne i o słabszym działaniu. Leczenie takie jest długotrwałe, kosztowne i niewystarczająco skuteczne. W części krajów, dotyczy to głównie Afryki, przeszkodą w walce z gruźlicą jest rozpowszechnienie zakażenia HIV, które jest najsilniejszym czynnikiem ryzyka rozwoju gruźlicy. Według szacunków WHO nawet 1/3 chorych na gruźlicę pozostaje bez leczenia. Przedstawione problemy dotyczą głównie krajów uboższych, niemniej wskutek migracji ludności stają się kłopotem także krajów zamożnych.
Obowiązkowe szczepienia dzieci przeciwko gruźlicy wprowadzono w Polsce w 1955 r. Obecnie każdy noworodek – o ile nie ma przeciwwskazań – jest szczepiony po przyjściu na świat. Szczepionka obniża częstość ciężkich postaci choroby. Działa do 20 lat. Dlaczego nie opracowano takiej, która by nas uwolniła od gruźlicy? Dlaczego szczepi się tylko dzieci?
Szczepienie BCG (Bacillus Calmette-Guérin, od nazwisk twórców) ma największą skuteczność u dzieci, szczególnie w ochronie przed ostrymi krwiopochodnymi postaciami gruźlicy, jak prosówka i gruźlicze zapalenie opon mózgowo-rdzeniowych. BCG zmniejsza u dzieci także ryzyko zachorowania na gruźlicę płuc. Jak wykazały badania prowadzone w ciągu ostatnich lat, na przykład w Norwegii, działanie szczepionki utrzymuje się przez wiele lat i chroni przed gruźlicą płuc także osoby dorosłe, choć w stopniu znacznie mniejszym niż dzieci. Zgodnie z opinią Światowej Organizacji Zdrowia korzyść ze szczepienia BCG mogą mieć także osoby dorosłe nieszczepione w przeszłości, z ujemnym wynikiem próby tuberkulinowej lub testu IGRA, czyli niezakażone prątkiem gruźlicy, jeżeli zaszczepią się przed wyjazdem do kraju o dużej zapadalności na gruźlicę. Postępowanie takie może też dotyczyć migrantów z krajów o złej sytuacji epidemiologicznej gruźlicy, jeśli wracają do kraju pochodzenia. Wciąż trwają prace nad szczepionką, która byłaby skuteczniejsza niż BCG, równie bezpieczna i zapewniała dobrą ochronę przed gruźlicą w wieku dorosłym.
Mamy – jak mi się wydaje – utrwalony obraz chorego na gruźlicę, jako osoby, która pluje krwią, ale to jest zaledwie część prawdy o tej chorobie. Można wcale nie wyglądać na chorego, a chorować i – co najgorsze – zarażać. Jak temu – zarażaniu innych, zarażaniu się – zapobiegać?
Chorzy na gruźlicę płuc, czyli na tę postać gruźlicy, która jest przyczyną transmisji zakażenia w społeczności, mają zwykle w okresie swojej zakaźności objawy choroby. „Plucie krwią” nie jest wczesnym objawem choroby. Wczesnym objawem jest kaszel. W początkowym okresie chory nie musi zwracać uwagi otoczenia swoim złym, chorobliwym wyglądem, ale może już kasłać. Ważne jest zatem, żeby lekarze brali pod uwagę gruźlicę w diagnostyce różnicowej u pacjentów, którzy zgłaszają się do nich z powodu kaszlu. Szybkie wykrywanie chorych prątkujących chroni ich otoczenie przed zakażeniem.
Czy można chorować na gruźlicę więcej niż raz?
Tak. Może dojść do wznowy choroby lub do nowego zachorowania wywołanego przez inne szczepy prątków gruźlicy po nowym zakażeniu. Za wznową choroby kryć się może nieprzestrzeganie przez chorego zaleceń lekarskich. Na rozwój choroby w wyniku nowego zakażenia narażone są szczególnie osoby z zaburzeniami odporności.
Gruźlica dotyczy głównie płuc, ale nie zawsze. Od czego to zależy?
Gruźlica może przyjąć, w wyniku rozsiewu z płuc, formę rozsianą lub powodować zajęcie innego narządu niż płuca. Najczęściej są to: opłucna, obwodowe węzły chłonne, kości i stawy. Gruźlica pozapłucna może występować łącznie z gruźlicą płuc. Narażone na pozapłucne postaci choroby są często dzieci, zwłaszcza te z wyraźnymi zaburzeniami odporności. U osób zakażonych HIV ryzyko gruźlicy pozapłucnej wzrasta wraz z pogłębianiem się immunosupresji. U osób z dużymi zaburzeniami odporności, gruźlica pozapłucna przyjmuje postać rozsianą, wielonarządową.
Dane polskie z 2016 r. mówią o 6444 zachorowaniach. To o 2170 mniej niż w 2007 r. Co się stało między rokiem 2007 a 2016, że tak zmniejszyła się liczba zachorowań? Czy to się da wyjaśnić?
To zasługa dobrze funkcjonującego systemu ochrony zdrowia. Co przez to rozumiem: badania bakteriologiczne przeprowadza się w wysokiej jakości laboratoriach, przypadki zachorowań na gruźlicę leczy się prawidłowo i skutecznie, izoluje się chorych prątkujących, wprowadza działania profilaktyczne, jak szczepienia BCG i leczenie utajonego zakażenia prątkiem gruźlicy.
Na gruźlicę choruje w Polsce dwa razy więcej mężczyzn niż kobiet. I jest duża różnica „regionalna”: Wielkopolska i Podlasie chorują zdecydowanie mniej, do 10 zachorowań na 100 tys. niż Mazowieckie i Świętokrzyskie, gdzie zachorowań jest ponad 20 na 100 tys. Jak to skomentować?
Globalnie mężczyźni są w przewadze wśród chorych na gruźlicę. Według szacunków WHO w 2017 r. na gruźlicę zachorowało 10 mln osób: 5,8 mln mężczyzn, 3,2 mln kobiet i 1 mln dzieci.
W Polsce także obserwuje się dominację mężczyzn wśród chorych na gruźlicę, szczególnie w grupie wiekowej 45–64 lata. Trudno jest jednoznacznie wyjaśnić przyczynę. Być może jakiś wpływ mają czynniki ryzyka, częstsze u mężczyzn. Mam na myśli na przykład palenie papierosów, spożywanie alkoholu. Mężczyźni częściej niż kobiety pracowali w zgrupowaniach. Różnice między regionami Polski występują od dawna, mogą być w części tłumaczone zaszłościami historycznymi.
Rok temu ówczesny rzecznik praw dziecka, Marek Michalak, zwracał uwagę na problem odmów zaszczepienia dzieci przez rodziców. Jego niepokój budziło między innymi to, że w Polsce mieszka coraz więcej Ukraińców, a Ukraina nie ma opanowanej sytuacji z gruźlicą, występuje tam stosunkowo dużo przypadków gruźlicy wielolekoopornej. „Czy to nie naraża nas na wzrost zachorowań w Polsce?” – pytał rzecznik. To uzasadnione obawy? Czy mamy się w XXI w. nadal gruźlicy bać?
Dotychczas nie stwierdzono, by zamieszkiwanie w Polsce dużej grupy Ukraińców wpłynęło na zwiększenie liczby zachorowań na gruźlicę w naszym kraju. Zapadalność na gruźlicę w 2017 r. – 15,1 na 100 tys. osób – była mniejsza niż latach poprzednich. Nie odnotowano zwiększenia liczby zachorowań u dzieci. Liczba dzieci chorych na gruźlicę w Polsce – 68 – była mniejsza niż w ciągu ostatnich pięciu lat. Zapadalność u młodzieży była mniejsza niż kiedykolwiek wcześniej. Wśród 5787 chorych na gruźlicę zarejestrowanych w naszym kraju było 108 cudzoziemców, w tym 31 obywateli Ukrainy. MDR-TB wykryto u 44 chorych, w tej grupie było 12 cudzoziemców. Sytuacja epidemiologiczna gruźlicy jest u nas monitorowana w sposób ciągły przez organy odpowiadające za zdrowie publiczne. Chcę jednak stanowczo podkreślić, że niewykonanie szczepienia BCG naraża małe dzieci, w przypadku zakażenia, na groźne postaci gruźlicy. To powinno skłonić rodziców odmawiających szczepienia swoich dzieci do rozwagi.
A czy mamy nadal bać się gruźlicy? Póki gruźlica nie została wykorzeniona, póty nam zagraża. Powinniśmy wiedzieć, że jej objawem może być przewlekający się kaszel. Z takim kaszlem trzeba koniecznie iść do lekarza.
Prof. Maria Korzeniewska-Koseła pracuje w Instytucie Gruźlicy i Chorób Płuc, gdzie kieruje Zakładem Epidemiologii i Organizacji Walki z Gruźlicą.