W dobie romantyzmu gruźlicę otaczała pewnego rodzaju mistyczna aura. Panował pogląd, że jest to choroba w pewien sposób „szlachetna”, a perspektywa rychłej śmierci na suchoty pobudza artystyczny geniusz. Charlotte Brontë pisała o suchotach, że jest to „pochlebiająca choroba”, a Byron wprost mawiał, że pragnąłby na nie umrzeć. Przez cały XIX wiek gruźlica zabiła około 1/4 populacji Europy, a około 80% z tych, u których rozwinęła się choroba, zmarło z jej powodu.

Alegoria gruźlicy na obrazie z początku XX w. Fot. CC BY 4.0, via Wikimedia Commons
- W starożytnych Indiach gruźlica uważana była za chorobę niższych kast
- Soranus z Efezu twierdził, że właściwe postawienie diagnozy powinno opierać się na analizie plwociny
- U progu renesansu i baroku gruźlica nie wzbudzała takiego popłochu jak dżuma czy ospa prawdziwa
- Do leczenia skrofułów wykorzystywano chustki zamoczone w krwi obalonego i ściętego w 1649 r. Karola I Stuarta
- Początki poznawania etiologii gruźlicy datuje się dopiero na wczesny okres XIX w.
- W 1905 r. Kapituła Nagrody Nobla przyznała Robertowi Kochowi nagrodę za całokształt prac badawczych nad gruźlicą
- Gruźlica pozostawała długo chorobą warstw najuboższych, a zamożni pacjenci mogli pozwolić sobie na kuracje w sanatoriach
- W połowie lat 40. XX w., dzięki stosowaniu równocześnie szczepionki przeciwgruźliczej oraz streptomycyny, można było wreszcie uznać gruźlicę za chorobę wyleczalną
- Każdego roku na gruźlicę choruje prawie 10 mln osób, z czego umiera nawet co trzecia
Część badaczy uważa, że wywołujące gruźlicę prątki z rodzaju Mycobacterium powstały już w okresie jury, a więc liczyłyby sobie ok. 150 mln lat. Według różnych teorii w epoce górnego lub późnego paleolitu nastąpiło przełamanie bariery zwierzę-człowiek przez prątki M. bovis i powstanie nowego typu prątków – M. tuberculosis. Gdy ludy zamieszkujące basen Morza Śródziemnego stopniowo porzucały koczowniczy tryb życia na rzecz osiadłego, zakładały większe osady i hodowały zwierzęta, gruźlica zyskała doskonałe warunku do rozwoju i ekspansji.
„Gorączka z bratem – suchotami i siostrą – kaszlem”
Wiele źródeł wskazuje na to, że w dobie antyku gruźlica była częstą przyczyną chorób i śmierci – zarówno wśród warstw najuboższych, jak i wśród rodów panujących. Ślady tej choroby noszą mumie datowane na lata 3000–2400 p.n.e., na przykład kapłana Nesperehâna, którego grobowiec odkryto w 1881 roku. Cierpiał on z powodu gruźlicy kręgosłupa z charakterystycznymi ropniami. Prawdopodobnie na gruźlicę zmarli faraon Echnaton (XIV wiek p.n.e.) oraz jego żona Nefertiti. Starożytni Egipcjanie nie tylko znali tę chorobę, ale także próbowali ją leczyć. W Papirusie Ebersa – traktacie medycznym datowanym na ok. 1550 rok p.n.e., opisano gruźlicę płuc i węzłów chłonnych. Leczenie obejmowało chirurgiczne nakłuwanie cyst i okłady z mieszanki gumy arabskiej, grochu, owoców, krwi zwierzęcej i owadziej, miodu oraz soli.

Echnaton i Nefertiti na płaskorzeźbie. Fot. Entuzjasta neoklasycyzmu, CC BY-SA 4.0, via Wikimedia Commons
W starożytnych Indiach gruźlicę znano jako yakshma. Była ona uważana za chorobę niższych kast, a bramińska modlitwa głosiła: „Gorączko, wraz z twym bratem, suchotami i twą siostrą, kaszlem, idź do niższych warstw”. Do przyczyn zachorowania zaliczano przemęczenie, smutek, post oraz ciążę. Co ciekawe, spisany w sanskrycie ok. 1300 roku p.n.e. traktat dotyczących praw i obyczajów Manava Dharmasastra ostrzegał przed wejściem poprzez małżeństwo do rodziny, w której panuje gruźlica. Żyjący w VI wieku p.n.e. chirurg Sushruta opisał gruźlicę, uznając ją za nieuleczalną. Aby ulżyć choremu, zalecał podawanie mu kobiecego mleka, różnego rodzaju mięs, alkoholu oraz wypoczynek. Zgodnie z zasadami medycyny ajurwedyjskiej pomocny miał być wyjazd w góry, do bardziej sprzyjającego klimatu.
Wzmianki na temat gruźlicy pochodzą również z Mezopotamii (VII wiek p.n.e.) oraz antycznej Grecji. Hipokrates (460 – ok. 370 rok p.n.e.) pisał, że była to choroba częsta w jego czasach i podawał zaskakująco współczesny opis stanu pacjentów z gruźlicą płuc. „Suchoty były najcięższą z chorób, które wtedy występowały i jedyną tak śmiertelną” – pisał w Epidemiach. Jak twierdził grecki lekarz, „typowym objawem choroby była przewlekła, paląca gorączka z dreszczami. Był to rodzaj gorączki występującej co półtora dnia, (przy czym) jednego dnia następował spadek temperatury, natomiast następnego dnia jej znaczny wzrost. Pot (występował) w każdym przypadku, ale nie na całym ciele, kończyny (były) bardzo zimne i z trudem się rozgrzewały. (…) Chorzy podczas częstego kaszlu odkrztuszali niewielkie ilości plwocin z surowymi resztkami. W przypadku, w którym choroba przejawiała się gwałtowniej, nie było niestrawionych resztek w plwocinie, tylko krew. (...) Choroba szybko wyniszczała organizm chorych, którzy mieli jadłowstręt i wodowstręt. Wielu chorych przed śmiercią majaczyło. Tak wyglądały przypadki suchot (gruźlicy)”. Chorobę tę Hipokrates określał mianem phthisis – „konsumpcja” lub „wyniszczenie” ze względu na utratę wagi chorych (stąd dawna angielska nazwa chorych „consumption”, jak i polskie określenie dyscypliny ftyzjatrii). Hipokrates przestrzegał również swoich uczniów przed przyjmowaniem pacjentów w końcowych stadiach choroby, ponieważ większość z nich nie miała szans na wyleczenie, a to mogło zaszkodzić reputacji młodego medyka.
Areteusz z Kapadocji, który praktykował w I wieku n.e. za panowania cesarzy Nerona i Wespazjana, jako pierwszy obszernie opisał wygląd chorego w dziele De causis et signis diuturnorum morborum: „Zachrypnięty głos, kark przygięty, miękki, nieelastyczny, szyja wydłużona, szczupłe palce ze zgrubiałymi stawami. Cała sylwetka koścista, ciało wyniszczone. Paznokcie u dłoni popękane, pod spodem pomarszczone i płaskie. Nos ostry, wydłużony, policzki zaróżowione, oczy zapadnięte i błyszczące, twarz opuchnięta, blada lub sina, na ustach grymas zbliżony do uśmiechu lub trupi wyraz twarzy”. W księdze De curatione diuturnorum morborum zalecał podróże w tereny górskie lub nad morze, zdrową dietę i picie mleka. Inny z ojców medycyny, Galen (129–216 rok n.e.), zalecał opium przeciwbólowo i nasennie, upuszczanie krwi oraz dietę złożoną z kleiku jęczmiennego, ryb i owoców.
W II wieku n.e. Soranus z Efezu podał następujący opis gruźlicy: „Istnieje utajona gorączka, która zwykle zaczyna się pod wieczór i ustępuje wraz z nadejściem nowego dnia; towarzyszy temu silny kaszel na początku i pod koniec nocy, z wydzielaniem plwociny. Plwocina jest początkowo jasnoczerwona, potem błotnista, potem niebieskawa lub zielonkawa, a na końcu biała i ropna, słodka lub słona. Głos jest albo ochrypły, albo wysoki, oddech ciężki, policzki zarumienione, a reszta ciała sinawa. Pacjent jest wychudzony. W niektórych przypadkach w klatce piersiowej słychać syczenie lub świszczący oddech; a w miarę rozwoju choroby pocenie występuje w górnych partiach aż do klatki piersiowej. Występuje utrata apetytu. Czasami pojawia się uczucie ciężkości w zniszczonym płucu i pacjent wypluwa jego włókno; czasami pojawia się przeszywający ból z powodu owrzodzenia w klatce piersiowej. Puls jest słaby i dudniący; opuszki zgrubiałe, a paznokcie kruszą się, stopy zaś puchną”.
Soranus uważał, że właściwe postawienie diagnozy powinno opierać się na analizie plwociny, którą nakazywał medykowi „umieścić nad rozżarzonymi węglami i czekać aż zacznie wydzielać zapach”. Jeśli był odrażający, świadczyło to o procesie gnicia postępującym w płucach. Medyk mógł również włożyć plwocinę do wody: „Zdrowa plwocina szybko rozpuści się, jednak ta, której fragmenty objęte są chorobą, pozostaną gęste i opadną na dno”. Przed nim również Celsus (53 rok p.n.e – ok. 7 rok n.e.) zalecał dokładne zbadanie wydzieliny wypluwanej przez pacjenta: „Chory taki kaszle często, wypluwa ropę, czasem trochę z krwią pomieszaną”.
Demony, fomy i kuracje u królów
W średniowieczu nie dokonał się większy postęp w diagnozowaniu ani leczeniu gruźlicy. Na tych obszarach Europy, gdzie wciąż praktykowano pogańskie wierzenia, zdarzało się, że gruźlicę przypisywano działaniom demonów. W dwunastowiecznym dokumencie opisującym działalność inkwizycji na terenie dzisiejszych Węgier podano, że poganie za przyczynę choroby uważali opętanie przez demona o wyglądzie psa, który wyjadał opętanemu płuca. Gdy chory kaszlał, demon wewnątrz niego szczekał.
Z kolei medycy muzułmańscy, jak Awicenna (X–XI wiek) i Rhazes (IX–X wiek), nadal utrzymywali, że choroba ta jest tyleż zaraźliwa, co niezwykle trudna (o ile w ogóle możliwa) do wyleczenia. Trzeba było kolejnych stuleci, aby pojawiły się nowe teorie, próbujące wyjaśnić przyczyny choroby. Żyjący na przełomie XIII i XIV wieku osobisty lekarz króla Aragonii Jakuba II, profesor i rektor uniwersytetu w Montpellier Arnold de Villanova wysunął hipotezę etiopatogenną powiązaną z teoriami Hipokratesa, zgodnie z którą zimny humor spływał z głowy do płuc. Dwa stulecia później włoski lekarz Girolamo Fracastoro (1478–1553) w dziele De contagione podał jako pierwszy hipotezę, że chorobę wywołuje zaraźliwy, niewidzialny „zarodek” lub „nasiono”. Przypuszczał, że może on przetrwać 2–3 lata na ubraniu zakażonej osoby i zwykle przenosi się albo przez kontakt bezpośredni, albo poprzez wydzieliny zakażonego, które nazywał „fomami”. Podawał, że możliwe jest zakażenie także na inne sposoby, choć nie był pewien, jak to się może odbywać.
 Portret Girolamo Fracastoro (prawdopodobnie) przypisywany Tycjanowi, ok. 1528 r. Fot. Public domain, via Wikimedia Commons
Portret Girolamo Fracastoro (prawdopodobnie) przypisywany Tycjanowi, ok. 1528 r. Fot. Public domain, via Wikimedia Commons
U progu renesansu i baroku gruźlica nie wzbudzała takiego popłochu jak dżuma czy ospa prawdziwa, które uchodziły za znacznie bardziej śmiertelne i zjadliwe. Być może z tego powodu panującym łatwiej było ją wykorzystywać do celów politycznych, czego przykładem było leczenie skrofułów, tj. gruźlicy węzłów chłonnych, za pomocą królewskiego dotyku. Obrzęd ten stanowił ważny element ceremoniału na dworach francuskim i angielskim aż do XVIII wieku. Według zapisków André du Laurensa, nadwornego lekarza Henryka IV (1553–1610), król przez okres swoich dwudziestoletnich rządów dotknął około 1500 chorych na mal du roi, z czego połowa cudownie ozdrowiała w ciągu kilku dni. William Shakespeare tak opisywał ową praktykę około 1606 roku w Makbecie (akt IV sc. 3):
Niemoc królewska. Król ten bogobojny
Wielką ma siłę, nieba dar szczęśliwy,
Której, od czasu jak przebywam w Anglii,
Nieraz już skutki cudowne widziałem.
Nie wiem, jak pan Bóg łaskę mu tę zsyła,
Lecz wiem, że leczy biedny lud cierpiący,
Spuchły, wrzodliwy, oczom straszny widok,
A rozpacz sztuki bezsilnej lekarzy.
Złoty na szyi zawiesza im medal
Z świętą modlitwą; a jak powiadają,
Swoim następcom w spadku moc zostawia.
Co bardziej zdesperowani uciekali się nawet do leczenia dotykiem władców, którzy nie cieszyli się miłością ludu (np. ściętej przez Henryka VIII królowej Anny Boleyn, matki uwielbianej przez poddanych Elżbiety I Tudor). Sto lat po śmierci królowej w modzie było leczenie skrofułów chustkami zamoczonymi w krwi obalonego i ściętego w 1649 roku Karola I Stuarta (uważano je za skuteczniejsze niż dotyk samego władcy). Były jednak trudne do zdobycia, więc uciekano się do ziołolecznictwa. Popularne w XVII wieku było – za radą lekarza i botanika Nicholasa Culpepera – noszenie na szyi korzeni trędownika bulwiastego (Scrophularia nodosa), który miał łagodzić opuchnięte węzły chłonne. Dzisiaj wiemy, że liście rośliny zawierają flawony o działaniu przeciwobrzękowym, hamującym również działanie histaminy, a zawarte w nich irydoidy działają również przeciwbólowo i przeciwzapalnie.

Henryk IV uzdrawia ze skrofułów, rycina Pierre'a Firrensa, 1609 r. Fot. Public domain, via Wikimedia Commons
Toczeń, skrofuły, a może suchoty?
Siedemnasty wiek przyniósł nowe odkrycia. Holenderski anatom i profesor uniwersytecki Franciscus Sylvius (1614–1672) rozróżniał kilka odmian gruźlicy. W tym samym okresie angielski lekarz, jeden z ojców neurologii, Thomas Willis (1621–1675) wywnioskował, że choroby piersiowe muszą ostatecznie doprowadzić do gruźlicy. Odmianę płucną gruźlicy nazywano wówczas suchotami, atakującą węzły chłonne – skrofułami, skórną – toczniem lub wilkiem, a jeśli atakowała inne narządy, często bywała mylona z nowotworami.
„Nie potrafię orzec z całą mocą o tym, która z wielu przypadłości go zabiła, bowiem wiele chorób przyczyniło się do jego śmierci. Cierpiał na puchlinę, suchoty, nieumiarkowanie w jedzeniu, podagrę, a niektórzy mawiają, że także na silne skręty kiszek. A jednak oto dowódcą tych licznych legionów śmierci, który ostatecznie po niego przybył i zawlókł do grobu, okazały się suchoty” – pisał John Bunyan w wydanej w 1680 roku książce pt. The Life and Death of Mr. Badman. W wydanej dziewięć lat później Phthisiologia, seu exercitationes de Phthisi tribus libris comprehensae zasłużony na polu badań nad gruźlicą Richard Morton pisał o powszechności występowania choroby: „Nie mogę wyjść ze zdziwienia, że jakikolwiek człek, przynajmniej po tym, jak osiągnie wiek młodzieńczy, jest w stanie umrzeć, nie będąc dotkniętym przez suchoty”.
Sto lat później lekarz, naukowiec i publicysta Jędrzej Śniadecki (1768–1838) dziwił się, że „w krajach gorących lud ma suchoty za chorobę bardzo zaraźliwą i Turcy np. daleko się ich więcej lękają niż morowej zarazy”. I choć domniemywał, że takie myślenie musi mieć swoje przyczyny, dodawał: „a wszelako u nas ta choroba zaraźliwą nie jest, a przynajmniej nie mamy pewnych dowodów, aby była taką”. W 1720 roku angielski lekarz Benjamin Marten, w rozprawie zatytułowanej A New Theory of Consumptions: More Especially of Phthisis or Consumption of the Lungs wysunął pogląd, że przyczyną gruźlicy był rodzaj „animalcula” – mikroskopijnych stworzeń, które są w stanie przeżyć w ludzkim ciele, podobnych do tych opisanych przez ojca mikrobiologii Antona van Leeuwenhoeka 25 lat wcześniej. Jego rewolucyjną hipotezę szeroko skrytykowano i trzeba było czekać ponad 150 lat, żeby Robert Koch udowodnił jej prawdziwość.
Pochlebiająca choroba godna artysty
Tymczasem w dobie romantyzmu chorobę otaczała pewnego rodzaju mistyczna aura. Zapanowała niemalże moda na chorowanie na gruźlicę (albo przynajmniej wygląd osoby zmagającej się z chorobą – w tym celu pudrowano na przykład twarze, by wyglądać blado i chorowicie), której towarzyszył pogląd, że jest to choroba w pewien sposób „szlachetna”, a perspektywa rychłej śmierci na suchoty pobudza artystyczny geniusz, stając się niejako środkiem ekspresji. O romantyzacji gruźlicy tak pisze Susan Sontag w pracy Choroba jako metafora: „Obiegowy sąd łączący gruźlicę z twórczością był tak mocno ugruntowany, że pod koniec wieku pewien krytyk twierdził, iż to właśnie stopniowe ustępowanie gruźlicy stało się przyczyną schyłku w literaturze i sztukach plastycznych”. Tymczasem choroba zbierała swoje śmiertelne żniwo. Przez cały XIX wiek zabiła około 1/4 populacji Europy, a do końca stulecia od 70 do nawet 90% mieszkańców miast Europy i Ameryki Północnej zarażonych było Mycobacterium tuberculosis. Historycy twierdzą, że około 80% z tych, u których rozwinęła się choroba, zmarło z jej powodu – i dotyczyło to zarówno ubogich robotników, jak i uznanych artystów tej epoki. Wpędziła do grobu Antona Czechowa, który opisywał w liście z 1897 roku, jak krew buchnęła mu z gardła, gdy usiadł przy stole, Honoré de Balzaca, Fiodora Dostojewskiego, Franza Kafkę, Elizabeth Barrett Browning czy większość członków rodziny Brontë. Charlotte Brontë pisała o suchotach, że jest to „pochlebiająca choroba”, a Byron wprost mawiał, że pragnąłby na nie umrzeć (zmarł na malarię). Z kolei Tomasz Mann nazywał gruźlicę „wyuzdaną formą życia” i „przekształconą miłością”. O poecie Johnie Keatsie, pokonanym przez gruźlicę w wieku zaledwie 25 lat, jego przyjaciel Percy Bysshe Shelley pisał: „Och, nawet na łożu śmierci był tak zachwycająco piękny, jak ktoś pogrążony w głębokim śnie”. George Sand w liście do Madame d'Agoult zachwycała się, z jaką gracją kaszle Fryderyk Chopin (zmarł w wieku 39 lat), nazywając ukochanego „biednym melancholijnym aniołem”. Samuel Richardson w wydanej w 1748 roku powieści Clarissa tak odmalował scenę śmierci tytułowej bohaterki na suchoty: „Nie mogliśmy oprzeć się podziwianiu cudownej urody i spokojnego oblicza zmarłej. Kobiety uznały, że nigdy przedtem nie widziały tak pięknego oblicza śmierci: wyglądała jak pogrążona w spokojnym śnie, kolor wciąż zdobił jej policzki i wargi”. Motyw pięknej, młodej, śmiertelnie chorej kobiety wpłynął znacząco na twórczość Edgara Allana Poego, który stracił przez gruźlicę najpierw matkę, a następnie żonę. Malarzowi Edvardowi Munchowi gruźlica odebrała siostrę i matkę (pierwszą przedstawił na obrazie The Sick Child, malowanym w latach 1885–86).
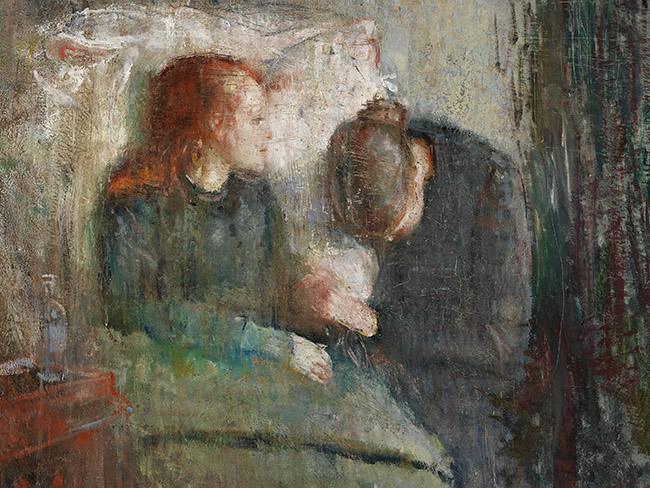
Fragment obrazu The Sick Child, Edvard Munch, 1885/6 r. Fot. Public domain, via Wikimedia Commons
Mitologizacji gruźlicy kres położyły dopiero wojny napoleońskie. Stała się wówczas chorobą społeczną, pozbawioną otoczki romantyzmu. W latach 70. XIX wieku co czwarty mieszkaniec Europy padał jej ofiarą, przy czym największe żniwo zbierała w dynamicznie rozwijających się, a przy tym brudnych i przeludnionych miastach. Eugeniusz Sokołowski w pracy zatytułowanej Proletarjacka choroba tak pisał o walce z gruźlicą: „W Niemczech np. jeszcze w 1875 roku śmiertelność z suchot przewyższała dzisiejszą naszą, sięgając do 32,5 na 10 tys. mieszkańców. Opatrzono się jednak, uświadomiono sobie klęskę, a dzisiaj nie poznać tamtego. W Niemczech spadła śmiertelność z 32,5 do 17, w New-Jorku z 85 do 35!”. Warunkiem powodzenia w walce z gruźlicą na dużą skalę była poprawa opieki medycznej i społecznej. Cesarstwo Niemieckie było jednym z najlepiej zorganizowanych i zaawansowanych w tych obszarach państw europejskich, posiadając restrykcyjne przepisy antyepidemiczne, wysoki poziom higieniczno-sanitarny w miastach, sieć poradni przeciwgruźliczych oraz dostrzegając związek między ubóstwem i przeludnieniem.
Chorzy albo spacerują, albo też spoczywają
Początki poznawania etiologii gruźlicy datuje się dopiero na wczesny okres XIX wieku. Niedającą widocznych gołym okiem (przynajmniej w początkowych stadiach) objawów chorobę postrzegano inaczej niż na przykład ospę lub odrę, dlatego teorie o jej zakaźności nie przyjmowały się ani w środowisku medycznym, ani w powszechnej świadomości. Gruźlica była traktowana niemal jak zrządzenie losu, choroba dziedziczna, przewlekła i nieuleczalna. Zaczęło się to zmieniać dzięki francuskiemu lekarzowi Théophile’owi Laennecowi. W wydanej w 1819 roku pracy D’Ausculation Mediate objaśnił patogenezę choroby, opisał objawy kliniczne i wprowadził wiele nadal używanych terminów. Następnie chirurg Jean-Antoine Villemin dowiódł zakaźności gruźlicy poprzez zakażenie królików ropną wydzieliną z płuc zmarłego pacjenta. Po trzech miesiącach, dokonując sekcji, wykrył charakterystyczne zmiany gruźlicze w płucach zwierząt. W 1870 roku John Tyndall wygłosił na forum brytyjskiej Royal Institution wykład na temat teorii drobnoustrojów zakaźnych, której był gorącym orędownikiem, mówiąc: „Jeżeli teoria zarazków okazałaby się prawdziwa, umożliwiłaby nam zwalczanie chorób z dokładnością, jaka wcześniej nie była dla nas dostępna”.
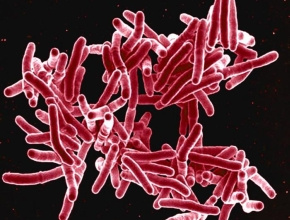
Przełom przyniosły badania Hermanna Heinricha Roberta Kocha (1843–1910). 24 marca 1882 roku podczas spotkania Towarzystwa Fizjologów w Berlinie zaprezentował wykład Die Aetiologie der Tuberculose, w którym udokumentował, że odkryte przez niego bakterie Mycobacterium tuberculosis są czynnikiem etiologicznym gruźlicy. Wygłosił również cztery postulaty, które później na jego cześć zostały nazwane postulatami Kocha i po dziś dzień są podstawą identyfikowania czynników etiologicznych chorób zakaźnych. Warto nadmienić, że badacz ten odkrył i opisał wiele innych bakterii chorobotwórczych, m.in. laseczki wąglika czy przecinkowca cholery.

Robert Koch (przy mikroskopie) i Richard Friedrich Johannes Pfeiffer. Fot. CC BY 4.0, via Wikimedia Commons
Dalsza praca naukowa Kocha skupiała się na próbie znalezienia substancji, która pozwoliłaby albo uodpornić się na zakażenie, albo służyć leczeniu choroby. Zaobserwował on, że zagęszczony przesącz zabitej hodowli prątków (późniejsza tuberkulina) mógłby być używany jako ważne narzędzie w diagnozowaniu gruźlicy. Po podaniu uzyskanego preparatu Koch zauważył reakcję zapalną u zwierząt zakażonych wcześniej prątkami gruźlicy. To odkrycie pozwoliło później na opracowanie przez Clemensa von Piqueta tuberkulinowego testu skórnego, który stał się ważnym narzędziem w diagnozowaniu gruźlicy. W tym samym czasie Koch opracował metodę barwienia prątków, która udoskonalona została następnie przez Paula Ehrlicha i do dziś wykorzystywana jest w bakterioskopii jako barwienie Ziehl-Neelsena. W 1905 roku Kapituła Nagrody Nobla przyznała Kochowi nagrodę za całokształt prac badawczych nad gruźlicą. Dekadę wcześniej Roentgen odkrył promienie X i skonstruował aparat, dzięki czemu możliwe było już wykrywanie zmian chorobowych w płucach.
Leczenie klimatyczne i stosowanie odmy jatrogennej przez kolejne pół wieku pozostawały jedynymi znanymi metodami leczenia gruźlicy. Lekarze byli zdania, że zmiana klimatu i właściwa dieta poprzez wzmocnienie organizmu pacjenta mogą przyczynić się do zwalczania choroby. Problem w tym, że gruźlica pozostawała długo chorobą warstw najuboższych. Biedota gnieżdżąca się w tragicznych warunkach życiowych miała niewielkie szanse, za to zamożni pacjenci mogli pozwolić sobie na kuracje w sanatoriach budowanych w górach – takich jak opisywane przez Tomasza Manna w Czarodziejskiej górze. Relacje z takich miejsc znajdujemy również w pracach medycznych z tego okresu. „Lekarze przebywają w tych zakładach z chorymi od rana do nocy, a chorzy albo spacerują, albo też spoczywają całemi godzinami na otwartem powietrzu, na krzesłach bądź łóżkach, na osobnych gankach, zwanych werendami bądź też «leżalniami»” – pisał w 1907 roku dr Stanisław Łagowski w książce Co to jest gruźlica (suchoty) i jak się od niej chronić należy. „Ganki te, z wierzchu i z boków zakryte, a z przodu na oścież otwarte, stanowią główne i niezbędne dodatki do wszelkich, wogóle, budowli w zakładach leczniczych dla suchotników. Chorzy na owych gankach, czyli «leżalniach» spoczywają nietylko w lecie, od 5-ciu do 10-ciu godzin na dobę, ale nawet pod ciepłym przykryciem i w zimie. Mróz, wiatr, śnieg i słota nie są przeszkodą do takiego leczenia” – pisał dr Łagowski.
Leczenie klimatyczne popularyzował zasłużony dla polskiej medycyny dr Alfred Sokołowski, jeden z pionierów nowoczesnego leczenia chorób układu oddechowego i współzałożyciel Towarzystwa Przeciwgruźliczego (1908), który sam w młodości cierpiał na suchoty. W swojej pracy starał się popularyzować wiedzę o tej chorobie, organizował akcje profilaktyczne, pisał książki i broszury. Dzięki niemu otwarte zostały sanatoria w Zakopanem. W czasach, gdy praktykował, choroba była ogromnym problemem na ziemiach polskich. W samej tylko Galicji w 1903 roku zmarło na nią 25 tys. osób.

Uzdrowisko w Otwocku na pocztówce z lat 30. XX wieku. Fot. National Library of Poland, Public domain, via Wikimedia Commons
Z kolei leczenie odmą zapoczątkowane zostało przez Carla Forlanina (1847–1918) – internistę i ftyzjatrę, profesora uniwersytetu w Turynie i Pawii. W praktyce wielokrotnie powtarzany zabieg powodował nieodwracalne uszkodzenia płuc, przedłużając wprawdzie życie chorego, lecz znacząco pogarszając jego komfort. Lekarze nie ustawali jednak w staraniach i w dalszych poszukiwaniach skutecznych metod terapii.
Odkrycia Kocha zachęciły naukowców z całego świata do wzmożonej pracy nad opracowaniem skutecznych metod walki z gruźlicą. W 1896 roku amerykański bakteriolog Theobald Smith dowiódł, że gruźlica bydła nie jest wywoływana przez Mycobacterium tuberculosis, lecz przez inny gatunek prątków (wspomniane M. bovis). W 1921 roku uczeń Ludwika Pasteura i profesor w Lille Albert Calmette (1863–1933) wraz z Camillem Guérinem (1872–1961) poddali bydlęce prątki wielokrotnemu pasażowaniu, uzyskując awirulentny szczep. To odkrycie doprowadziło ostatecznie do opracowania szczepionki BCG (Bacille Calmette-Guérin). Jest to najstarsza z aktualnie stosowanych szczepionek, już w 1921 roku szczepiono nią niemowlęta, w Polsce zaś jej produkcję rozpoczęto w Państwowym Zakładzie Higieny już w 1924 roku. W 1925 roku powołany został Komitet Szczepień pod kierownictwem prof. Mieczysława Michałowicza, specjalisty pediatrii i rektora Uniwersytetu Warszawskiego, a rok później rozpoczęto szczepienia w całym kraju.
Do wybuchu II wojny światowej udało się zaszczepić ponad 70 tys. osób. Po wojnie produkcję szczepionki i masową akcję szczepień w Polsce wznowiono dzięki pomocy duńskiego Czerwonego Krzyża (w latach 1949–1951 udało się zaszczepić 4,5 mln dzieci i młodzieży w wieku od roku do 18 lat), zaś od 1955 roku szczepienie przeciwko gruźlicy należy do obowiązkowych. W tym samym roku BIOMED Lublin rozpoczął produkcję szczepionki BCG opartej na bazie podszczepu brazylijskiego Moreau i do dziś pozostaje ona jedną z podstawowych szczepionek w polskim kalendarzu szczepień, podawaną noworodkom przed wypisem ze szpitala. Starsza szczepionka, oparta na szczepie duńskim, powodowała u niemowląt niepożądane odczyny poszczepienne (powikłania dotyczyły węzłów chłonnych, tworzyły się trudno gojące się przetoki), co pociągało za sobą spadek społecznej akceptacji szczepień.

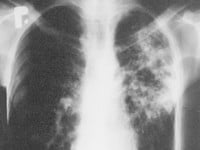
Mężczyzna chory na gruźlicę płuc, Baumgartner, 1929 r. Fot. CC BY 4.0, via Wikimedia Commons
Światowa krucjata przeciwko gruźlicy
W XX wieku zapoczątkowano tradycję międzynarodowych kongresów medycznych: w Neapolu (1900), Paryżu i Londynie (1901). W 1902 roku kolejny zjazd odbył się w Berlinie, po raz pierwszy pod auspicjami nowo powołanej organizacji o nazwie Central International Committee for the Prevention of Tuberculosis. Symbolem zarówno związku, jak i światowej walki z gruźlicą stał się dwuramienny krzyż lotaryński używany przez Gotfryda z Bouillon (1060–1100) w czasach pierwszej krucjaty. Pomysłodawca, francuski lekarz Gilbert Sersinion, dostrzegł analogię z wyprawami krzyżowymi, które jednoczyły chrześcijański świat w imię walki ze wspólnym wrogiem. Po I wojnie światowej przejęła tę symbolikę nowa organizacja – International Union Against Tuberculosis, obecnie tradycje kontynuuje IUATLD (The International Union Against Tuberculosis and Lung Disease).
Historia nowoczesnego leczenia gruźlicy rozpoczyna się dopiero u progu zakończenia II wojny światowej. W 1941 roku mikrobiolog Selman Abraham Waksman ukuł dla nowo odkrytych przez siebie substancji nazwę „antybiotyku” (jedenaście lat później otrzymał Nagrodę Nobla). Pierwsze substancje były silnie toksyczne, ale w 1943 roku wraz ze swoimi doktorantami – Albertem Schatzem i Elizabeth Bugie-Waksman wyizolował streptomycynę, dzięki której lekarze uzyskiwali znaczną poprawę kliniczną, bakteriologiczną i radiologiczną u chorych na gruźlicę. Niestety efekty leczenia, choć początkowo obiecujące, okazywały się krótkotrwałe, a prątki stawały się oporne na antybiotyk. Jednak w połowie lat 40. XX wieku, dzięki stosowaniu równocześnie szczepionki przeciwgruźliczej oraz streptomycyny, można było wreszcie uznać gruźlicę za chorobę wyleczalną. Był to milowy krok w zahamowaniu masowej zapadalności na tę chorobę i obniżeniu śmiertelności z jej przyczyny.
Kolejne leki, jak kwas para-aminosalicylowy (PAS), izoniazyd (INH, od 1951 roku), następnie etambutol (EMB, od 1962 roku), pirazynamid (PZA, od 1964 roku) i etionamid (ETA), umożliwiły wprowadzenie terapii złożonej początkowo z dwóch, a następnie z trzech leków. Umożliwiało to skuteczne leczenie u ponad 90% chorych, ale było długotrwałe – zajmowało nawet dwa lata. Następny przełom przyniosło odkrycie w 1965 roku rifampicyny (RMP), która znacząco skróciła czas leczenia, zwłaszcza w połączeniu z PZA. Lepsze poznanie patomechanizmu rozwoju choroby i specyficznych cech prątków gruźlicy, odróżniających je od innych bakterii chorobotwórczych, pozwoliło lekarzom na skuteczniejsze opracowywanie metod leczenia. W XXI wieku nadal trwają badania kliniczne, a do najnowszych leków przeciwgruźliczych należą m.in. delamanid i bedakilina.

Selman Waksman, 1953 r. Fot. Roger Higgins, Public domain, via Wikimedia Commons
„Gruźlica to zdradliwy robak, który bezustannie toczy pień drzewa ludzkości. Epidemje, wojny, katastrofy żywiołowe, to przejściowe gromy świata cywilizowanego – podczas gdy suchoty, to niezgłębione morze nieszczęść” – pisała w 1913 roku dr Justyna Budzińska-Tylicka. Po tysiącach lat badań nad gruźlicą krucjata przeciwko niej nadal trwa. Mimo postępów w naukach medycznych wciąż nie możemy powiedzieć, że wygraliśmy. Gruźlica pozostaje jedną z najpowszechniej występujących chorób zakaźnych i jednym z najpoważniejszych problemów epidemiologicznych. Według szacunków około 1/3 światowej populacji stanowią osoby zakażone prątkami gruźlicy. W 2020 roku choroba ta znajdowała się na drugim miejscu (po COVID-19, ale przed HIV/AIDS) wśród infekcyjnych przyczyn zgonu. Każdego roku choruje prawie 10 mln osób, z czego umiera nawet co trzecia. Najmniejszy współczynnik zachorowań występuje w krajach wysoko rozwiniętych, jak państwa Europy Zachodniej, Stany Zjednoczone, Kanada, Australia i Nowa Zelandia. Najwięcej przypadków notuje się w Afryce południowej czy Korei Północnej. Niestety coraz częściej, zwłaszcza w Indiach, Chinach czy Rosji, spotyka się gruźlicę wielolekooporną (multi-drug resistant tuberculosis, MDR-TB), a także z wielolekoopornością rozszerzoną (extensively drug-resistant tuberculosis, XDR-TB).
W Polsce zapadalność na gruźlicę jest niestety wciąż większa niż w większości krajów europejskich – w roku 2020 było to 8,8 przypadków na 100 tys. mieszkańców (średnia dla obszaru UE/EOG to 7,3 przypadków). Według danych utworzonego w 1957 roku Krajowego Rejestru Zachorowań na Gruźlicę w roku 2020 zachorowało 3388 osób, w tym 38 dzieci. Zbieraniem danych i opracowywaniem raportów oraz analiz w zakresie sytuacji epidemiologicznej gruźlicy zajmuje się Instytut Gruźlicy i Chorób Płuc w Warszawie. Warto wspomnieć, że w naszym kraju istnieje prawny obowiązek zgłaszania zachorowań na gruźlicę na mocy ustawy z dnia 5 grudnia 2008 r., określającej zasady i tryb zapobiegania oraz zwalczania zakażeń i chorób zakaźnych u ludzi (Dz.U. z 2016 r. poz. 1866 z późn. zm.), oraz ustawy o Państwowej Inspekcji Sanitarnej (Dz.U. z dnia 03.08.2012 r.).
Agnieszka Bukowczan-Rzeszut – antropolog kultury, dziennikarka, tłumaczka i autorka związana z krakowskimi wydawnictwami Astra, Znak i Otwarte, autorka książki „Jak przetrwać w średniowiecznym Krakowie” (Astra 2018), a wspólnie z Barbarą Faron książki „Siedem śmierci. Jak umierano w dawnych wiekach” (Astra 2017).
Literatura:
- Budzińska-Tylicka, J., Gruźlica jako klęska społeczna, Warszawa 1913
- Bynum, H., Spitting blood: the history of tuberculosis, Oxford University Press 2012
- Cornelii Celsi, A., De Medicina, 111,22, Loeb Classical Library, Harvard 1938
- Day, C.A., Consumptive Chic: A History of Beauty, Fashion, and Disease, Bloomsbury 2017
- Goetz, T., Cudowny lek. Robert Koch, Ludwik Pasteur i prątki gruźlicy, tłum. R. Śmietana, Kraków 2015
- Hussey, E. L., On the cure of scrofulous diseases attributed to the royal touch, „Archaeological Journal” 1855:10, ss. 187–211
- Krajewska, J., Głusiuk, A., Epidemie. Księgi I i III Hipokratesa oraz w greckiej i rzymskiej historiografii od starożytności do wczesnego średniowiecza, Warszawa 2016
- Korzeniewska-Koseła, M., Gruźlica w Polsce – czynniki sukcesu leczenia, Instytut Gruźlicy i Chorób Płuc, Warszawa 2007
- Kuźmińska, A., Walka z epidemiami chorób zakaźnych w Europie w XIX w. ze szczególnym uwzględnieniem gruźlicy, [w:] B. Płonka-Syroka (red.), Człowiek, natura, kultura – studia z historii i antropologii medycyny i farmacji społecznej, „Studia Humanistyczne Wydziału Farmaceutycznego Akademii Medycznej we Wrocławiu”, Wrocław 2010
- McMillen, Ch.W., Discovering Tuberculosis. A Global History, London 2015
- Michałowska-Mitczuk, D., Farmakoterapia gruźlicy, „Postępy Farmakoterapii”, Tom 65, nr 1/2009, ss. 51–58
- Ryan, F., Tuberculosis: The greatest story never told, Bromsgrove: Swift, 1992
- Shakespeare, W., Makbet, tłum. Leon Ulrich, https://wolnelektury.pl/katalog/lektura/makbet.html
- Sontag, S., Choroba jako metafora. AIDS i jego metafory, przeł. J. Anders, Kraków 2016
- Szubert, M., Gruźlica w dyskursie maladycznym, „Postscriptum Polonistyczne”, nr 2(2)/2008, ss. 97–111
- Tatak, J., Leczenie chirurgiczne gruźlicy u dorosłych w I połowie XX w. w czasopiśmie „Gruźlica”, „Medycyna Nowożytna” 11/1, ss. 181–204
- WHO, Global tuberculosis report 2021, 14.10.2021, https://www.who.int/publications/i/item/9789240037021
- Włodarczyk, M., Rudnicka, W., Druszczyńska, M., Gruźlica – zapomniana choroba, o której warto pamiętać, „Kosmos – Problemy nauk biologicznych”, Vol. 66, 2/2017, ss. 313–325