O cukrzycy należy wiedzieć kilka rzeczy. To znacznie ułatwi komunikację z lekarzem.
Lekarz może zapytać:
- o typ cukrzycy,
- czas trwania choroby,
- rodzaj leczenia, a jeśli insuliną, to od jak dawna,
- wartość hemoglobiny glikowanej w ostatnim badaniu,
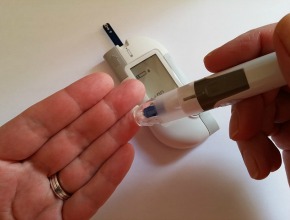
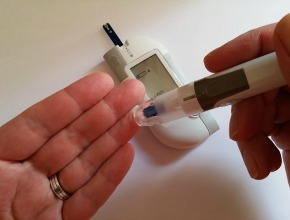
- wartość stężenia glukozy we krwi (glikemię) na czczo, a także po posiłku – warto mieć przy sobie książeczkę cukrzycową z zapiskami lub glukometr, który pamięta ostatnie wartości,
- powikłania cukrzycy
- czy występują stany hipoglikemii, czyli spadku stężenia glukozy we krwi (niedocukrzenia),
- czy stosujemy dietę cukrzycową.
Jaki mamy typ cukrzycy?
Sprawa wydaje się prosta. Zwykle już na samym początku, tuż po rozpoznaniu, udaje się określić typ cukrzycy. Często widać to na pierwszy rzut oka. U osób z cukrzycą typu 2 mogą występować cechy tzw. zespołu metabolicznego otyłość, wysokie ciśnienie tętnicze, zaburzenia lipidowe, ponadto w porównaniu z chorymi na cukrzycę typu 1, zazwyczaj są od nich starsze.
Zdarza się jednak, że u pacjenta rozpoznano cukrzycę, ale na określenie typu cukrzycy musi poczekać. Określając typ cukrzycy w przypadkach wątpliwych, stosuje się oznaczenie stężenia peptydu C i przeciwciał - najczęściej przeciwciał anty-GAD (przeciwciała przeciw dekarboksylazie kwasu glutaminowego) i przeciwwyspowych. Peptyd C jest produkowany w stosunku 1:1 z insuliną. Oznaczając stężenie peptydu C, wiadomo, czy organizm produkuje własną insulinę, czy nie. Oczywiście stężenie insuliny można też oznaczyć, ale jeśli pacjent jest już leczony insuliną, to badanie nie pozwoli odróżnić insuliny wyprodukowanej przez własną trzustkę od podanej z zewnątrz. Duże stężenie peptydu C oznacza wystarczającą ilość insuliny - a to przemawia za rozpoznaniem cukrzycy typu 2. Często jednak stężenie peptydu C jest pośrednie. Wtedy można się posiłkować oznaczeniem przeciwciał. Chodzi tutaj o przeciwciała skierowane przeciwko własnym tkankom i ich obecność przemawia za rozpoznaniem cukrzycy typu 1. Problem z oznaczeniem przeciwciał polega na tym, że badanie jest stosunkowo rzadko wykonywane. Laboratorium czeka aż uzbiera się odpowiednia liczba próbek krwi do badania i dopiero wtedy je wykonuje. W praktyce oznacza to, że wynik jest dostępny dopiero po około 2-3 miesiącach. I tak długo właśnie pacjenci często czekają, zanim dowiedzą się, jaki mają typ cukrzycy.
Można oczywiście zapytać, po co komu wiedza, jaki to typ cukrzycy. Różnica jest znacząca. Typ 2 cukrzycy, z dużym stężeniem peptydu C można leczyć za pomocą leków doustnych. Cukrzyca typu 1 bezwzględnie wymaga insuliny.
Od jak dawna chorujemy?
Przebieg cukrzycy typu 2 może być podstępny. Choroba zaczyna się nie wiadomo kiedy. Dlatego, kiedy lekarz pyta świadomego swojej choroby pacjenta, od jak dawna choruje na cukrzycę typu 2, odpowiada, że cukrzycę rozpoznano w tym i tym roku, a od kiedy choruje, nie wie. Podanie daty rozpoznania cukrzycy typu 2 jest wystarczające.
Jak jesteśmy leczeni?
Jeśli jesteśmy leczeni insuliną, to od jak dawna?
Cukrzycę typu 2 można leczyć za pomocą leków doustnych. Cukrzyca jest jednak chorobą postępującą - to znaczy, że co jakiś czas trzeba będzie zwiększyć dawkę stosowanego leku, potem dodawać kolejne leki. Jednocześnie można stosować nawet kilka leków. A na koniec i tak zazwyczaj dojdzie insulina. Można ten moment jednak odsunąć w czasie, dbając o właściwą masę ciała, wystarczającą aktywność fizyczną.
Moment włączenia insuliny jest przełomowy. I o tym trzeba pamiętać.
Jaka jest ostatnia wartość hemoglobiny glikowanej?
Hemoglobina glikowana (HbA1c) mówi, jak była wyrównana cukrzyca w ciągu ostatnich trzech miesiący. Hemoglobiny glikowanej nie należy mylić z hemoglobiną. Jeśli stężenie hemoglobiny jest małe, to stwierdza się niedokrwistość, a jeśli mały odsetek hemoglobiny glikowanej, to dobrze wyrównaną cukrzycę.
A jaki jest prawidłowy odsetek hemoglobiny glikowanej? To zależy. Średnio można przyjąć ≤7%. Jednak dla poszczególnych pacjentów (np. kobiet planujących ciążę) wartość ta jest różna, lekarz ustala ją indywidualnie dla chorego.
Skąd to rozróżnienie? Otóż, jeśli się rozwiną powikłania cukrzycy, można powiedzieć, że mleko zostało rozlane. Co się miało złego stać, już się stało. Idealne wyrównanie niewiele wtedy pomoże. Dodatkowo trzeba pamiętać, że im lepiej wyrównana cukrzyca, czyli im mniejsza wartość hemoglobiny glikowanej, tym większe ryzyko niedocukrzeń. Stąd płynie jeszcze jeden wniosek: dbać o wyrównanie cukrzycy trzeba od samego początku. Cukrzyca jest pamiętliwa.
Jakie mamy stężenie glukozy we krwi (glikemię) na czczo, a jakie po posiłku?
Warto mieć przy sobie książeczkę cukrzycową z zapiskami lub glukometr, który pamięta ostatnie wartości.
Wielu pacjentów z cukrzycą typu 2 mierzy glikemię tylko na czczo. Bierze się to najpewniej z przekonania, że skoro badając stężenie glukozy w laboratorium, trzeba przyjść rano na czczo, to jest to najważniejszy pomiar. Tymczasem ważne są wartości glikemii w ciągu całego dnia. Pełny profil glikemii to pomiar rano na czczo, przed każdym głównym posiłkiem, 60-120 min po każdym głównym posiłku oraz przed snem. W przypadku cukrzycy typu 2 nie ma potrzeby wykonywać pełnego profilu glikemii każdego dnia. Polskie Towarzystwo Diabetologiczne zaleca następującą częstość pomiarów:
- w cukrzycy leczonej wyłącznie dietą: raz w miesiącu skrócony profil glikemii oraz raz w tygodniu badanie o wybranej porze dnia, np. w środę po obiedzie lub w piątek po kolacji
- w cukrzycy leczonej lekami doustnymi: raz w miesiącu skrócony profil glikemii oraz codziennie 1 badanie o wybranej porze dnia
- w cukrzycy leczonej stałymi dawkami insuliny - codziennie 1-2 pomiary glikemii, raz w tygodniu skrócony profil glikemii oraz raz w miesiącu pełny profil glikemii.
Skąd się bierze takie zróżnicowanie w zaleceniach? Pacjenci leczeni dietą lub lekami doustnymi mają małe możliwości modyfikacji leczenia w warunkach domowych. Oczywiście, zawsze można mniej zjeść, ale nie zalecamy pacjentom samodzielnego zwiększania dawki leków doustnych. Co innego w przypadku leczenia insuliną - tu dobrze wyedukowany pacjent może bezpiecznie modyfikować dawki insuliny. Tak więc w przypadku leczenia insuliną częstsze pomiary mogą się przełożyć na lepsze wyrównanie cukrzycy. A jak w praktyce rozumieć „badanie glikemii o różnych porach dnia”? Na przykład w poniedziałek pomiar glikemii 2 godziny po śniadaniu, we wtorek przed obiadem, w środę 2 godziny po obiedzie itd. Z kolei skrócony profil to pomiar rano i 2 godziny po głównych posiłkach.
Jakie są powikłania cukrzycy?
Lekarza interesuje czy pacjent przebył zawał serca, udar mózgu. Ponadto, czy kiedykolwiek stwierdzono chorobę nerek, białkomocz. Lekarz może też zapytać o albuminurię, czyli stan, w którym w moczu pojawia się małe białko zwane albuminą. Jest to pierwszy sygnał cukrzycowej choroby nerek. Albuminurię często bada się, oznaczając tzw. wskaźnik ACR (albumin creatinine ratio) w próbce moczu. Kolejne pytanie dotyczy ostatniego badania okulistycznego, co ważne, po rozszerzeniu źrenic. W ten sposób lekarz okulista bada dno oka, oceniając, czy nie ma zmian o typie retinopatii. Kolejne powikłanie cukrzycy to neuropatia - należy zgłosić objawy, takie jak mrowienie, drętwienie dłoni lub stóp. Ponadto należy zgłosić wszelkie owrzodzenia, otarcia na stopach.
Czy występują u nas niedocukrzenia (hipoglikemia)?
Niedocukrzenie to stan, w którym stężenie glukozy we krwi wynosi poniżej 70 mg/dl. Niedocukrzenie to skutek uboczny dobrego wyrównania cukrzycy. Im bliżej ideału, tym większe ryzyko niedocukrzenia. Warto poinformować lekarza, czy występują niedocukrzenia. Jeśli tak, to czy z utratą przytomności i w jakiej porze dnia lub nocy. Ważna jest też informacja, czy odczuwamy niedocukrzenie, czy też pierwszym jego objawem jest utrata przytomności.
Czy stosujemy dietę cukrzycową?
Ważna jest informacja o liczbie posiłków w ciągu dnia, a także kcal spożytych każdego dnia oraz czy na diecie masa ciała jest stabilna. Podsumowując, cukrzyca typu 2 jest podstępna, postępująca, pamiętliwa i nie lubi być ignorowana. A mimo to trzeba ją polubić i zaakceptować. Tylko wtedy każdego dnia będzie można z nią żyć i to dobrze.