– Mądre wykorzystanie osobistej pompy insulinowej przez pacjentów wiąże się z dużą rolą zespołów terapeutycznych, lekarzy i pielęgniarek. Jeśli zespół potrafi dobrze przygotować pacjenta do wykorzystania tej formy leczenia, współpraca z chorym w perspektywie jego lat życia z chorobą łączy się z naprawdę dużą przyjemnością – mówi mgr Teresa Benbenek-Klupa, edukator ds. diabetologii, diabetyk z 38-letnim stażem choroby.

Teresa Benbenek-Klupa. Fot. arch. wł.
Agnieszka Krupa: Jak długo leczy się Pani za pomocą osobistej pompy insulinowej?
Mgr Teresa Benbenek-Klupa: Siedemnaście lat. Jestem jedną z pierwszych osób w Polsce, które rozpoczęły ten model leczenia. Miałam taką możliwość, ponieważ pracowałam w firmie, która zajmowała się wprowadzeniem na polski rynek osobistych pomp insulinowych, co przyczyniło się do rozpowszechnienia tej formy leczenia.
Która to już Pani pompa?
Szósta.
To dużo?
Z punktu widzenia kosztów sprzętu niewielu jest polskich pacjentów, którzy tak często zmienialiby sprzęt. Refundacja umożliwia zmianę pompy raz na 4 lata, ale nie daje możliwości korzystania z najnowszych modeli. Dla mnie kryterium zmiany pompy jest technologia. Każdy kolejny model posiada elementy, których wcześniejszym pompom brakowało.
Co wchodzi w skład pompy insulinowej?
Samo urządzenie przypominające trochę telefon komórkowy, zbiornik z insuliną i zestaw infuzyjny. Do tego bateria wymienna (możliwa do kupienia właściwie wszędzie). Elementem pompy jest także glukometr, który bezprzewodowo komunikuje się z pompą. W modelach pomp z opcją ciągłego monitorowania glikemii (CGM) dochodzi jeszcze transmiter (nadajnik) i sensor – czujnik pomiaru glikemii.
Od jak dawna używa Pani sensorów do pomiaru glikemii?
Pierwsze sensory pojawiły się w Polsce w 2001 roku, ale jeszcze nie były to systemy ciągłego monitorowania glikemii scalone z pompą. Możliwa była jedynie retrospektywna ocena glikemii – pacjent nie miał wglądu w bieżący wynik. W 2006 roku udało się te dwa urządzenia połączyć w jedno. Pompa została wyposażona w system ciągłego monitorowania glikemii i pacjent mógł na bieżąco na monitorze pompy obserwować „swoje cukry”. Wtedy też, w związku z tym, że miałam możliwość, ale też większą świadomość, ponieważ zajmowałam się tym sprzętem zawodowo, zaczęłam używać pierwszych sensorów. Nie było to proste. To był rewelacyjny sprzęt jak na tamte czasy, ale z dzisiejszej perspektywy jeszcze mocno niedopracowany.
Ponieważ musi Pani mieć dwa „wkłucia” w tkance podskórnej – jedno służy do podawania insuliny, a drugie to sensor, czy nie powoduje to zmian skórnych?
Nie mam żadnych problemów. Uprawiam sport, korzystam z basenów, nigdy nie miałam odczynów ani zmian na skórze. Myślę że w 10% to predyspozycje, a w 90% właściwa rotacja zestawów infuzyjnych, częstotliwość wymiany, pielęgnacja skóry. Zestaw infuzyjny do podawania insuliny zmienia się co 2, 3 dni w zależności od stosowanego rodzaju, a sensor – czyli czujnik pomiaru glukozy – raz na 6 dni. Z doświadczenia zawodowego wiem, że pacjenci przetrzymują wkłucia, nie dbają o rotację miejsc ich zakładania.
Ważna jest też technika zakładania wkłuć. Rodzaj wkłucia odpowiednio dobrany do tkanki ma ogromne znaczenie, jeżeli chodzi o komfort noszenia. Może groźnie to brzmi, ale dopilnowanie tego nie jest skomplikowane. Sprytne 6–7-letnie dziecko jest w stanie samo założyć wkłucie. Natomiast komfort terapii jest nieoceniony.
Obecnie leczy się Pani z zastosowaniem najnowszego modelu pompy insulinowej dostępnej na polskim rynku – proszę o niej opowiedzie.?
Na pytanie, co jest w pompie najcenniejsze, odpowiadam bez wahania: możliwość bieżącego, bardzo elastycznego sterowania insuliną, potrzebna do utrzymania wartości glikemii w optymalnym zakresie. Na polskim rynku najpierw mieliśmy pompy, które ułatwiały sterowanie insuliną, potem pojawił się czujnik pomiaru glikemii scalony z pompą. Ta pompa umożliwia obserwację przebiegu glikemii i wskazuje tak zwane trendy zmian, czyli czy wartości glikemii rosną, czy mają tendencję spadkową. Dziś to już stary sprzęt. Kolejny model ostrzegał z wyprzedzeniem sygnałem dźwiękowym, że stężenie glukozy się zmniejsza lub zwiększa. Ten model wstrzymuje także podawanie insuliny w sytuacji hipoglikemii. Można to porównać do poduszki powietrznej w samochodzie – chroni przed konsekwencją wypadku, ale nie przed samym wypadkiem, do którego dochodzi. Tak właśnie działała funkcja automatycznego zatrzymania insuliny w sytuacji hipoglikemii.
Najnowszy model zatrzymuje podawanie insuliny z wyprzedzeniem, aby nie doszło do hipoglikemii. I to jest największa zaleta, jeśli chodzi o postęp technologiczny. Taka funkcja zmniejsza ryzyko hipoglikemii do minimum. Hipoglikemia to zawsze dyskomfort i ryzyko utraty świadomości, jeśli nie zareagujemy odpowiednio wcześnie. Należy pamiętać, że czujnik pomiaru glikemii oznacza glukozę w płynie śródtkankowym, a nie we krwi. W najnowszym modelu pomiar glikemii nadal następuje w płynie śródtkankowym, ale dokładność pomiaru jest bardzo zbliżona, a często wręcz identyczna z pomiarem przy użyciu glukometru.
Czy są jakieś różnice w wyposażeniu nowego modelu pompy w stosunku do poprzednich?
Tak, ten model posiada doskonały glukometr, który spełnia trzy funkcje: urządzenia do pomiaru glikemii, pilota do pompy oraz dzięki łączu USB umożliwia choremu połączenie z komputerem, by odczytać dane z pompy. Ciągłe monitorowanie glikemii jeszcze nie zastępuje glukometru, jest on potrzebny do prawidłowego skalibrowania sensora. Dzięki kalibracji pompa przetwarza sygnał z sensora na liczbową wartość glikemii widoczną na ekranie.
Możemy objaśnić wykresy widoczne na wyświetlaczu pompy?
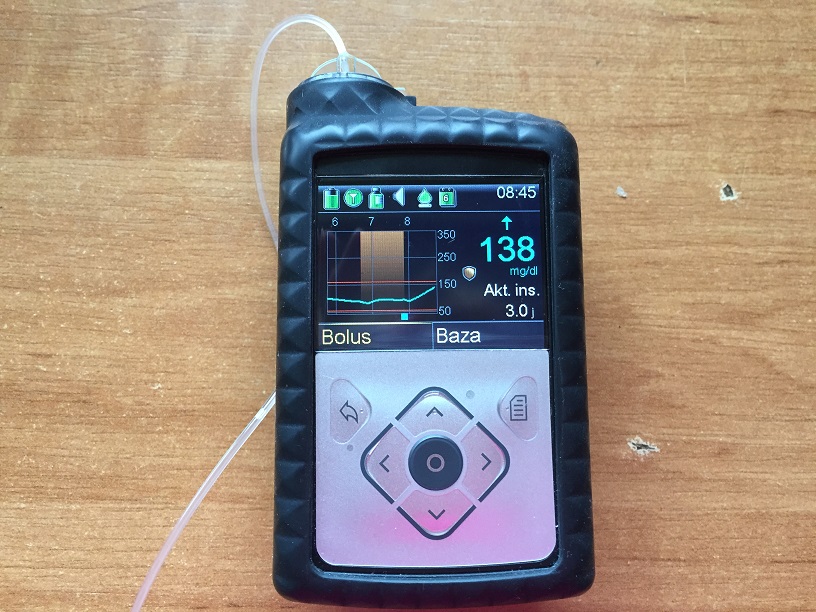
Tak. Interpretacja wykresów CGM i znaków graficznych, jakie pojawiają się na monitorze pompy, to podstawa komfortu leczenia. Pacjent powinien być do tego dobrze przygotowany. Jakość dobrego leczenia, a może przede wszystkim jakość dobrego życia z wyrównaną cukrzycą, w dużej mierze zależy od optymalnego wykorzystania funkcji pompy. Wykorzystanie w pompie kalkulatora bolusa i ciągłego monitorowania glikemii pozwala zachować swobodę życia przy optymalnej glikemii. Na monitorze widoczna jest liczbowa wartość aktualnej glikemii, niebieska pozioma linia to przebieg glikemii w ciągu ostatnich trzech godzin. Szalenie cenną informacją jest ilość tzw. aktywnej insuliny, czyli insuliny, która jeszcze działa po podaniu ostatniego bolusa.
Wykres pozwala obejrzeć wartości glikemii na przestrzeni ostatnich 3, 6, 12 i 24 godzin. Taki dostęp do tych informacji bardzo pomaga w codziennym życiu z cukrzycą, w doskonaleniu się w leczeniu bez większej uciążliwości.
Czasem na wykresie widać „pomarańczowe pionowe słupki”, to znaczy, że pompa automatycznie wstrzymała podawanie insuliny z odpowiednim wyprzedzeniem, aby nie doszło do hipoglikemii.
Czy zapis z ciągłego monitorowania glikemii jest zawsze taki sam jak pomiar przy użyciu glukometru?
W starszych modelach pomp z opcją ciągłego monitorowania glikemii pacjenci często zgłaszali dużą rozbieżność między pomiarem przy użyciu glukometru a CGM. Powody mogły być różne, począwszy zarówno od błędu pomiaru glukometru (nieprawidłowa technika pomiaru, mało dokładny glukometr), poprzez błąd związany z kalibracją CGM, jak i nieprawidłowe działanie samego sensora. W nowym modelu dostępnym obecnie na rynku spójność pomiaru z glukometrem przeznaczonym dla pompy jest bardzo duża, choć są pewne okoliczności, w których ta różnica jest widoczna i nie jest to ani błąd glukometru, ani CGM.
Różnica bierze się stąd, że sensor mierzy wartość glikemii w płynie śródtkankowym, a glukometr we krwi włośniczkowej. Glukoza z płynu śródtkankowego do krwi musi przebyć „drogę”. Jeżeli glikemia jest stabilna (nawet stabilne 200 mg/dl), to wyniki na glukometrze i na sensorze będą bardzo spójne, może nawet identyczne, rozbieżności będą w granicach kilku, może kilkunastu mg/dl. Natomiast w sytuacji, gdy u pacjenta dochodzi do nagłego wahania glikemii, czyli nagłego spadku lub wzrostu, wtedy na glukometrze może pojawić się wynik już 220 mg/dl, a na sensorze widać jeszcze 160 mg/dl. W takiej sytuacji należy zwrócić uwagę na strzałki, które pojawią się przy wyniku, jest to informacja, że glikemia bardzo szybko się zwiększa. Należy wtedy patrzeć nie tylko na wartość liczbową, ale na trend glikemii. To samo dotyczy zmienności glikemii w stronę mniejszych wartości stężenia glukozy. Warto podkreślić, że niskie wartości glukozy na glukometrze to też tendencja spadkowa na sensorze.
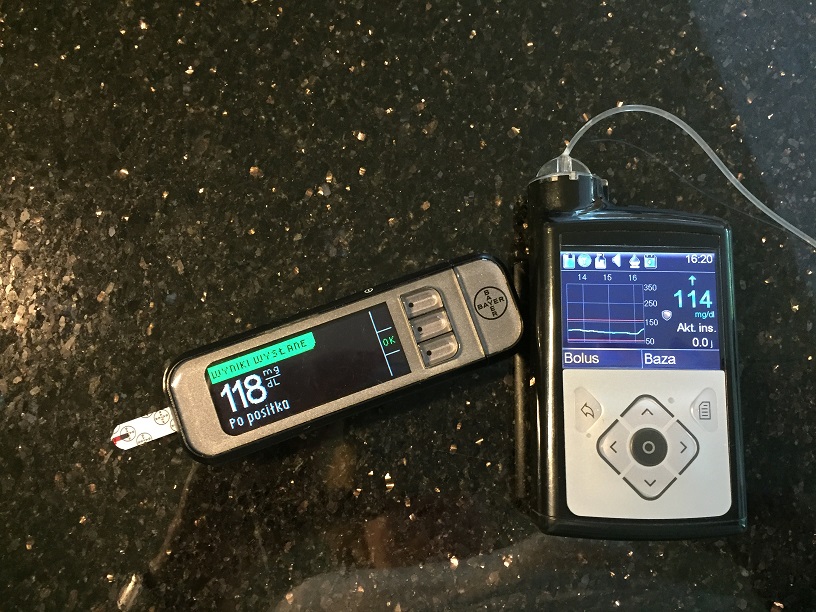
Czy to urządzenie samoczynnie podaje insulinę, jeśli dojdzie do zwiększenia stężenia glukozy?
Jeszcze nie. Dzisiaj najnowszy model pompy minimalizuje ryzyko hipoglikemii i zmniejsza niewątpliwie ich liczbę, choć nie chroni przed każdą hipoglikemią. Mam tu na myśli sytuację, w której dojdzie do przeszacowania dawki insuliny na posiłek lub w sytuacji hiperglikemii. Natomiast pompa jeszcze samoczynnie nie podaje insuliny w przypadku hiperglikemii, ale informuje pacjenta nawet z pewnym wyprzedzeniem, że zbliża się hiperglikemia. Osoba dobrze interpretująca informacje z pompy może zareagować wcześniej i zmniejszyć skutki hiperglikemii. W takiej sytuacji potrzebna jest duża rozwaga pacjentów, aby wiedzieli, czy wstrzyknąć insulinę, czy nie. Proszę spojrzeć na mój wynik – stężenie glukozy wprawdzie się zwiększa, ale mam obecnie trzy jednostki aktywnej insuliny w organizmie, więc decyduję, że poczekam.
Kto uczy pacjentów obsługi pompy?
To jest bardzo dobre pytanie. Jeszcze parę lat temu sama szkoliłam pacjentów w ten sposób, że braliśmy pompę do ręki i tłumaczyłam, który guzik do czego służy. Natomiast mój 10-letni syn uświadomił mi, że musimy nadążać za pokoleniami. To jest ważne dla edukatorów diabetologicznych, których rolę pełnią pielęgniarki. Nie tak dawno zostawiłam jednego nastolatka z pompą na godzinę, po powrocie chłopak biegle władał tym urządzeniem, ale nie rozumiał filozofii leczenia i tu widzę ogromną rolę edukatorów – aby nie uczyć jedynie funkcji pompy, tylko ich realnego zastosowania w życiu. Stoimy u progu zmian dotyczących metod nauczania użytkowników korzystania z pomp, sprzętu, który będzie ułatwiał leczenie, a tym samym – życie z chorobą.
Jakie pompa ma wady (nie wszyscy chorzy są przekonani do tej formy leczenia)?
Pompa ma dwie wady – nie jest jeszcze sztuczną trzustką i nie zwalnia z myślenia.
Jeżeli ktoś jako wadę podaje, że trzeba ją nosić, pytam, ile telefonów nosi przy sobie. Żeby widzieć zalety pompy, trzeba rozumieć filozofię leczenia i mieć realne oczekiwania i porównanie z terapią za pomocą tzw. penów. Największa zaleta pompy, o której mówiłam na początku, to możliwość bieżącego sterowania insuliną w każdej chwili. Przybliżę szczegóły.
Kalkulator bolusa oblicza za mnie dawkę insuliny na posiłek lub na korektę w przypadku hiperglikemii, nie muszę nic liczyć w pamięci.
Pompa podaje ilość tzw. aktywnej insuliny, która jeszcze działa, ta informacja pozwala podejmować trafne decyzje, zwłaszcza w przypadku aktywności ruchowej i w sytuacji hiperglikemii. Stosowanie glukometru, który jest elementem pompy, powoduje, że wszystkie wartości glikemii są odnotowane w pamięci pompy.
Wszystkie informacje dotyczące tzw. statystyk, czyli dobowa dawka insuliny, liczba wymienników, glikemie, szczegóły bolusa, bazy, są w pamięci pompy – nic nie muszę notować, wystarczy użyć programu komputerowego i mam pełny obraz terapii.
Ciągły monitoring glikemii chroni mnie przed hipoglikemią i szybciej reaguję na hiperglikemię. Mniejsza jest liczba wstrzyknięć – w miesiącu mamy 10 wkłuć, zamiast minimum 120 w przypadku terapii tradycyjnym penem. Żadnego wymienionego udogodnienia nie możemy wykorzystać w terapii za pomocą penów. Miałam mówić o wadach, a podaję zalety, ale jako osoba chora od blisko 40 lat, która zaczynała od szklanej strzykawki i badania cukru w moczu, jestem zachwycona tym sprzętem. Czasami osoby, które od razu zaczynają leczyć się przy użyciu pompy, nie zawsze doceniają, na jaki luksus trafiły.
Mam nieco mieszane uczucia co do stosowania pompy w grupie pacjentów dorosłych ze świeżo zdiagnozowaną cukrzycą typu 1. Teoretycznie optymalnie byłoby od razu zastosować pompę insulinową, ponieważ jest to sposób podawania insuliny najbardziej zbliżony do fizjologicznego wydzielania tego hormonu. Z drugiej strony, w przypadku pacjentów młodych dorosłych, u których na początku cukrzyca przebiega łagodnie, nie stwierdza się wahań glikemii, niewielkie dawki insuliny podawane wstrzykiwaczem zabezpieczają optymalne stężenie glukozy – rodzi się pytanie, czy pompa jest dla nich oczekiwanym narzędziem?
Natomiast nie mam wątpliwości co do zastosowania tej terapii w przypadku nastolatków, u których chwiejność glikemii związana jest z trudnym okresem dojrzewania, oraz u dzieci, które są bardzo aktywne ruchowo i mało przewidywalne, jeśli chodzi o odżywianie.
Mądre wykorzystanie osobistej pompy insulinowej przez pacjentów to też duża rola zespołów terapeutycznych, lekarzy i pielęgniarek. Jeśli zespół potrafi dobrze przygotować pacjenta do wykorzystania tej formy leczenia, współpraca z chorym w perspektywie jego lat życia z chorobą wiąe się naprawdę z dużą przyjemnością.
Czy pompa insulinowa to urządzenie niezawodne?
Tego nie powiedziałam. Pompa to elektroniczne urządzenie, które może mieć zakłócenia w swojej pracy, zarówno w ciągłym monitorowaniu glikemii, jak i w samym podawaniu insuliny. Nie chcę, aby to groźnie zabrzmiało, takie zakłócenia zdarzają się bardzo rzadko, a system zabezpieczeń przed nieprawidłowym podaniem insuliny w wyniku awarii pompy jest bardzo sprawny i zapewnia bezpieczeństwo użytkownikowi. Pacjent leczony z zastosowaniem osobistej pompy insulinowej w procesie szkolenia jest przygotowywany do radzenia sobie w przypadku zakłóceń pracy urządzenia. Należy takie informacje brać pod uwagę, ale nie trzeba się na nich koncentrować. Najważniejsze, aby chorzy korzystający z pompy insulinowej mieli zarówno w domu, jak i w kilkudniowej podróży peny do insuliny, którą stosują w pompie i pen z insuliną długo działającą. Każdy diabetyk korzystający z pompy powinien umieć posługiwać się wstrzykiwaczem typu pen w sytuacji zakłóceń pracy pompy.
Czy ma Pani poczucie bezpieczeństwa, stosując tego rodzaju sprzęt?
Ogromne. Nie można myśleć w ten sposób, że jeżeli każdego dnia będę jeść takie same posiłki, będę podawać tę samą ilość insuliny i będę mieć powtarzalny tryb życia, to stężenie glukozy codziennie będzie takie samo. Nawet jeśli będziemy tak postępować, stężenie glukozy będzie się zmieniać. Nasze dni się różnią, czasem jesteśmy bardziej aktywni, czasem towarzyszy nam większy stres. Pompa z funkcją automatycznego wstrzymania podawania insuliny doskonale sprawdza się w nocy podczas snu, kiedy „pompa sama reguluje cukier”. Urządzenie chroni i daje poczucie bezpieczeństwa. To samo dzieje się w ciągu dnia, choć wtedy – z racji tego, że podajemy insulinę, uwzględniając posiłek – dynamika wahań glikemii jest nieco inna.
Dla mnie terapia z użyciem osobistej pompy insulinowej to spontaniczność i radość życia oraz pozbycie się wielu obowiązków wynikających z choroby, ponieważ pompa mnie po prostu wyręcza.
Jaki jest koszt pompy?
Najnowsze modele kosztują nawet do kilkunastu tysięcy złotych. Dla pacjentów do 26. roku życia pompy insulinowe są refundowane, ale niestety nie dotyczy to najnowszych modeli. Dobra informacja jest taka, że niezależnie od tego, czy jest to pompa refundowana, czy kupiona we własnym zakresie, pacjent do 26. roku życia ma refundowane w 100% koszty zestawów infuzyjnych, a po 26. roku życia koszt zestawów infuzyjnych refundowany jest w 70%.
Natomiast nie są refundowane sensory do ciągłego monitorowania glikemii, a jest to koszt 160–180 zł (1 sensor). Jeżeli ktoś używa sensorów w trybie ciągłym, zużywa cztery sensory miesięcznie i koszt zwiększa się do kilkuset złotych. W sytuacji kiedy pacjent kupuje pompę z CGM, może sensorów używać nieco rzadziej, np. dwa razy w miesiącu (dwa tygodnie zabezpieczone przez sensor, dwa tygodnie nosi pompę, ale nie używa sensora). Nosząc sensor okresowo, chory może uczyć się zachowań swojego organizmu, wyciągać wnioski i wykorzystywać je w okresie, kiedy sensora nie stosuje. To bardzo ułatwia leczenie. Choć największa poprawa jakości życia jest w przypadku stosowania CGM w trybie ciągłym.
Czy zachowała Pani na pamiątkę wszystkie używane wcześniej sprzęty?
Żałuję, że tego nie zrobiłam. Nie mam swojej pierwszej szklanej strzykawki, ale mama zachowała mój pierwszy sterylizator (metalowe pudełeczko, w którym gotowało się szklane strzykawki), zachowałam swój pierwszy pen z 1989 roku, niestety nie mam swojego pierwszego glukometru, ale pamiętam, jak wyglądał. Mam też pierwszy i przedostatni model pompy.
Czy gdyby Pani nie chorowała na cukrzycę, również wybrałaby Pani swój zawód?
Nie wiem, kim bym była, nie wiem również, czy bym w życiu tyle osiągnęła, gdyby nie cukrzyca. Może zabrzmi to patetycznie, ale nie ma niczego, z czego musiałam w życiu zrezygnować. Może początek choroby był ciężki, to był 1979 rok, wtedy naprawdę mieliśmy prymitywny sposób leczenia, a ograniczenia, zwłaszcza żywieniowe, były drastyczne. Cukrzycę typu 1 leczono wtedy de facto głodem, a dla mnie jako nastolatki był to duży problem. W ciągu lat choroby nadążałam za dobrym leczeniem i mądrym podejściem do siebie i choroby, spotkałam mnóstwo fantastycznych ludzi, którzy mi pomogli. Może to moment, żeby im podziękować. Dzięki cukrzycy poznałam także mojego męża, któremu bardzo dużo zawdzięczam. Zawód pielęgniarki i studia z nim związane wybrałam z głębokiego przekonania. Do dziś zawodowo mogę robić, co lubię – a jeszcze nie powiedziałam ostatniego słowa.
Cukrzyca to choroba, która ze wszystkich chorób przewlekłych absorbuje nas najbardziej, a jednocześnie nie stawia przy realizacji życiowych planów żadnych ograniczeń. Może jedynym jest to, że nie można zostać pilotem zawodowym, ale już można być pilotem pomocniczym. Można wyczynowo uprawiać sport, osoby chore na cukrzycę typu 1 zdobywają medale, mogą z pasją chodzić po wysokich górach, nurkować, podróżować czy studiować. Czego nie można? Tego, czego sobie sami zabronimy.
Czy pani jako diabetyk chciałaby zwrócić na coś uwagę lekarzy, pielęgniarek sprawujących opiekę nad pacjentami leczonymi z powodu cukrzycy typu 1?
Przede wszystkim chciałabym bardzo podziękować wszystkim lekarzom i pielęgniarkom za zaangażowanie w opiekę nad tą grupą pacjentów. Chciałabym też przy tej okazy bardzo mocno zaapelować do tych zespołów terapeutycznych, które jeszcze nie mają nawyku wdrażania kalkulatora bolusa czy korzystania z programów do analizy danych z pompy, polecania CGM, aby podjęły wyzwanie i zaczęły to robić. Nagrodą będzie lepsza jakość życia chorych i większa satysfakcja z leczenia. Powodzenia.
Rozmawiała Agnieszka Krupa
Mgr Teresa Benbenek-Klupa - edukator ds. diabetologii, diabetyk z 38-letnim stażem choroby, DiabWay.



























