Dyspepsja to zespół objawów powodujących dyskomfort związany z przyjmowaniem pokarmów i trawieniem – ból w górnej części brzucha, uczucie pełności po jedzeniu, wczesne uczucie sytości, nudności i wymioty. Najczęściej występuje dyspepsja czynnościowa, czyli bez uchwytnej przyczyny.
Co to jest dyspepsja i jakie są jej przyczyny?
Słowo dyspepsja pochodzi z języka greckiego i oznacza dosłownie złe trawienie.
Dyspepsja oznacza występowanie uciążliwego bólu w górnej części brzucha, pojawiającego się przynajmniej od jednego miesiąca. Bólowi mogą towarzyszyć: uczucie pełności po posiłku, wczesne uczucie sytości, nudności, wymioty.
Dyspepsję można zasadniczo podzielić na organiczną (czyli wtórną do innej choroby) i czynnościową.
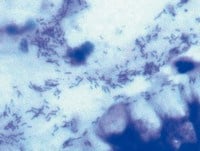
Przyczynami dyspepsji organicznej są określone choroby (choroba wrzodowa żołądka lub dwunastnicy, choroba refluksowa przełyku, rzadziej przewlekłe zapalenie trzustki czy dróg żółciowych, dyspepsja może też być objawem nowotworu, szczególnie raka żołądka). Dyspepsja bywa też działaniem niepożądanym niektórych leków przyjmowanych przewlekle, jak np. niesteroidowych leków przeciwzapalnych, leków przeciwreumatycznych, preparatów żelaza i potasu, niekiedy antybiotyków.
Jeżeli nie udaje się wykryć żadnej choroby lub innego czynnika, a także kiedy objawy nie ustępują mimo wyleczenia możliwej przyczyny (np. po wyleczeniu zakażenia Helicobacter pylori) powodującego dyspepsję, lekarz ustala rozpoznanie dyspepsji czynnościowej.
Przyczyny dyspepsji czynnościowej nie są wyjaśnione. Przyjmuje się różne hipotezy (np. zaburzona kurczliwość pewnych odcinków przewodu pokarmowego, osłabiona reakcja przewodu pokarmowego na pewne bodźce zewnętrzne i inne).
Obecnie wyróżnia się dwie kategorie dyspepsji czynnościowej – zespół zaburzeń poposiłkowych i zespół bólu w nadbrzuszu.
Jak często występuje dyspepsja (niestrawność)?
Dyspepsja występuje bardzo często. Przewlekłe lub nawracające objawy dyspeptyczne zgłasza rocznie 10–30% populacji. Ocenia się, że większość przypadków przewlekłej dyspepsji stanowi dyspepsja czynnościowa.
Dyspepsja (niestrawność) – objawy
Dyspepsja czynnościowa jest chorobą, której mogą towarzyszyć różne objawy. U każdego chorego jej przebieg może być inny – nie ma też objawu, który występowałby u wszystkich osób chorych.
Objawy dyspepsji (niestrawności) obejmują:
- uczucie pełności po posiłku – nieprzyjemne uczucie zalegania pokarmu w żołądku,
- wczesne uczucie sytości – uczucie przepełnienia żołądka występujące wkrótce po rozpoczęciu jedzenia, nieproporcjonalne do ilości spożytego pokarmu, które nie pozwala dokończyć posiłku,
- ból lub pieczenie w górnej części brzucha (powyżej pępka) pieczenie to subiektywne, nieprzyjemne uczucie gorąca. Uczucie pieczenia ograniczone do nadbrzusza nie jest nazywane zgagą, jeśli nie promieniuje do klatki piersiowej w okolice mostka.
U niektórych osób z dyspepsją dolegliwości są uzależnione od rodzaju posiłków i czasu ich spożywania. Z reguły dolegliwości występują tylko w ciągu dnia, bardzo rzadko zaburzają sen nocny. Wypróżnienia są zwykle prawidłowe.
Zgaga jest objawem dotyczącym przełyku i nie jest typowa dla dyspepsji (wskazuje raczej na chorobę refluksową przełyku). Niemniej zgaga może współistnieć z objawami dyspepsji i nie wyklucza dyspepsji czynnościowej, jeżeli się utrzymuje pomimo przyjmowania leków hamujących wydzielanie kwasu solnego we właściwych dawkach.
Z dyspepsją mogą też współistnieć inne objawy z zakresu górnego odcinka przewodu pokarmowego, takie jak uciążliwe, nawracające odbijania, nudności i wymioty bez wykrywalnej przyczyny organicznej oraz regurgitacja (odbijanie się treścią pokarmową) i ruminacja (ponowne przeżuwanie cofniętego podczas regurgitacji pokarmu).
Ból brzucha może mieć wiele różnych przyczyn. W dyspepsji ból może powodować dyskomfort, ale na ogół nie jest mocno nasilony. W przypadku zaobserwowania u objawów dyspepsji wizyta u lekarza rodzinnego jest wskazana. Na tym etapie nie mają sensu poszukiwania gastroenterologa, a tym bardziej wzywanie pogotowia czy zgłaszanie się do szpitala.
Dyspepsja (niestrawność) - badania
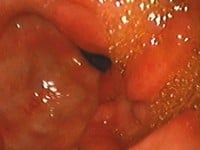
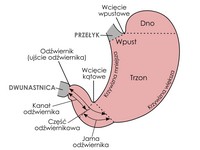
Dokładnie zebrany wywiad, czyli spokojna i rzeczowa rozmowa lekarza z pacjentem, potrafi wiele wyjaśnić (choroby współistniejące, przyjmowanie leków itp.), ale na ogół nie rozstrzyga, czy mamy do czynienia z dyspepsją organiczną, czy też czynnościową. Dlatego też lekarz zazwyczaj zleci pacjentowi wykonanie badań dodatkowych. Podstawowym badaniem diagnostycznym jest endoskopia górnego odcinka przewodu pokarmowego (gastroskopia).
Należy je wykonać pilnie, jeżeli dyspepsji towarzyszą tzw. objawy alarmowe (niezamierzona utrata masy ciała, nocne bóle brzucha, żółtaczka, krwawienie z przewodu pokarmowego, niedokrwistość, zaburzenia połykania [dysfagia], wymioty lub guz w nadbrzuszu) oraz u pacjentów po 45. roku życia. Podczas gastroskopii lekarz pobierze wycinki do testu wykrywającego zakażenie Helicobacter pylori, które może być przyczyną dyspepsji. U osób, które nie zostaną skierowane na gastroskopię, test taki można wykonać nieinwazyjnie – zazwyczaj lekarz zleca wtedy test oddechowy.
Innym badaniem używanym w diagnostyce dyspepsji jest USG jamy brzusznej.
U dzieci wskazaniem do pogłębienia diagnostyki jest występowanie tzw. objawów alarmujących (m.in.: zaburzeń połykania, krwawienia z przewodu pokarmowego, bólu budzącego dziecko, przewlekłej biegunki, zmian okołoodbytniczych, zahamowania tempa wzrostu, opóźnień dojrzewania itp.).
Leczenie i leki stosowane w dyspepsji (niestrawności)
W dyspepsji organicznej leczenie polega na wyleczeniu choroby będącej przyczyną dyspepsji lub odstawieniu leków powodujących dolegliwości.
Nie ma jednolitego schematu leczenia dyspepsji czynnościowej. Istnieje wiele metod postępowania, żadna nie jest skuteczna we wszystkich przypadkach. Aż u 30–60% chorych stwierdza się korzystny efekt placebo.
Tryb życia i dieta przy niestrawności
Możliwe sposoby leczenia:
- modyfikacja stylu życia i sposobu odżywiania:
- zaprzestanie palenia tytoniu,
- unikanie pokarmów lub napojów, które wywołują lub nasilają objawy dyspepsji (np. pokarmów tłustych i ostro przyprawianych),
- częste i nieobfite posiłki – nie należy spożywać ich w pośpiechu,
- preparaówy ziołowych – np. mięty, dziurawca, siemienia lnianego – nie należy stosować rutynowo, lekarz może je zalecić jako postępowanie uzupełniające lub w razie nieskuteczności leków
- psychoterapia.
Leczenie farmakologiczne dyspepsji (niestrawności)
Lekarz dobiera leki w zależności od dominujących objawów i nasilenia choroby. Najczęściej stosuje się:
- w przypadku bólu w górnej części brzucha – leki zmniejszające wydzielanie kwasu solnego (można stosować doraźnie), a uzupełniająco lub alternatywnie – leki zobojętniające kwas w żołądku,
- w przypadku dolegliwości występujących po posiłkach (uczucie pełności, nudności) – leki prokinetyczne (itopryd),
- w razie nieskuteczności powyższych – leki przeciwdepresyjne,
- leki rozkurczowe (gdy dominuje ból).
Należy zaznaczyć, iż omówione tu leczenie jest typowym leczeniem objawowym (zmniejszającym czy łagodzącym objawy), a nie leczeniem przyczynowym – bo, jak wspomniano wyżej, przyczyny dyspepsji czynnościowej nie są znane.
Są pacjenci, którym żadne wyżej wymienione leki nie pomagają. Wtedy może istnieć potrzeba zweryfikowania rozpoznania, a niekiedy poprzestać tylko na psychoterapii i „eksperymentach” dietetycznych. Pacjenci często sami (bez inspiracji lekarskiej) narzucają sobie bardzo rygorystyczne diety. Twierdzą na przykład, że jedyne potrawy, które im nie szkodzą, to suche bułki i woda. Jednak racjonalnych podstaw do takich zachowań nie ma.
Czy możliwe jest całkowite wyleczenie dyspepsji (niestrawności)?
U części pacjentów dolegliwości po kilku miesiącach czy latach mijają – i to często niezależnie od tego, czy przyjmowali jakieś leki. U innych trwają w różnym nasileniu przez wiele lat. Są też osoby, którym objawy dyspeptyczne towarzyszą przez całe (czasem bardzo długie) życie. Z bardzo dużym prawdopodobieństwem można powiedzieć, że dyspepsja czynnościowa nie skraca życia i nie jest wstępem do żadnej groźnej, organicznej choroby (np. raka żołądka lub wrzodu trawiennego). Na pewno w jakiejś mierze upośledza ona jakość codziennego funkcjonowania, ale nie powinna wpływać na aktywność życiową (zawodową) i nie stanowi podstawy do ubiegania się o urlopy zdrowotne czy renty inwalidzkie.