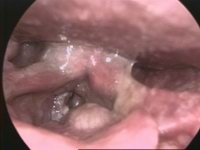
Co to jest rak jamy ustnej?
Nowotwory złośliwe jamy ustnej to zróżnicowana grupa chorób (różnice dotyczą zarówno ich lokalizacji, jak budowy oraz przebiegu klinicznego). W jamie ustnej najczęściej spotka się raki płaskonabłonkowe. Do tej grupy należą raki rozwijające się pierwotnie w obrębie tzw. ruchomej (przedniej) części języka oraz dna jamy ustnej. Jednak pod pojęciem „nowotworów jamy ustnej” rozumie się również nowotwory rozwijające się w innych okolicach, chociaż występujące rzadko (rak trójkąta zatrzonowcowego, rak wyrostka zębodołowego, rak podniebienia twardego i rak policzka). Raki gruczołowe (gruczolakoraki) w obrębie jamy ustnej są bardzo rzadkie i rozwijają się zazwyczaj w drobnych śliniankach rozmieszczonych w obrębie całej jamy ustnej.
Jak często występują raki jamy ustnej?
Jest to grupa dość rzadkich nowotworów – liczba wszystkich tworzących tę grupę nowotworów rozpoznawanych każdego roku w Polsce przekracza nieznacznie 1000 zachorowań. Liczba zgonów z powodu nowotworów złośliwych jamy ustnej sięga około 2/3 tej liczby.
Kobiety chorują 2–4 krotnie rzadziej niż mężczyźni.
Jakie są czynniki ryzyka raków jamy ustnej?
Do najważniejszych czynników zachorowania na raka jamy ustnej należą szkodliwe rakotwórcze substancje zawarte w dymie tytoniowym. Sposób palenia tytoniu (papierosy czy fajka) nie wpływa istotnie na zmniejszenie tego ryzyka. Nie można pominąć bardzo niekorzystnego wpływu innych czynników, takich jest działanie mocnego alkoholu (zwłaszcza jeśli jest spożywany często), a także brak troski o higienę jamy ustnej (brak higieny powoduje powstawanie przewlekłego stanu zapalnego w jamie ustnej, który z kolei wywołuje zmiany w komórkach, a one po odpowiednio długim czasie mogą ulec przemianie w komórki złośliwe). Zwraca się także uwagę na mechanicznie drażnienie błony śluzowej jamy ustnej przez źle dobrane lub uszkodzone protezy stomatologiczne – to także jest mechanizm zwiększający ryzyko zachorowania na raka jamy ustnej.
Ponadto, podobnie jak w przypadku wielu innych nowotworów górnego odcinka przewodu pokarmowego oraz układu oddechowego, znany jest rakotwórczy wpływ zakażenia wirusem brodawczaka ludzkiego (Human papilloma virus – HPV).
Jak rozpoznaje się raka jamy ustnej?
Stwierdzenie guza w obrębie jamy ustnej jest zazwyczaj dość łatwe – rozwijające się w tym obszarze nowotwory stosunkowo prosto dostrzec podczas zabiegów higienicznych jamy ustnej. Często łatwo je wyczuć jako zwracający uwagę nowy element w jamie ustnej. Ponieważ rozwój tych nowotworów, ze względu na ich lokalizację, wiąże się ze stosunkowo wczesnym tworzeniem przerzutów w regionalnych szyjnych węzłach chłonnych, nie wolno bagatelizować żadnych zmian pojawiających się w jamie ustnej.
Czasem, jeśli doszło już do powstania przerzutów, uwagę chorego w pierwszej kolejności zwraca wyczuwalny guz na szyi – odpowiadający powiększonemu, zajętemu przez przerzut raka węzłowi chłonnemu.
Jakie badania diagnostyczne wykonuje się zazwyczaj?
Niezbędnym warunkiem potwierdzenia rozpoznania raka jamy ustnej jest pobranie wycinka ze zmiany. W ten sposób można – na podstawie badania mikroskopowego – potwierdzić złośliwy charakter guza i precyzyjne określić jego typ oraz tzw. stopień zróżnicowania histologicznego (tj. stopień agresywności biologicznej).
Ponadto, zgodnie z regułami onkologii, lekarz zleca zazwyczaj następujące badania: USG szyi z oceną szyjnych węzłów chłonnych, a także ewentualnie biopsję aspiracyjną cienkoigłową (BAC) powiększonych i podejrzanych węzłów (w celu potwierdzenia obecności przerzutów raka), w przypadku wątpliwości dotyczących miejscowego i regionalnego zaawansowania nowotworu wykonuje się inne badania obrazowe, np. TK lub MRI głowy i szyi, jeśli na podstawie oceny klinicznej zachodzi podejrzenie naciekania żuchwy, konieczne jest wykonanie pantomogramu (zdjęcia rentgenowskiego zakrzywionych struktur szczęki i żuchwy).
Podobnie jak w przypadku innych nowotworów, należy wykonać badania pozwalające na ocenę zaawansowania choroby – przede wszystkim zdjęcie radiologiczne klatki piersiowej (ewentualnie tomografię komputerową klatki piersiowej wraz z oceną głowy i szyi), USG jamy brzusznej i ewentualnie inne badania, zależnie od sytuacji klinicznej.
Jak leczy się raka jamy ustnej?
Leczenie raka jamy ustnej zależy do dwóch zasadniczych czynników: po pierwsze od dokładnej lokalizacji anatomicznej, a po drugie od stopnia zaawansowania choroby. W przypadku guzów niedużych, bez zajęcia regionalnych węzłów chłonnych, leczenie polega zazwyczaj na wycięciu guza z marginesem. Jeśli guz cechuje się dużą agresywnością biologiczną (stopień zróżnicowania histologicznego oceniono jako G3), to zazwyczaj – mimo braku przerzutów w szyjnych węzłach chłonnych – zaleca się wycięcie węzłów chłonnych górnej części szyi lub poddanie ich napromienianiu.
Jeśli guz jest nieco bardziej zaawansowany miejscowo (większy), ale nie stwierdzono przerzutów w regionalnych węzłach chłonnych, wówczas zazwyczaj wycina się guz wraz z odpowiednią grupą węzłów chłonnych szyjnych; leczenie często uzupełnia się pooperacyjną radioterapią.
W przypadku guzów, które naciekają sąsiednie struktury (np. żuchwę), zakres operacji jest bardziej rozległy i obejmuje wycięcie fragmentów kostnych z zachowaniem odpowiedniego marginesu, a także usunięcie odpowiedniej grupy węzłów chłonnych. Ponadto niemal zawsze stosuje się pooperacyjną radioterapię lub chemioterapię skojarzoną z radioterapią.
Jeśli przed operacją stwierdzono, że węzły chłonne są zajęte, to wówczas niezależnie od wielkości ogniska pierwotnego usuwa się wspomniane węzły (po obu stronach szyi), a leczenie uzupełnia się radioterapią lub chemioterapią.
W przypadku pacjentów, u których wycięcie guza nie jest możliwe, stosuje się radioterapię lub chemioterapię, albo łączy się obie te metody. Czasem, jeśli za pomocą takiego postępowania udało się zmniejszyć guz do wielkości, w której wycięcie w całości jest możliwe, podejmuje się operację. Trzeba jednak podkreślić, że operacja ma sens i przynosi choremu korzyść tylko wówczas, gdy udaje się guz usunąć w całości. Częściowe wycięcie guza naraża chorego na zagrożenia związane z operacją, nie przynosząc mu w zamian żadnych długoterminowych korzyści.
U chorych, u których w badaniach wstępnych stwierdzono przerzuty odległe, najczęściej stosuje się chemioterapię.