Reaktywne zapalenie stawów (zespół Reitera) to zapalenie kilku stawów, głównie kończyn dolnych i przyczepów ścięgnistych, poprzedzone zakażeniem, najczęściej przewodu pokarmowego lub narządów moczowo-płciowych. Głównym objawem jest ból i obrzęk pojedynczego stawu lub kilku stawów.
Co to jest reaktywne zapalenie stawów i jakie są jego przyczyny?
Reaktywne zapalenie stawów (dawniej: zespół Reitera) to choroba zapalna stawów pojawiająca się po wcześniejszej infekcji, najczęściej dotyczącej przewodu pokarmowego albo narządów płciowych. Za zakażenie, po którym dochodzi do reaktywnego zapalenia stawów, najczęściej odpowiadają tzw. pałeczki jelitowe (np. Salmonella, Yersinia, Shigella), Campylobacter i chlamydie (Chlamydia trachomatis, Chlamydia pneumoniae).
Miejscowa odpowiedź układu odpornościowego na bakterie lub ich fragmenty obecne w stawach powoduje wystąpienie stanu zapalnego. Objawia się zapaleniem jednego lub kilku stawów (a także ich przyczepów ścięgnistych), asymetrycznie, zazwyczaj kończyn dolnych.
Jak często występuje reaktywne zapalenie stawów?
Reaktywne zapalenie stawów występuje u 1–4% pacjentów, u których wcześniej doszło do infekcji drobnoustrojami, które mogą potencjalnie spowodować wystąpienie reaktywnego zapalenia stawów. Oznacza to, że na sto osób, które przeszły zakażenie (np. przewodu pokarmowego lub narządów płciowych) potencjalnie niebezpiecznymi drobnoustrojami, na reaktywne zapalenie stawów zachorują nie więcej niż 4 osoby.
Reaktywne zapalenie stawów (zespół Reitera) - objawy
Reaktywne zapalenie stawów rozwija się w ciągu około 6 tygodni po infekcji (najczęściej przewodu pokarmowego lub narządów płciowych), która sama w sobie może przebiegać łagodnie, a nawet nie powodować zauważalnych objawów.
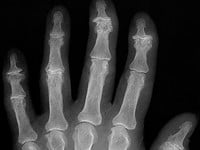
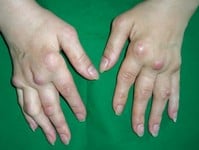
Głównym objawem jest ból i obrzęk pojedynczego stawu lub kilku stawów, najczęściej kończyn dolnych. Zapalenie stawów jest niesymetryczne – występuje tylko na jednej kończynie, chociaż czasami dotyczy innych lokalizacji. Towarzyszyć może temu ból pleców, krzyża i pośladków, czasem także ból pięt z ich obrzękiem powodujący trudności w chodzeniu. Nasilenie objawów dotyczących układu ruchu może być różne.
Na narządach płciowych mogą się pojawić niebolesne zmiany w postaci pęcherzyków, nadżerek lub plamek. Towarzyszyć temu może wyciek z cewki moczowej lub pochwy u kobiet oraz ból przy oddawaniu moczu.
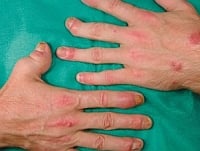
Na podeszwach stóp może się pojawić wysypka i nadmierne łuszczenie skóry, towarzyszyć temu mogą także zmiany skórne na dłoniach w postaci krostkowej wysypki. Na paznokciach mogą wystąpić przebarwienia – żółtawe lub szare, zgrubienia i bruzdowate wgłębienia. Na błonie śluzowej jamy ustnej i języka mogą pojawić się afty. Czasem do objawów dołącza tzw. rumień guzowaty, czyli mnogie czerwone guzy w skórze.
Zmiany mogą dotyczyć także narządu wzroku – zapalenie spojówek, czyli zaczerwienienie, łzawienie, czasem z obrzękiem powieki, a także ostre zapalenie przedniego odcinka błony naczyniowej oka, czyli ból jednego oka połączony z niewyraźnym widzeniem, łzawieniem, zaczerwieniem i światłowstrętem.
U części pacjentów występują też objawy ogólne, takie jak złe samopoczucie, osłabienie i gorączka.
Ponadto, w rzadszych przypadkach, u osób chorujących długo, mogą się pojawić zmiany w sercu, zapalenie błon surowiczych, mikroskopowe zapalenie jelit, a także, sporadycznie, zapalenie opon mózgowo-rdzeniowych.
Co robić w przypadku wystąpienia objawów reaktywnego zapalenia stawów?
W razie wystąpienia objawów reaktywnego zapalenia stawów należy się zgłosić do lekarza. Jeśli chorobie towarzyszą objawy ogólne (gorączka, znaczne osłabienie), wizyta taka powinna się odbyć pilnie. W przypadku zaburzeń widzenia, światłowstrętu, silnego bólu oka należy niezwłocznie zgłosić się do okulisty.
Reaktywne zapalenie stawów (zespół Reitera) - rozpoznanie
Ostateczne rozpoznanie ustala zazwyczaj lekarz reumatolog po zbadaniu pacjenta, zebraniu szczegółowego wywiadu i wyników badań dodatkowych.
Podczas badania lekarz będzie oceniał cechy świadczące o zapaleniu stawu:
- ból
- zaczerwienienie
- obrzęk
- nadmierne ocieplenie
- ograniczenie ruchomości
- zmian skórnych
- zaczerwienienia oka
- problemów ze wzrokiem
- bólu pleców.
Ważne jest, żeby dokładnie opowiedzieć lekarzowi o przebytych infekcjach poprzedzających wystąpienie objawów. Szczególną uwagę należy zwrócić na infekcje:
- przewodu pokarmowego – biegunki, wymioty oraz
- narządów płciowych – wydzielinę z cewki moczowej, świąd lub ból, nieprawidłową wydzielinę z pochwy, ból przy oddawaniu moczu.
Lekarz podstawowej opieki zdrowotnej lub reumatolog zleci podstawowe badania krwi. U chorych na reaktywne zapalenie stawów zwykle obserwuje się zwiększenie wartości OB i stężenia białka C-reaktywnego (CRP), czyli wskaźniki toczącego się stanu zapalnego w organizmie, zwiększoną liczbę leukocytów i płytek krwi, zmniejszone stężenie hemoglobiny. Ponadto lekarz zleci badania bakteriologiczne stolca, moczu i ewentualnie płynu pobranego podczas nakłucia stawu w poszukiwaniu drobnoustrojów oraz badania serologiczne krwi, które stwierdzają obecność przeciwciał przeciwko określonym drobnoustrojom. Lekarz zleci też badanie na obecność antygenu HLA-B27, który jest obecny u przeważającej większości chorych na reaktywne zapalenie stawów.
Lekarz zleci także badania obrazowe, takie jak RTG, ultrasonografię lub rezonans magnetyczny. Pozwalają one ocenić występowanie stanu zapalnego stawów kręgosłupa, kostnienia więzadeł i ścięgien. Badania rezonansu magnetycznego i ultrasonograficzne cechują się większą czułością i wykrywają wczesne zmiany w błonie maziowej, ścięgnach, a także stawach krzyżowo-biodrowych (rezonans magnetyczny).
Reaktywne zapalenie stawów (zespół Reitera) - leczenie
Sposób leczenia reaktywnego zapalenia stawów zależy od zaawansowania choroby oraz rodzaju objawów występujących u danego pacjenta.
W początkowym okresie stosuje się głównie niesteroidowe leki przeciwzapalne. W zależności od liczby zajętych procesem chorobowym stawów podaje się także glikokortykiosteroidy w postaci zastrzyków dostawowych oraz doustnie.
Jeśli te środki okażą się nieskuteczne, wprowadza się leki reumatologiczne (tzw. leki modyfikujące przebieg choroby), takie jak sulfasalazyna, metotreksat, azatiopryna czy sole złota. W ciężkich przypadkach stosuje się tak zwane leki biologiczne: infliksymab, etanercept lub adalimumab.
Ponadto stosuje się leczenie łagodzące objawy pozastawowe, na zmiany skórne oraz na błony śluzowe narządów płciowych podaje się miejscowo maści i kremy powodujące zmiękczenie zrogowaciałych warstw naskórka i jego szybsze złuszczenie (np. preparaty salicylanów lub maści steroidowe). Przy objawach ocznych stosuje się krople z glikokortykosteroidami lub rozszerzające źrenice. Przy stwierdzeniu czynnego zakażenia drobnoustrojami potencjalnie powodującymi reaktywne zapalenie stawów, do leczenia włącza się odpowiednie antybiotyki.
Ważnym elementem leczenia jest ograniczenie aktywności fizycznej (chodzenia, jeśli zapalenie stawów dotyczy kończyn dolnych) i fizjoterapia.
Czy jest możliwe całkowite wyleczenie reaktywnego zapalenia stawów?
Tak, rokowanie w przypadku reaktywnego zapalenia stawów jest dobre, choroba ustępuje w większości przypadków nawet u pacjentów z ciężkimi zmianami.
Niemniej u około 15% pacjentów dochodzi do rozwinięcia się niepełnosprawności ruchowej związanej z zajęciem stawów kończyn dolnych i kręgosłupa.
U bardzo niewielkiej grupy pacjentów mogą się rozwinąć powikłania dotyczące narządu wzroku – zaćma lub utrata widzenia.
Co robić, aby uniknąć zachorowania na reaktywne zapalenie stawów?
Reaktywne zapalenie stawów jest procesem wtórnym, wywołanym przez poprzedzającą je infekcję. Nie jest możliwe zastosowanie profilaktyki całkowicie eliminującej ryzyko infekcji, ale zaleca się prowadzenie higienicznego trybu życia. Ponieważ częstą przyczyną reaktywnego zapalenia stawów jest infekcja chlamydiami przenoszona (m.in.) drogą płciową, dlatego należy stosować profilaktykę zakażeń przenoszonych w ten sposób (unikać przypadkowych partnerów seksualnych, stosować środki zmniejszające ryzyko przeniesienia infekcji np. prezerwatywy itp.), a w przypadku zdiagnozowanej choroby leczyć także partnera seksualnego.