Co roku w dniu 18 listopada obchodzimy Europejski Dzień Wiedzy o Antybiotykach. W 2019 r. głównym tematem Europejskiego Dnia Wiedzy o Antybiotykach nadal będzie propagowanie racjonalnego stosowania antybiotyków, zarówno wśród społeczeństwa, jak i profesjonalistów medycznych.
Fot. iStock.com
Występowanie bakterii opornych na antybiotyki stało się codziennym problemem szpitali w całej Europie.
Niewłaściwe stosowanie antybiotyków może powodować infekcję bądź kolonizację pacjentów bakteriami opornymi na antybiotyki, takimi jak: Staphylococcus aureus (MRSA) opornymi na meticylinę, enterokokami (VRE) wankomycynoopornymi oraz wieloopornymi pałeczkami Gram-ujemnymi. Niewłaściwe stosowanie antybiotyków wiąże się z podwyższoną częstością pojawiania się zakażeń Clostridium difficile.
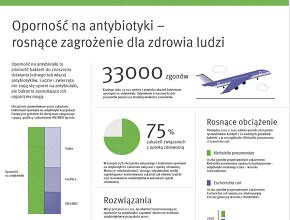
Występowanie, selekcja oraz rozprzestrzenianie opornych bakterii stanowi zagrożenie bezpieczeństwa pacjentów w szpitalach: zakażenia wywołane bakteriami opornymi na antybiotyki powodują wzrost zachorowalności i śmiertelności pacjentów jak również wydłużenie okresu hospitalizacji, oporność na antybiotyki często prowadzi do opóźnienia włączania właściwej terapii antybiotykowej, niewłaściwa bądź opóźniona terapia antybiotykowa u pacjentów z ciężkimi zakażeniami wiąże się z gorszymi wynikami leczenia oraz niejednokrotnie śmiercią pacjenta, liczba antybiotyków będących w badaniach klinicznych jest niewielka i, jeśli oporność na antybiotyki będzie nadal wzrastać, nie będzie antybiotyków gwarantujących efektywną terapię.
W jaki sposób stosowanie antybiotyków wiąże się z powyższym problemem? Pacjenci hospitalizowani z dużym prawdopodobieństwem zostaną poddani terapii antybiotykowej, która w 50% przypadków może być nieskuteczna. Niewłaściwe stosowanie antybiotyków w szpitalach jest jednym z głównych czynników, powodujących powstawanie oporności na antybiotyki.
Niewłaściwe stosowanie antybiotyków może przejawiać się w następujących działalniach: gdy antybiotyki przepisywane są na wyrost, gdy terapia antybiotykowa włączana jest zbyt późno u poważnie chorych pacjentów, gdy spektrum terapii antybiotykowej jest zbyt wąskie bądź zbyt szerokie, gdy dawka antybiotyku jest zbyt niska bądź zbyt wysoka w porównaniu z dawką właściwą dla danego pacjenta, gdy trwanie terapii antybiotykowej jest zbyt krótkie bądź zbyt długie, gdy terapia antybiotykowa nie zmienia się na celowaną wraz z dostępnością wyniku badania mikrobiologicznego.
Wielorakie strategie takie jak edukacja, stosowanie rekomendacji terapeutycznych opartych na faktach naukowych (EBM) i polityki antybiotykowe, konsultowanie lekarzy specjalistów chorób zakaźnych, mikrobiologów lub farmaceutów, mogą skutkować prowadzeniu lepszej terapii antybiotykowej a tym samym zmniejszeniem oporności na antybiotyki.
Monitorowanie oporności na antybiotyki oraz ich zużycia w szpitalach dostarczyło pożytecznych informacji przydatnych w empirycznej terapii antybiotykowej u ciężko chorych pacjentów.
Właściwa profilaktyka antybiotykowa w chirurgii (odpowiedni czas rozpoczęcia oraz trwania kuracji) wiąże się z niższym ryzykiem zakażeń ran pooperacyjnych oraz niższym ryzykiem pojawienia się bakterii opornych na antybiotyki.
Badania wskazują, iż w niektórych przypadkach można zalecić krótszy czas leczenia bez wpływu na wynik leczenia, co również wpływa na niższą frekwencję oporności na antybiotyki.
Pobieranie próbek mikrobiologicznych przed rozpoczęciem empirycznej terapii antybiotykowej, monitorowanie wyników posiewów oraz uaktualnianie leczenia antybiotykami w oparciu o wyniki badań stanowią czynniki zmniejszające nadmierne i niewłaściwe stosowanie antybiotyków.