Co to jest polio?
Polio, zwane nagminnym porażeniem dziecięcym, nagminnym zapaleniem rogów przednich rdzenia kręgowego lub chorobą Heinego-Medina (łac. poliomyelitis anterior acuta, ang. poliomyelitis) jest groźną ostrą chorobą zakaźną wywołaną przez trzy typy wirusów polio z rodziny enterowirusów, która może prowadzić do rozwoju porażeń mięśni i trwałego kalectwa.
Historia polio
Do XIX wieku, do czasu pandemii, polio występowało sporadycznie. Od czasu pandemii polio występuje powszechnie w populacjach nieszczepionych. Liczba zachorowań spektakularnie się zmniejszyła po wprowadzeniu masowych szczepień ochronnych. Wkrótce WHO zainicjowało program globalnej eradykacji polio za pomocą powszechnych szczepień. Na początku XX wieku udało się wyeliminować zachorowania endemiczne na kontynencie europejskim i WHO uznała Europę za obszar wolny od polio. Wszyscy ludzie, a szczególnie osoby podróżujące na tereny endemiczne, powinny być uodpornieni przeciwko polio. W Polsce choroba obecnie nie występuje endemicznie. Ze względu na wprowadzone powszechne szczepienia dzieci (zgodnie z PSO 2016 dzieci otrzymują w pierwszym roku życia 3 dawki inaktywowanej szczepionki IPV, a w drugim roku życia dawkę przypominającą szczepionki IPV) zachorowania na polio powinny być coraz rzadsze, jednak wciąż mogą zdarzyć się w Polsce osoby nieszczepione, z racji zaniedbań lub z powodów światopoglądowych. Zachorowania osób zaszczepionych są możliwe, ale występują rzadko. Polio i porażenia wiotkie podlegają obowiązkowi zgłaszania i szczepień ochronnych.
Polio na świecie - sytuacja obecna
W 2014 roku polio nadal występowało endemicznie w Nigerii, Afganistanie i Pakistanie, a pojedyncze przypadki rejestrowano w Etiopii, Kamerunie, Kenii, Somalii, Syrii i Izraelu. Polio, monitorowane jako porażenie wiotkie, występuje w Polsce sporadycznie jedynie jako choroba przywleczona. W 2013 roku zgłoszono w Polsce ogółem 39 porażeń wiotkich, w tym 1 związane z wirusem szczepionkowym. Niestety, jest bardzo prawdopodobne, że liczba przypadków choroby będzie się zwiększała w związku z rozwojem ruchu turystycznego, napływem imigrantów z krajów endemicznego występowania polio i niestabilną sytuacją polityczną na Ukrainie, której następstwem może być zaniechanie powszechnych szczepień.
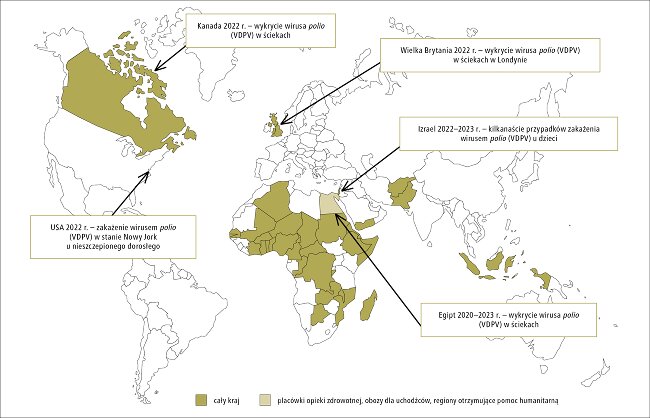
Ryc. Zagrożenie poliomyelitis na świecie oraz wskazania do szczepień przypominających przed podróżą. Źródło: Interna Szczeklika 2024
W jaki sposób wirusy wywołują polio?
Trzy szczepy wirusa polio zostały wyizolowane w 1948 roku przez Jonasa Salka. Okres wylęgania choroby wynosi od 9 do 12 dni. Po dostaniu się do organizmu drogą pokarmową wirusy polio replikują (mnożą się) w nabłonku jelit. Następnie zajmują okoliczne węzły chłonne i dostają się do krwi, co nazwano wiremią pierwotną. U niektórych osób występuje po pewnym czasie znacznie bardziej nasilona wiremia wtórna. Wówczas wirusy polio rozprzestrzeniają się po całym organizmie oraz mogą zakażać neurony ruchowe rogów przednich rdzenia kręgowego, rdzenia przedłużonego i mostu.
Polio - sposoby przenoszenia wirusa
Choroba przenosi się drogą fekalno-oralną.
Polio - objawy
Polio może przyjmować postać kilku zespołów klinicznych. Najczęściej przebiega bezobjawowo lub jako lekka, nieswoista choroba gorączkowa (polio poronne), rzadziej jako aseptyczne zapalenie opon mózgowo-rdzeniowych i najrzadziej w postaci porażennej z towarzyszącym zajęciem mięśni. Choroba zwykle zaczyna się nieswoistymi objawami ostrego zakażenia wirusowego: niewysoką gorączką (1–3 dni, <39°C), dreszczami, bólami gardła i głowy, wymiotami, a także ogólnym osłabieniem i brakiem apetytu. Jeżeli dochodzi do zajęcia ośrodkowego układu nerwowego pojawiają się objawy, takie jak bóle głowy, sztywność karku, rzadziej zaburzenia świadomości. Przebieg kliniczny zapalenia opon mózgowo-rdzeniowych wywołanego przez wirus polio nie pozwala na jego odróżnienie od aseptycznych zapaleń opon wywołanych przez inne wirusy. Tylko niewielki odsetek zakażeń wirusem polio (poniżej 1%) przebiega z porażeniami mięśni szkieletowych. Wówczas w fazie mózgowej choroby pojawia się duża bolesność mięśni, przeczulica, parestezje i skurcze mięśniowe.
Porażenia mięśni mają charakter wiotki i z reguły są asymetryczne. W zależności od lokalizacji zajętych neuronów ruchowych mogą wystąpić: zaburzenia połykania, zatrzymanie moczu lub objawy zapalenia mózgu. Postać porażenna polio dotyczy przede wszystkim starszych dzieci i dorosłych. Ciężki przebieg występuje ponadto wśród ciężarnych i chorych z zaburzeniami odporności typu humoralnego (agammaglobulinemia, zakażenie HIV, pacjenci po przeszczepieniu narządów).
Jak lekarz stawia diagnozę polio?
Podejrzenie polio można wysunąć na podstawie wywiadu wskazującego na pobyt w strefie endemicznego występowania choroby lub kontakt z chorym przy braku odporności poszczepiennej. Objawami klinicznymi, które mogą naprowadzić na właściwe rozpoznanie są asymetryczne porażenia wiotkie, czyli przebiegające ze zmniejszonym napięciem mięśni. Podstawą pewnego rozpoznania polio jest wyizolowanie wirusa polio z wymazu z nosogardła lub kału.
Co robić w przypadku wystąpienia polio?
W przypadku uzasadnionego podejrzenia polio należy niezwłocznie zgłosić się do lekarza. Zdecydowana większość chorych na polio wymaga leczenia szpitalnego. Chociaż polio występuje w Polsce bardzo rzadko, nieszczepione osoby wyjeżdżające w rejony endemiczne są narażone na realne ryzyko zakażenia.
Polio - leczenie
Leczenie polio, z powodu braku terapii przyczynowej, polega na odpoczynku, leczeniu podtrzymującym (wyrównywanie zaburzeń gospodarki wodno-elektrolitowej i zaburzeń krzepnięcia) i objawowym (leki przeciwgorączkowe i przeciwbólowe). Długotrwale unieruchomieni chorzy wymagają profilaktyki choroby zakrzepowo-żylnej oraz gimnastyki oddechowej. Chorzy z porażeniami mięśni oddechowych wymagają wspomagania oddychania.
Czy jest możliwe całkowite wyleczenie polio?
Całkowite wyleczenie polio jest możliwe w przypadkach, które przebiegają bez porażeń. Objawy kliniczne choroby ustępują najczęściej samoistnie w ciągu kilku dni. Jedynie w rzadkich przypadkach dochodzi do ciężkiego przebiegu choroby i rozwoju powikłań. Przechorowanie polio pozostawia trwałą odporność w stosunku do typu wirusa, który wywołał zakażenie. Jeżeli dojdzie do rozwoju porażeń wiotkich, pozostaną one trwałymi następstwami polio.
Co trzeba robić po zakończeniu leczenia polio?
Jeżeli polio przebiegało łagodnie, zwykle wymaga jedynie oszczędzającego trybu życia do czasu powrotu dobrego samopoczucia. W rzadkich przypadkach porażeń poprawa stanu zdrowia może wymagać długotrwałej rehabilitacji i nie gwarantuje pełnego powrotu do zdrowia.
Polio - powikłania
Objawy kliniczne zakażenia wirusem polio, które przebiega bez zajęcia ośrodkowego układu nerwowego zwykle ustępują samoistnie w ciągu kilku dni bez pozostawienia jakichkolwiek następstw. Najgroźniejsze stałe powikłania polio polegają na uszkodzeniu komórek motorycznych rogów przednich rdzenia kręgowego oraz nerwów czaszkowych i trwałych porażeniach mięśni. Najgroźniejsze są porażenia mięśni oddechowych. Wtórne powikłania wynikają z unieruchomienia i upośledzonej wentylacji płuc. Są to niewydolność oddechowa i zastoinowe zapalenie płuc. Do czynników zwiększających ryzyko rozwoju powikłań należą: wiek (ryzyko powikłań zwiększa się z wiekiem), niedawne usunięcie migdałków, wstrzyknięcia domięśniowe, ciąża, zaburzenia odporność typu humoralnego oraz intensywny wysiłek fizyczny w czasie fazy mózgowej.
Profilaktyka polio - szczepienia
Profilaktyka polio polega na szczepieniach ochronnych oraz przestrzeganiu higieny, gdyż choroba przenosi się drogą pokarmową, czyli fekalno-oralną. Szczepienia są bardzo skuteczne. Obecnie w Polsce stosuje się tylko szczepionki przeciwko polio zawierające wirusy zabite. Jest to tzw. szczepionka Salka; ang. Inactivated Poliovirus Vaccine – IPV, która zawiera 3 szczepy zabitych wirusów polio (typ I, II lub III). Jest przeznaczona do podawania domięśniowego lub podskórnego we wstrzyknięciu. Szczepionka wywołuje produkcję swoistych przeciwciał w klasie IgG, które chronią przed wiremią i zajęciem neuronów motorycznych, natomiast nie zabezpiecza przed zakażeniem przewodu pokarmowego dzikimi wirusami polio i dalszym ich rozprzestrzenianiem w populacji na drodze fekalno-oralnej.