HIV to ludzki wirus nabytego niedoboru odporności, który powoduje upośledzenie odporności zakażonej osoby. Objawy HIV zależą od fazy zakażenia, na początku mogą występować: zapalenie gardła, powiększenie węzłów chłonnych, gorączka, wysypka, ból mięśni i stawów, a następnie choroba wchodzi w okres bezobjawowy, który może trwać nawet wiele lat. Źródłem zakażenia jest osoba zakażona HIV, a zakażenie jest przenoszone przez krew, kontakt seksualny oraz z matki na dziecko podczas porodu lub przez mleko matki.
Co to jest HIV i jak przebiega zakażenie? Co to jest AIDS?
Zakażenie ludzkim wirusem nabytego niedoboru odporności (human immunodeficiency virus – HIV) to choroba przewlekła powodująca postępujące upośledzenie odporności osoby zakażonej. Do zakażenia dochodzi najczęściej drogą krwi, kontaktów seksualnych lub wertykalnie z matki na dziecko w okresie ciąży lub karmienia piersią. Pierwotnym rezerwuarem wirusa były małpy afrykańskie. Do przekroczenia bariery międzygatunkowej i zakażenia człowieka doszło około 100 lat temu. W latach 70. XX wieku z powodu łatwiejszego przemieszczania się ludności wirus przedostał się do Ameryki i Europy.
HIV należy do rodziny retrowirusów i atakuje przede wszystkim komórki układu odpornościowego – białe krwinki (limfocyty T CD4, monocyty, makrofagi) zlokalizowane we krwi, szpiku kostnym, przewodzie pokarmowym i ośrodkowym układzie nerwowym. Przebieg zakażenia jest uwarunkowany czynnikami zależnymi od gospodarza (czynniki genetyczne, np. zróżnicowane receptory dla HIV na białych krwinkach), wirusa (typ wirusa) oraz od drogi zakażenia i tego, które białe krwinki pierwsze ulegają zakażeniu wirusem. Postęp choroby prowadzi do stałego zmniejszania się liczby krwinek białych i intensyfikacji namnażania się wirusa. Zwykle po 8–10 latach od zakażenia dochodzi do rozwoju zespołu nabytego niedoboru odporności (acquired immunodeficiency syndrome – AIDS), ale czas ten może się wahać od 1 roku do wielu lat. Cechą charakterystyczną, na podstawie której w Europie rozpoznaje się AIDS, jest wystąpienie u osoby zakażonej określonej choroby oportunistycznej. Jest to stan zwiększonej podatności organizmu na wszelkie czynniki chorobotwórcze oraz zwiększonego ryzyka rozwoju choroby nowotworowej. Czynniki chorobotwórcze będące przyczyną chorób oportunistycznych nie powodują objawów chorobowych u osoby z prawidłową funkcją układu immunologicznego, ale w stanie upośledzonej odporności, takim jak AIDS, stanowią przyczynę ciężkich, bezpośrednio zagrażających życiu chorób.
Wyróżnia się 2 typy ludzkiego wirusa nabytego niedoboru odporności – HIV-1 oraz HIV-2.
Zakażenia HIV-1 są najczęstsze i dotyczą głównie populacji krajów rozwiniętych Europy, Ameryki i Azji, występują też w Afryce, HIV-2 zaś występuje endemicznie w Afryce, zwłaszcza zachodniej, w Europie i USA wykryto pojedyncze przypadki.
HIV należy do najważniejszych wirusów przenoszonych drogą seksualną, przez krew oraz okołoporodowo (z matki na dziecko). Szacuje się, że od początku epidemii około 80 mln ludzi na świecie zakaziło się HIV, a 40 mln zmarło na AIDS. Szacuje się, że w 2018 r. na świecie żyło 37 mln osób zakażonych HIV i chorych na AIDS. Na świecie około 0,8% ludzi w wieku 15–49 lat jest zakażonych HIV. Odsetek ten jest różny w poszczególnych częściach świata: największy w Afryce Subsaharyjskiej (zakażona HIV jest 1 osoba na 20, istnieją jednak rejony, w których >30% populacji jest zakażone HIV), na Karaibach, w Azji Południowo-Wschodniej, na Ukrainie i w Rosji. Każdego roku 1,5–2 mln osób zakaża się HIV. Z powodu AIDS umiera 0,5–1 mln osób rocznie. Liczba osób objętych leczeniem antyretrowirusowym wynosiła w 2017 r. 21,7 mln (spośród 36,9 mln osób żyjących z HIV) i ciągle rośnie. Liczba nowych zakażeń oraz liczba zgonów z powodu AIDS stale, ale wolno się zmniejsza.
HIV w Polsce
W populacji polskiej od kilku lat większość nowych zakażeń HIV dotyczy osób, które zakaziły się poprzez niezabezpieczony prezerwatywą kontakt seksualny (homo- lub heteroseksualny). Liczba zakażeń HIV wykrywanych co roku w Polsce wynosiła w latach 90. Około 500, od 2011 r. przekracza 1100 przypadków rocznie i stale się zwiększa. Wzrost liczby przypadków dotyczy głównie mężczyzn utrzymujących kontakty seksualne z mężczyznami. Większość nowych zakażeń dotyczy osób w wieku 25–34 lat, znacząco wzrasta jednak liczba nowych zakażeń wykrywanych wśród osób >40. rż., a także późnych rozpoznań zakażenia osób >50. rż. Prawdopodobnie około 20% zakażeń HIV w Polsce pozostaje niewykrytych.
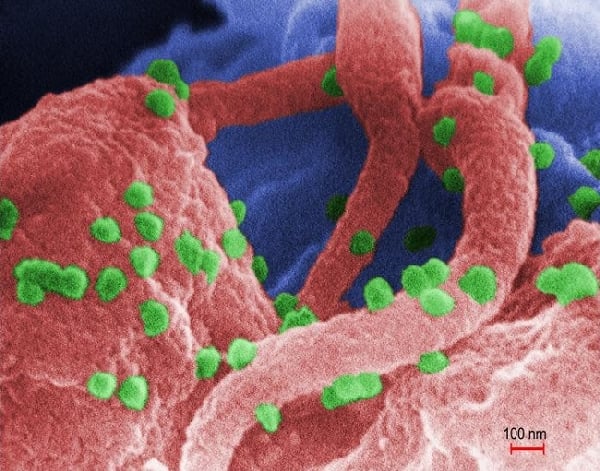
Wirus HIV-1 / Fot. CDC
Jak można zarazić się HIV?
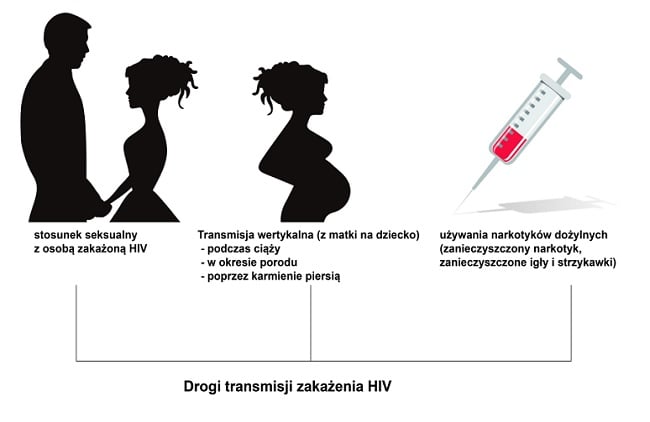
Zakażenie HIV jest przenoszone przez krew, w wyniku kontaktów seksualnych oraz wertykalnie z matki na dziecko w trakcie ciąży lub porodu oraz podczas karmienia piersią (ryc. poniżej). Obecnie nie wyróżnia się grup ryzyka, lecz mówi się raczej o ryzykownych zachowaniach. Do zakażenia HIV może dojść przy kontakcie z zakażoną krwią, nasieniem, wydzieliną z pochwy oraz ludzkim mlekiem. Transmisja wirusa drogą krwi dotyczy przede wszystkim używania narkotyków dożylnych (zanieczyszczony narkotyk, zanieczyszczone igły i strzykawki), ale ryzykowne jest też wykonywanie tatuażu lub piercingu w nieprofesjonalnym gabinecie.
Czynniki ryzyka:
- ryzykowne kontakty seksualne (tzn. niezabezpieczone prezerwatywą) z zakażonym i nieleczonym partnerem seksualnym lub partnerem o nieznanym statusie serologicznym,
- wstrzyknięcia substancji psychoaktywnych lub steroidów anabolicznych z użyciem wspólnych igieł i/lub strzykawek, a także przyjmowanie narkotyków donosowo za pomocą wspólnego banknotu lub słomki,
- poród, jeśli rodząca kobieta jest nieświadoma zakażenia HIV i nie przyjmuje leków
- zakłucia lub skaleczenia ostrym przedmiotem zanieczyszczonym krwią osoby zakażonej HIV (najczęściej związane z wykonywaną pracą, głównie wśród pracowników medycznych).
HIV jest dosyć wrażliwy na warunki środowiska, wskutek czego jednorazowy sprzęt medyczny oraz metody sterylizacji stosowane w szpitalach zapobiegają zakażeniom szpitalnym tym wirusem. Produkty medyczne pochodzenia ludzkiego ze stacji krwiodawstwa w Polsce, jak np. preparaty składników krwi, są uważane za bezpieczne.
Od ponad 10 lat w Polsce bada się krew krwiodawców metodami molekularnymi wykrywającymi materiał genetyczny HIV oraz wirusów zapalenia wątroby typu B i C.
Czy prezerwatywa chroni przed HIV?
Droga seksualna transmisji dotyczy przede wszystkim osób utrzymujących liczne kontakty seksualne z różnymi partnerami. Największym ryzykiem obarczone są kontakty seksualne pomiędzy mężczyznami. Stosowanie prezerwatyw zmniejsza ryzyko zakażenia HIV o 80–95%. Jednak należy pamiętać, że każdy stosunek seksualny z osobą zakażoną jest obarczony ryzykiem przeniesienia zakażenia HIV. Dlatego każda osoba mająca chorobę przenoszoną drogą płciową powinna wykonać test w kierunku zakażenia HIV. Transmisja wertykalna, czyli z matki na dziecko podczas ciąży i karmienia piersią, jest istotną drogą przenoszenia zakażenia w krajach rozwijających się, z trudnym dostępem do leków przeciwwirusowych. W Polsce każdej ciężarnej należy proponować test w kierunku zakażenia HIV. Ma to istotne znaczenie praktyczne, ponieważ wykrycie zakażenia we wczesnym okresie ciąży pozwala na szybkie włączenie leczenia przeciwwirusowego, a przez to redukcję wiremii HIV (czyli ilości wirusa we krwi) u matki i zmniejszenie ryzyka zakażenia płodu – leczona jest matka, a jednocześnie chronione jest nienarodzone dziecko. W Europie, przy łatwej dostępności mleka zastępczego, matkom zakażonym HIV nie zaleca się karmienia piersią, ponieważ wirus może być obecny w pokarmie kobiecym.
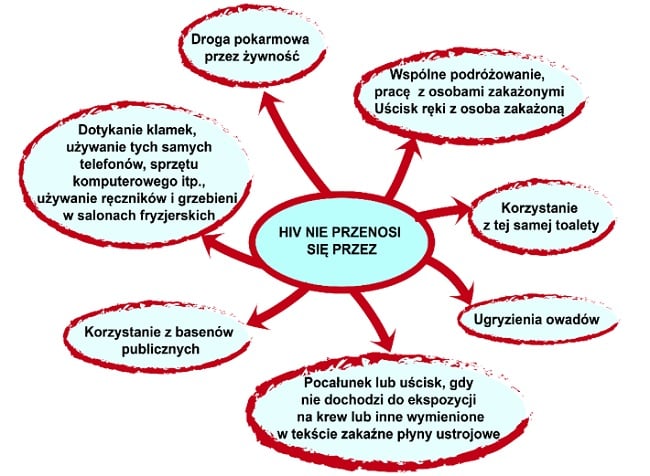
Stygmatyzacja społeczna osób zakażonych HIV i żyjących z AIDS powoduje, że osoby te często nie ujawniają swojego statusu zakażenia HIV. Wykluczenie społeczne jest przede wszystkim spowodowane obawą przed zakażeniem, wynikającą z niewystarczającej wiedzy na temat dróg przenoszenia wirusa HIV. Zakażenie nie przenosi się poprzez dotykanie tych samych przedmiotów, korzystanie z pływalni, ugryzienia owadów (zob. ryc.).
HIV – objawy
W przebiegu naturalnym zakażenia HIV wyróżnia się kilka stadiów klinicznych. Początkowo przebieg zakażenia jest bezobjawowy lub skąpoobjawowy, co utrudnia wczesne rozpoznanie choroby.
Po zakażeniu zazwyczaj występują fazy :
- ostra choroba retrowirusowa
- stadium bezobjawowe
- przetrwała uogólniona limfadenopatia
- stadium objawowe
- pełnoobjawowy AIDS
Ostra choroba retrowirusowa
Ostra choroba retrowirusowa rozwija się u większości osób zakażonych w ciągu 2–4 tygodni od ekspozycji na materiał zakaźny. Objawy występują nagle i utrzymują przez około 2 tygodni. Ostra choroba retrowirusowa przebiega najczęściej z gorączką (u ok. 75–85% chorych), nudnościami (70%), bólami mięśniowo-stawowymi (60%), wysypką grudkowo-plamistą z wykwitami o średnicy 0,5–1 cm na twarzy, tułowiu i dłoniach (60%), bólami głowy (50%), bólami gardła (45%), powiększeniem węzłów chłonnych (40%), bólami brzucha z biegunką, utratą apetytu (zob. ryc. poniżej).
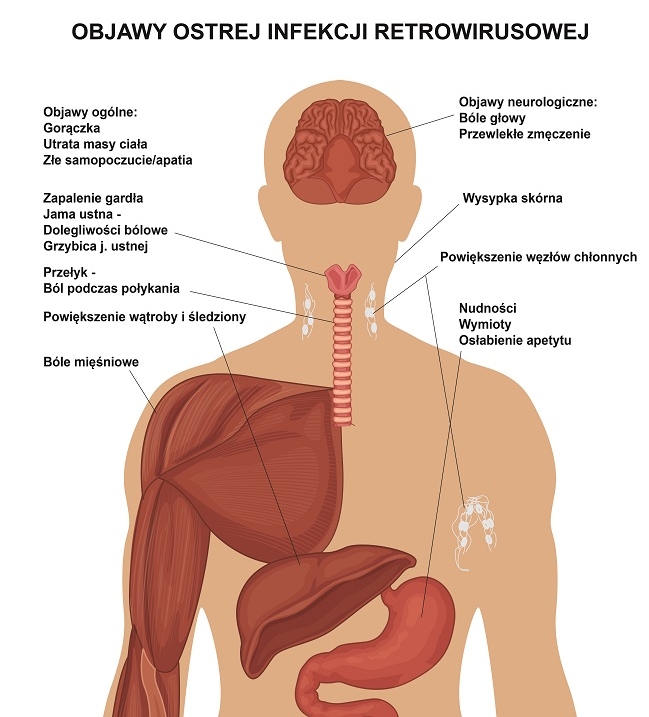
Charakterystyczna, często opisywana triada objawów – gorączka, zapalenie gardła i powiększenie węzłów chłonnych nie występuje u wszystkich zakażonych pacjentów. Skąpoobjawowy przebieg powoduje uśpienie czujności chorego, który nie zgłasza się na test w kierunku HIV. Należy zwrócić również uwagę na fakt, że ostra choroba retrowirusowa może mieć również przebieg bezobjawowy, co przy braku świadomości związanej z ryzykownym zachowaniem powoduje, że zakażenie wykrywa się późno, w zaawansowanym stadium.
W przebiegu ostrej choroby retrowirusowej chorzy mają bardzo wysoką wiremię HIV (czyli dużą liczbę kopii wirusa we krwi), dlatego ich płyny fizjologiczne zawierające wirusa (krew, nasienie, wydzielina z pochwy, mleko) są wysoce zakaźne. U większości chorych dochodzi do gwałtownego zmniejszenia liczby limfocytów CD4. Znaczne zmniejszenie liczby limfocytów CD4 może się wiązać z wystąpieniem chorób oportunistycznych już na tym wczesnym etapie zakażenia. Nasilone i przedłużające się objawy ostrej choroby retrowirusowej wskazują na duże ryzyko szybkiej progresji zakażenia do AIDS.
Stadium bezobjawowe zakażenia HIV
W tej fazie nie występują żadne objawy. Pojawia się ona po ustąpieniu ostrej choroby retrowirusowej. U osób nieleczonych lekami antyretrowirusowymi trwa od 1,5 roku do 15 lat.
Przetrwała uogólniona limfadenopatia
Przetrwałe uogólnione powiększenie węzłów chłonnych (limfadenopatia) zazwyczaj rozwija się w okresie końcowym ostrej choroby retrowirusowej. Definiuje się ją jako powiększenie węzłów chłonnych >1cm co najmniej w dwóch okolicach poza pachwinami, utrzymujące się ponad 3 miesiące. Najczęściej powiększeniu ulegają węzły chłonne szyjne i pachowe. W badaniu lekarskim wyczuwalne są pojedyncze, niebolesne, ruchome względem podłoża węzły chłonne. Ponadto może występować uczucie przewlekłego zmęczenia, ból głowy, powiększenie śledziony, częstsze zakażenia skóry, dróg oddechowych i przewodu pokarmowego.
Stadium objawowe zakażenia HIV
W tym okresie pojawiają się objawy, do których należą:
- półpasiec, zwłaszcza rozległy lub ponowne wystąpienie półpaśca
- inne choroby skóry i błon śluzowych
- tzw. angiomatoza bakteryjna (bacillary angiomatosis) – czerwone, brodawkowate zmiany skórne (przypominające mięsaka Kaposiego) wywołane zakażeniem Bartonella henselae
- leukoplakia włochata – gęsto skupione białawe grudki, nieostro odgraniczone od otoczenia, o nierównej powierzchni, niebolesne, zlokalizowane na bocznych powierzchniach języka i na wewnętrznej powierzchni policzków i warg, bardzo charakterystyczne dla zakażenia HIV
- kandydoza (zakażenie grzybami Candida) gardła lub pochwy i sromu – przetrwała, nawracająca lub oporna na leczenie
- dysplazja szyjki macicy oraz rak in situ szyjki macicy – spowodowane przewlekłym zakażeniem wirusem brodawczaka ludzkiego (HPV)
- gorączka utrzymująca się dłużej niż 1 mies.
- przewlekła biegunka utrzymująca się dłużej niż 1 mies.
- objawy małopłytkowości (zwłaszcza wybroczyny na podniebieniu twardym)
- listerioza
- neuropatia obwodowa (uszkodzenie nerwów obwodowych)
- zapalenie narządów miednicy mniejszej.
Należy pamiętać, że większość objawów może występować także w przebiegu innych chorób, więc ich pojawienie się nie oznacza jednoznacznie zakażenia HIV.
Pełnoobjawowy AIDS
W tej fazie pojawiają się tzw. choroby wskaźnikowe, czyli choroby, które niezwykle rzadko występują u osób, które nie są zakażone HIV. Dlatego też ich wystąpienie wskazuje na zakażenie HIV.
Choroby wskazujące na AIDS (wskaźnikowe):
- zakażenia oportunistyczne, czyli wywołane przez drobnoustroje, które u osób niezakażonych HIV nie wywołują choroby
- bakteryjne, nawracające zapalenie płuc
- nawracająca bakteriemia (zakażenie krwi) wywołana przez pałeczki Salmonella
- gruźlica płuc lub rozsiana pozapłucna
- rozsiane lub pozapłucne zakażenie Mycobacterium avium complex, Mycobacterium kansasii, Mycobacterium genavense lub innymi gatunkami
- kandydoza przełyku, oskrzeli, tchawicy lub płuc
- zapalenie płuc wywołane przez Pneumocystis jiroveci (dawniej P. carinii)
- histoplazmoza rozsiana lub pozapłucna
- kokcydioidomykoza rozsiana lub pozapłucna
- kryptokokoza pozapłucna
- izosporoza (cykloizosporoza) przewlekła jelitowa
- kryptosporydioza przewlekła jelitowa
- zakażenia HSV – przewlekłe owrzodzenia zapalenie oskrzeli, płuc lub przełyku
- cytomegalia (poza wątrobą, śledzioną, węzłami chłonnymi), cytomegalowirusowe zapalenie siatkówki z utratą widzenia
- toksoplazmoza ośrodkowego układu nerwowego
- postępująca wieloogniskowa leukoencefalopatia (PML)
- zakażenia bakteryjne mnogie lub nawracające
- nowotwory wskazujące na AIDS
- mięsak Kaposiego
- chłoniaki – chłoniak rozlany z dużych komórek B, chłoniak Burkitta, pierwotny chłoniak OUN)
- inwazyjny rak szyjki macicy
- zespoły chorobowe wskazujące na AIDS
- encefalopatia związana z zakażeniem HIV (HIV-associated dementia – HAD)
- zespół wyczerpania spowodowany zakażeniem HIV.
Co robić w przypadku wystąpienia objawów zakażenia HIV?
W przypadku podejrzenia zakażenia HIV należy zgłosić się do lekarza rodzinnego celem wykonania badania w kierunku zakażenia HIV. Wczesne rozpoznanie zakażenia poprawia rokowanie i (pod warunkiem systematycznego leczenia) zmniejsza ryzyko zgonu z powodu HIV/AIDS i chorób związanych z zakażeniem, poprawia jakość życia. Świadomość zakażenia HIV u osoby zakażonej i regularne leczenie zmniejszają ryzyko przeniesienia HIV na inne osoby.
Testy na HIV. W jaki sposób ustala się rozpoznanie zakażenia HIV?
Badanie w kierunku HIV wykonuje się standardowo z krwi żylnej. Wstępnie wykonuje się test przesiewowy. Dostępne są testy wykrywające przeciwciała (produkowane przez organizm po kontakcie z HIV) lub przeciwciała i antygen p24 HIV (określona cząstka wirusa). W przypadku dodatniego testu przesiewowego, należy go powtórzyć, aby np. wyeliminować ewentualny błąd laboratoryjny. Dwukrotnie dodatni wynik testu przesiewowego należy zawsze potwierdzić testem Western-blot o dużej swoistości względem wirusa lub HIV RNA.
Ujemne wyniki testów przesiewowych nie wymagają weryfikacji. Należy jednak pamiętać o oknie serologicznym, czyli czasie od zakażenia do momentu wytworzenia przeciwciał przez organizm, kiedy we krwi pacjenta nie są one jeszcze wykrywane, mimo że jest zakażony. Trwa to około 6 tygodni (patrz niżej).
W Polsce badania w kierunku HIV są wykonywane nieodpłatnie:
- imiennie z finansowania NFZ na podstawie skierowania lekarskiego
- anonimowo u osoby zainteresowanej zgłaszającej się do jednego z sieci Punktów Konsultacyjno-Diagnostycznych finansowanego przez Ministerstwo Zdrowia i Krajowe Centrum do spraw AIDS
- u każdej osoby, która zamierza być krwiodawcą.
Każdej osobie wykonującej badanie imiennie lub anonimowo test w kierunku HIV w Punkcie Konsultacyjno-Diagnostycznym oferuje się nieodpłatną konsultację lekarska, w trakcie której osoba zainteresowana ma możliwość uzyskania informacji na temat ewentualnego ryzyka zakażenia po potencjalnej ekspozycji na HIV oraz ustalenia dalszego postępowania diagnostycznego i/lub terapeutycznego w przypadku potwierdzenia zakażenia. Wynik badania w kierunku zakażenia HIV zawsze wydaje lekarz, niezależnie czy jest to wynik wskazujący na zakażenie (konieczność potwierdzenia testem Western-blot lub HIV RNA), czy też nie. Istnieje także telefon zaufania HIV/ AIDS.
Problemem diagnostycznym we wczesnej fazie zakażenia HIV jest tzw. okno serologiczne. Jest to okres następujący tuż po zakażeniu HIV, w którym testy w kierunku wirusa pozostają ujemne z powodu braku lub bardzo niskiego poziomu (poniżej progu wykrywalności testu) przeciwciał lub antygenu p24 HIV. Okno serologiczne w przypadku testów wykrywających tylko przeciwciała trwa zazwyczaj od 2 do 6 tygodni, czasem dłużej. W przypadku testów wykrywających jednocześnie antygen i przeciwciała, okno serologiczne skraca się do 14–17 dni. Jeśli osoba po potencjalnym narażeniu na zakażenie HIV wykona test zbyt wcześnie, to jego wynik będzie ujemny pomimo istniejącego zakażenia. Oficjalnie uznanym okresem okna serologicznego w diagnostyce HIV jest 12 tygodni. Konsultacja lekarska i zalecenie powtórzenia testu po określonym czasie mają na celu wyeliminowanie takich sytuacji.
Po potwierdzeniu zakażenia HIV, pacjent jest kierowany do jednego z Punktów Konsultacyjno-Diagnostycznych lub Poradni Konsultacyjnych, które są wyszczególnione m.in. na stronie internetowej Krajowego Centrum ds. AIDS. Lekarz wstępnie dokonuje klinicznej oceny zaawansowania choroby na podstawie wywiadu i badania lekarskiego oraz zleca ocenę wiremii HIV oraz liczby limfocytów CD4. W przypadku rozpoznania HIV lekarz zazwyczaj zleca badania w kierunku zakażeń wirusami zapalenia wątroby typu B i C oraz w kierunku chorób przenoszonych drogą płciową.
W Polsce dostępne w aptekach są testy domowe w kierunku zakażenia HIV, które można wykonać samemu z kropli krwi lub ze śliny (możliwość zamówienia przez stronę internetową producenta). Zaletą tych testów jest anonimowość wyników, jednak ich czułość jest niedostateczna, to znaczy, że ujemny wynik nie wyklucza zakażenia HIV. Dodatni wynik takiego testu musi być zawsze potwierdzony testem laboratoryjnym.
Bezobjawowe zakażenie HIV – leczenie
Każdy pacjent zakażony HIV wymaga leczenia, czyli stosowania tzw. kombinowanej terapii antyretrowirusowej. Polega ona na stosowaniu kombinacji kilku leków o działaniu hamującym replikację HIV.
Grupy leków stosowanych kombinowanej terapii antyretrowirusowej:
- nukleozydowe/nukleotydowe inhibitory odwrotnej transkryptazy – abakawir, emtrycytabina, lamiwudyna, tenofowir (alafenamid tenofowiru i dizoproksyl tenofowiru), zydowudyna
- nienukleozydowe inhibitory odwrotnej transkryptazy – efawirenz, etrawiryna, newirapina, rylpiwiryna, dorawiryna)
- inhibitory proteazy (IP) – atazanawir, darunawir, lopinawir
- inhibitory integrazy (INSTI) – raltegrawir, elwitegrawir, dolutegrawir, biktegrawir, kabotegrawir
- inhibitory wejścia – enfuwirtyd, marawirok, fostemsawir(i), ibalizumab(i).
Dzięki leczeniu u osób zakażonych HIV uzyskano zmniejszenie śmiertelności o kilkadziesiąt procent i znaczne wydłużenie czasu, jaki upływa od momentu zakażenia HIV do rozwoju AIDS. Skuteczne leczenie antyretrowirusowe powoduje, że prognozowana długość życia osoby zakażonej HIV jest obecnie podobna do długości życia osoby niezakażonej.
W przypadku małej liczby limfocytów CD4 lekarz może dodatkowo zaproponować profilaktykę farmakologiczną rozwoju określonych zakażeń oportunistycznych. W sytuacji współistnienia innych chorób wprowadza się odpowiednie leczenie specjalistyczne. Leki antyretrowirusowe mają określone działania niepożądane, powodują m.in. zaburzenia lipidowe krwi (zwiększone stężenie cholesterolu i triglicerydów), w związku z czym zazwyczaj chory wymaga jednocześnie leczenia powikłań terapii antyretrowirusowej, aby zapobiec niekorzystnym incydentom sercowo-naczyniowym.
Czy możliwe jest całkowite wyleczenie zakażenia HIV?
Obecnie dostępne leki przeciwwirusowe nie pozwalają na całkowite wyleczenie zakażenia HIV. Celem terapii przeciwwirusowej jest zahamowanie namnażania się wirusa, spowolnienie postępu choroby, zapobieganie rozwojowi chorób oportunistycznych i poprawa jakości życia i przedłużenie czasu przeżycia. Przewidywana długość życia osoby zakażonej HIV, u której leczenie antyretrowirusowe zostanie rozpoczęte we właściwym momencie, jest taka sama, jak u osób niezakażonych. Nieleczone zakażenie HIV prowadzi do zgonu u 90% zakażonych w ciągu 8–10 lat. W stosunku do zakażenia HIV używa się czasem terminu funkcjonalne wyleczenie, który oznacza, że osoba zakażona HIV ma rodzinę, zdrowe dzieci, jest aktywna zawodowo, pod warunkiem, że regularnie przyjmuje leki przeciwwirusowe.
Czy można zakończyć leczenie HIV?
Zgodnie z zaleceniami ekspertów, jeżeli zapadła decyzja o rozpoczęciu leczenia, musi się je systematycznie nieprzerwanie kontynuować do końca życia.
Co robić, aby uniknąć zakażenia HIV?
Najważniejszą regułą ochrony przed zakażeniem HIV jest unikanie ryzykownych zachowań. W przypadku narażenia na zakażenie zazwyczaj do 48 godzin (lub 72 godzin w narażeniu dużego ryzyka) jest możliwość włączenia profilaktyki poekspozycyjnej. Jest to profilaktyka farmakologiczna o wysokiej skuteczności złożona z trzech leków antyretrowirusowych. Wskazania do profilaktyki ściśle określone w zaleceniach Polskiego Towarzystwa Naukowego AIDS. Wdrożenie profilaktyki poekspozycyjnej ustala lekarz w Poradni Konsultacyjnej na podstawie wywiadu z osobą narażoną, statusu źródła, zawsze zgodnie z aktualnymi zaleceniami.
W Polsce narażenie innej osoby na zakażenie HIV przez osobę świadomą swojego statusu HIV(+) jest zagrożone odpowiedzialnością karną.
Metody o potwierdzonej skuteczności w zapobieganiu zakażeniu HIV:
- używanie prezerwatyw
- unikanie ryzykownych kontaktów seksualnych
- ograniczenie liczby partnerów seksualnych
- wykonanie badania w kierunku HIV i innych zakażeń przenoszonych drogą płciową przed podjęciem współżycia seksualnego
- korzystanie z programów wymiany igieł, strzykawek i sprzętu dodatkowego
- leczenie substytucyjne w przypadku uzależnienia od opioidów albo skierowanie do ośrodków terapii uzależnień
- profilaktyka poekspozycyjna (po narażeniu na materiał zakaźny, np. krew osoby zakażonej)
- profilaktyka przedekspozycyjna (pre-exposure prophylaxis – PrEP). Polega na codziennym (tj. 1 tabl. co 24 h) lub doraźnym (tj. 2 tabl. na ≥2 h przed współżyciem i po 1 tabl. po 24 i 48 h) przyjmowaniu tenofowiru z emtrycytabiną i jest jedną z najskuteczniejszych metod zapobiegania zakażeniom HIV. Największą skuteczność PrEP wykazano u mężczyzn utrzymujących kontakty seksualne z mężczyznami (>99% zmniejszenie częstości nowych zakażeń). PrEP może być korzystna dla osób o zwiększonym ryzyku zakażenia HIV, do których należą między innymi: osoby mające kontakty seksualne z partnerami nieznanymi lub partnerami zakażonymi HIV z wykrywalną wiremią; osoby używające substancji psychoaktywnych; osoby, u których w ciągu ostatniego roku rozpoznano inne zakażenia przenoszone drogą płciową; osoby, które stosowały w ciągu ostatniego roku PEP.
Zobacz: Profilaktyka przedekspozycyjna zakażenia HIV (PrEP) [wideo] - wykonywanie badania w kierunku zakażenia HIV i innych chorób przenoszonych drogą płciową co 3 mies. u osób o dużym ryzyku zakażenia i niezwłoczne leczenie wykrytych zakażeń
- profilaktyka tzw. transmisji wertykalnej (matka–dziecko): w Polsce zgodnie z rozporządzeniem Ministra Zdrowia zaleca się wykonanie badania przesiewowego w kierunku HIV pod koniec I trymestru ciąży, a także w III trymestrze. Badania te mają na celu jak najwcześniejsze wykrycie zakażenia HIV i wdrożenie leczenia u ciężarnej, tak aby w 34.–36. tygodniu ciąży RNA HIV był niewykrywalny (pełna skuteczność leczenia). W takiej sytuacji ryzyko transmisji HIV z kobiety na płód jest najmniejsze (bliskie zera). Nie ma konieczności wykonywania planowego cięcia cesarskiego. Diagnostyką przesiewową w kierunku zakażenia HIV i innych zakażeń przenoszonych drogą płciową należy objąć również partnerów kobiet w ciąży.