Rak dróg żółciowych to nowotwór złośliwy wywodzący się z nabłonka dróg żółciowych, czyli przewodów, którymi płynie żółć. Rak dróg żółciowych ma zwykle podstępny przebieg i długo nie powoduje objawów. W leczeniu stosuje się leczenie operacyjne, chemioterapię, radioterapię, a także inne formy leczenia paliatywnego.
Co to są drogi żółciowe?
Drogi żółciowe to przewody odprowadzające żółć od miejsca jej produkcji, czyli wątroby, do przewodu pokarmowego (jelita, a dokładnie dwunastnicy). Drogi żółciowe rozpoczynają się w wątrobie i są nazywane wewnątrzwątrobowymi drogami żółciowymi, którymi żółć zaczyna swoją podróż do przewodu pokarmowego. Następnie, po wyjściu z wątroby, zmieniają się w zewnątrzwątrobowe drogi żółciowe, a żółć spływa do pęcherzyka żółciowego, który jest jej magazynem. W razie potrzeby (pod wpływem treści pokarmowej), żółć z pęcherzyka jest uwalniana i płynie przewodem żółciowym wspólnym do przewodu pokarmowego, a dokładnie dwunastnicy, do której uchodzi w miejscu zwanym brodawką Vatera.
Przeczytaj więcej: Budowa i funkcje pęcherzyka żółciowego oraz dróg żółciowych
Rak dróg żółciowych – co to jest?
Rak dróg żółciowych to złośliwy nowotwór, który wywodzi się z nabłonka błony śluzowej dróg żółciowych. Najczęściej jest to gruczolakorak.
Czytaj również: Rak pęcherzyka żółciowego – objawy, badania, leczenie i rokowania
Raka dróg żółciowych dzieli się na podtypy w zależności od jego lokalizacji:
- wewnątrzwątrobowy rak dróg żółciowych to rak wyrastający w wewnątrzwątrobowych drogach żółciowych
- okołownękowy rak dróg żółciowych to rak rozwijający się w miejscu, gdzie drogi żółciowe wychodzą z wątroby, w przewodzie wątrobowym (prawym, lewym lub wspólnym)
- dystalny rak dróg żółciowych, czyli taki, który się rozwija w przewodzie żółciowym wspólnym, dalej od wątroby.
Co zwiększa ryzyko raka dróg żółciowych?
Czynniki ryzyka raka dróg żółciowych:
- pierwotne stwardniające zapalenie dróg żółciowych (PSC)
- niektóre torbiele dróg żółciowych
- kamica przewodowa (zwłaszcza wtórna do przewlekłego zapalenia dróg żółciowych)
- przewlekłe wirusowe zapalenie wątroby typu B lub C
- marskość wątroby
- hemochromatoza
- nieswoiste choroby zapalne jelit – choroba Leśniowskiego i Crohna, wrzodziejące zapalenie dróg żółciowych
- przewlekłe zapalenie trzustki
- spożywanie alkoholu i palenie papierosów
- choroby pasożytnicze – infestacja, czyli zarażenie przez przywry Clonorchis sinensis, Opisthorchis viverrini, Opisthorchis felineus.
Rak dróg żółciowych – objawy
Na początkowym etapie rozwoju rak dróg żółciowych przeważnie nie powoduje żadnych objawów, dlatego jego przebieg określa się jako podstępny. W miarę powiększania się guza mogą się pojawić następujące objawy:
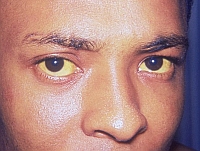
- żółtaczka – zażółcenie białek oczu, skóry, ciemne zabarwienie moczu oraz brak zabarwienia stolca („białe stolce”), może jej towarzyszyć świąd. Często występuje jako pierwszy objaw, gdy nowotwór zamyka światło przewodów żółciowych – żółć nie może odpływać i dochodzi do cholestazy (zastoju żółci).
- niezamierzone zmniejszenie masy ciała
- ból w okolicy prawego podżebrza, czyli po prawej stronie brzucha pod żebrami, zwykle stały i tępy (często ignorowany objaw, należy się mu dokładnie przyjrzeć, jeżeli ból powtarza się regularnie lub występuje przez większą część dnia)
- utrata apetytu, nudności, wymioty (pacjenci stopniowo wykluczają następujące grupy pokarmów, np. mięso, bardzo często nie umieją podać konkretnej przyczyny ich wykluczenia)
- gorączka z towarzyszącymi dreszczami lub bez nich
- czasem guz może być wyczuwalny dotykiem przez brzuch po prawej stronie brzucha u góry
- łatwa męczliwość.
Warto podkreślić, że wymienione objawy mogą występować w wielu różnych chorobach (niezwiązanych z nowotworami), ale ich wystąpienie wymaga konsultacji lekarskiej i uwzględnienia w diagnostyce także możliwości rozwoju nowotworu dróg żółciowych. Dodatkowo niektóre z nich mogą występować w rozpoznanej już wcześniej, np. kamicy pęcherzyka żółciowego i być niesłuszne lekceważone lub uznane jako towarzyszące pacjentowi na stałe.
W jaki sposób rozpoznaje się raka dróg żółciowych?
W przypadku podejrzenia raka dróg żółciowych lekarz najpierw zbierze wywiad, a następnie zbada pacjenta. W dalszej kolejności zleci badania obrazowe. Podstawowym, bardzo ważnym, tanim i bezpiecznym dla pacjenta badaniem jest USG jamy brzusznej z oceną pęcherzyka żółciowego i dróg żółciowych.
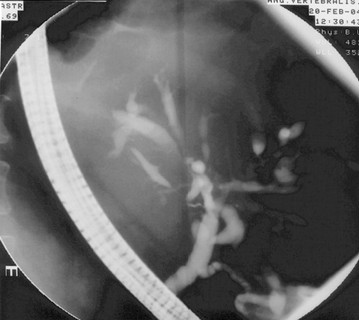
Ryc. 1. (po lewej) Odcinkowe zwężenia przewodów żółciowych wewnątrzwątrobowych spowodowane procesem nowotworowym – obraz ECPW
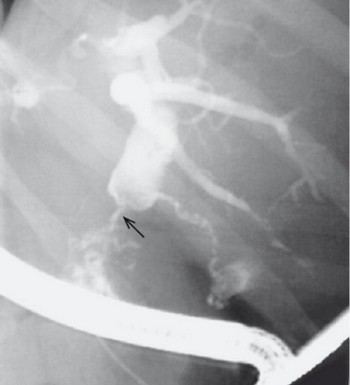
Ryc. 2. (po prawej) Zwężenie przewodu żółciowego wspólnego spowodowane naciekiem nowotworowym (strzałka) – obraz ECPW
Czy USG wykrywa raka dróg żółciowych?
USG jamy brzusznej to podstawowe badanie wykorzystywane do oceny pęcherzyka i dróg żółciowych. Pozwala na ustalenie szerokości i położenia dróg żółciowych oraz zmian na ich przebiegu. Jeżeli nowotwór dróg żółciowych jest duży i nacieka wątrobę, zazwyczaj udaje się to uwidocznić w badaniu USG.
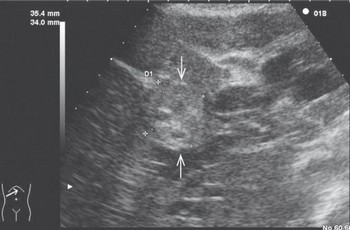
Ryc. 3. Obraz USG raka dróg żółciowych (strzałki)
Źródło ilustracji 1-3: Choroby wewnętrzne, red. prof. A. Szczeklik, Medycyna Praktyczna, Kraków 2006
Dokładniejsze badania
Inne badania wykorzystywane w diagnostyce raka dróg żółciowych:
- Tomografia komputerowa jamy brzusznej jest badaniem dokładniejszym niż USG. Pozwala na określenie wielkości, położenia, a często także charakteru zmian w drogach żółciowych (u osób po 60. rż. może ją wykonać jednoczasowo z badaniem USG).
- Obrazowanie metodą rezonansu magnetycznego (MRI) jest pomocne w ocenie rozmiarów nacieku wątroby przez nowotwór dróg żółciowych.
- Endosonografia (EUS), czyli ultrasonografia wykonywana endoskopowo, umożliwia dokładną ocenę zewnątrzwątrobowych dróg żółciowych, pęcherzyka żółciowego, struktur we wnęce wątroby, regionalnych węzłów chłonnych i naczyń oraz umożliwia wykonanie biopsji guza lub węzłów chłonnych pod kontrolą EUS. Materiał pobrany podczas biopsji jest badany pod mikroskopem, co umożliwia ocenę, z jakim guzem mamy do czynienia i stwierdzenie z pewnością czy to rak,
- Endoskopowa cholangiopankreatografia wsteczna (ECPW), którą przeprowadza się za pomocą giętkiego endoskopu wprowadzanego przez usta chorego. Końcówkę endoskopu wprowadza się do dwunastnicy (pierwsza część jelita, do której pokarm przechodzi bezpośrednio z żołądka). Następnie pod kontrolą endoskopu podaje się do dróg żółciowych (poprzez ich ujście w dwunastnicy) środek kontrastowy i wykonuje serię zdjęć rentgenowskich. Na podstawie uzyskanych obrazów można ustalić, na jakim poziomie znajduje się spowodowana na przykład przez nowotwór przeszkoda (zwężenie) w drogach żółciowych oraz potwierdzić naciekanie wątroby przez nowotwór.
- Cholangiopankreatografia metodą rezonansu magnetycznego (magnetic resonancecholangiopancreatography – MRCP), podobnie jak ECPW, umożliwia nieinwazyjną dokładną ocenę przewodu trzustkowego.
- Pozytronowa tomografia emisyjna (PET) jest badaniem służącym do rozpoznawania ewentualnych przerzutów w węzłach chłonnych i przerzutów odległych oraz monitorowania efektów leczenia lub progresji choroby.
U pacjentów, u których guz w badaniach obrazowych wygląda na nowotwór i jest operacyjny, wstępne rozpoznanie ustala się na podstawie badań obrazowych i nie jest konieczne badanie histopatologiczne przed operacją.
Jakie są metody leczenia raka dróg żółciowych?
Leczenie nowotworów dróg żółciowych jest bardzo trudne, ponieważ u większości pacjentów w chwili rozpoznania rak dróg żółciowych nie kwalifikuje się do wycięcia.
Szanse na wyleczenie zwiększają się u osób, u których chorobę rozpoznano bardzo wcześnie.
Jedynym sposobem leczenia dającym szanse na pełne wyleczenie (tzn. leczenie radykalne) jest operacyjne wycięcie nowotworu (ok. 25% chorych), dlatego centralne miejsce w leczeniu nowotworów dróg żółciowych zajmuje chirurgia.
W dużo mniejszym zakresie wykorzystuje się radioterapię. Obecnie możliwości techniczne umożliwiają napromienienie operowanego miejsca jeszcze w trakcie zabiegu lub klasycznie jako leczenie uzupełniające operację. Dodatkowo zgodnie z najnowszymi wytycznymi stosuje się leczenie systemowe, czyli chemioterapię.
Leczenie chirurgiczne raka dróg żółciowych (operacja)
Wycięcie nowotworu dróg żółciowych jest operacją skomplikowaną i obarczoną dużą liczbą powikłań. Wiąże się to z anatomiczną bliskością szeregu ważnych dla życia struktur, które w zależności od konkretnego przypadku należy wyciąć lub pozostawić (jeśli nie są objęte przez naciek nowotworu):
- żyła wrotna
- wątroba
- trzustka
- dwunastnica (pierwszy odcinek jelita cienkiego, rozpoczyna się zaraz za żołądkiem i otacza trzustkę).
Odtworzenie drogi odpływu żółci po operacji (przetoka żółciowa)
Bardzo ważne w trakcie operacji nowotworów dróg żółciowych jest odtworzenie drogi odpływu żółci, ponieważ w czasie zabiegu wycina się zmienione chorobowo drogi żółciowe. Najlepiej, jeśli po operacji żółć produkowana w wątrobie może odpływać do jelita. W tym celu należy zastąpić wycięty fragment dróg żółciowych odcinkiem jelita cienkiego. Jeśli to niemożliwe, żółć musi odpływać na zewnątrz ciała poprzez dren wyprowadzony na powierzchnię skóry (przetoka żółciowa).
Gdy nie można operować - postępowanie u chorych
Niektórych chorych nie można zoperować, ponieważ ich stan ogólny oraz choroby towarzyszące wykluczają przeprowadzenie dużej i skomplikowanej operacji. W takim przypadku trzeba zapewnić odpływ żółci, aby nie narastała żółtaczka. W tym celu konieczne może być założenie za pomocą endoskopu stentu (rurka wykonana ze sztywnego plastiku albo z metalowej konstrukcji rozprężającej się wewnątrz dróg żółciowych) do wnętrza zwężonego przez nowotwór przewodu żółciowego, co pozwoli na swobodny odpływ żółci do jelita i ustąpienie żółtaczki. Po tym zabiegu (nazywanym endoskopowym odbarczeniem żółtaczki) poprawia się stan ogólny chorego, co z kolei może w nieodległej przyszłości pozwolić na podjęcie próby leczenia operacyjnego.
Leczenie paliatywne w zaawansowanym raku dróg żółciowych
W niektórych sytuacjach, kiedy przeprowadzenie operacji radykalnej (czyli wycięcie nowotworu w całości) nie jest możliwe, konieczne może być przeprowadzenie zabiegu paliatywnego, czyli takiego, który nie usuwając choroby, może zlikwidować część jej objawów, a tym samym poprawić stan chorego i jakość jego życia. Zabiegi paliatywne mogą polegać na wspomnianym powyżej endoskopowym wprowadzeniu stentu do dróg żółciowych lub operacyjnym wykonaniu zespolenia fragmentu dróg żółciowych z jelitem (czyli tzw. zespolenia omijającego – jego celem jest umożliwienie odpływu żółci do przewodu pokarmowego z pominięciem odcinka, który z powodu nowotworu był niedrożny). Jeśli usunięcie guza jest niemożliwe, to stosuje się paliatywne leczenie systemowe, czyli chemioterapię. Ponadto, zależnie od stanu pacjenta wykorzystuje się radioembolizację (dostarczenie promieniowania bezpośrednio do guza), różne inne rodzaje napromieniania, ablację guza (niszczenie guza, np. mikrofalowo) oraz leczenie ukierunkowane molekularnie, czyli lekami, które są skierowane przeciwko komórkom guza.
Czym jest CA 19-9?
Jest to białko, którego poziom można oznaczyć we krwi. Nie stanowi ono narzędzia do rozpoznawania nowotworów i nie sprawdza się jako badanie przesiewowe (zob. Jakie są sposoby wczesnego rozpoznawania nowotworów złośliwych?). Oznaczanie jego poziomu w surowicy krwi ma głównie znaczenie w monitorowaniu odpowiedzi na leczenie, oceny jego skuteczności. Wraz z oznaczeniem stężenia glikoproteiny CEA (kolejnego powszechnie znanego markera nowotworowego) ma związek z zaawansowaniem choroby i rokowaniem. Ich zwiększone stężenie obserwujemy w przypadku innych raków – rak trzustki, rak dróg żółciowych, jelita grubego, przełyku, wątroby i szeregu różnych chorób nienowotworowych (m.in. zapaleń trzustki, chorób dróg żółciowych, marskości wątroby) – dlatego tak ważna jest interpretacja badania przez lekarza, a nie samo jego wykonanie.