Zaawansowana choroba zwyrodnieniowa stawu biodrowego prowadzi do ograniczenia ruchomości w stawie biodrowym oraz nasilonego bólu. Endoprotezoplastyka stawu biodrowego polega na zastąpieniu zmienionego przez chorobę stawu biodrowego przez implanty ortopedyczne (endoprotezę biodra). Zamierzeniem leczenia jest możliwość codziennego funkcjonowania bez dolegliwości bólowych. Niezależnie od metody przeprowadzenia operacji, po jej wykonaniu konieczna jest dalsza rehabilitacja w celu odzyskania pełnej sprawności.
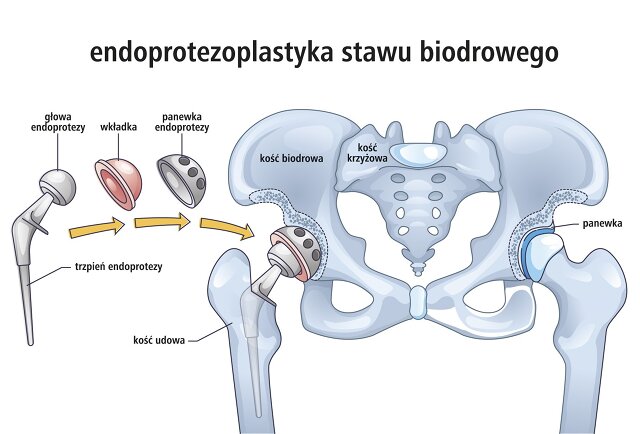
Fot. Endoprotezoplastyka stawu biodrowego /istockphoto.com
Co to jest pierwotna endoprotezoplastyka stawu biodrowego i na czym polega?
Pierwotna całkowita endoprotezoplastyka stawu biodrowego (wykonywana z przyczyn nieurazowych) polega na zastąpieniu zmienionego przez chorobę zwyrodnieniową stawu biodrowego (panewki oraz głowy kości udowej) przez implanty ortopedyczne. Utworzony w ten sposób sztuczny staw, powinien być stabilny i zapewniać zakres ruchomości pozwalający na komfortowe funkcjonowanie w społeczeństwie oraz wysoką jakość życia.
Nadrzędnym celem implantacji endoprotezy stawu biodrowego jest umożliwienie pacjentowi powrotu, po zakończeniu rehabilitacji pooperacyjnej, do bezbólowego funkcjonowania w codziennym życiu.
Jakie są wskazania do endoprotezoplastyki stawu biodrowego?
Podstawowym wskazaniem do planowej endoprotezoplastyki stawu biodrowego (niewykonywanej z powodu złamania) jest występowanie zaawansowanych zmian zwyrodnieniowych, które powodują znaczne dolegliwości bólowe oraz utrudniają codzienne funkcjonowanie.
W przypadku zaawansowanej choroby zwyrodnieniowej stawu biodrowego pacjent skarży się na:
- ograniczenie ruchomości stawu
- sztywność
- dolegliwości bólowe, które mogą występować również w spoczynku.
Ból związany ze zmianami zwyrodnieniowymi stawu biodrowego może promieniować m.in. do stawu kolanowego.
Należy pamiętać również, że dolegliwości, które wydają się mieć swoje źródło w stawie biodrowym, mogą być także spowodowane innymi czynnikami, m.in. chorobą zwyrodnieniową kręgosłupa lędźwiowo-krzyżowego, przepuklinami, chorobami urologicznymi itp. Dlatego każdy pacjent przed zabiegiem endoprotezoplastyki wymaga wnikliwego badania ortopedycznego oraz wykonania diagnostyki radiologicznej (zazwyczaj rentgenogramu miednicy w projekcji przednio-tylnej).
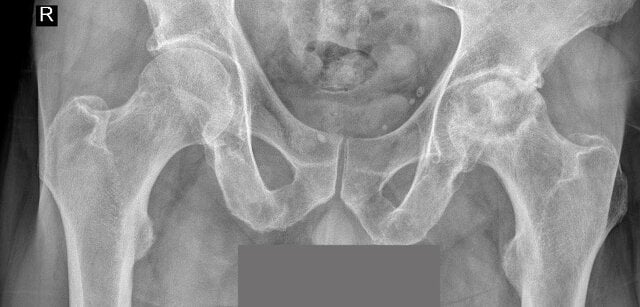
Ryc. 1. Po stronie prawej - niewielkie zmiany zwyrodnieniowe stawu biodrowego;
po stronie lewej - zaawansowane zmiany zwyrodnieniowe stawu biodrowego z cechami jałowej martwicy głowy kości udowej (arch. wł. Autora)
Endoprotezoplastykę stawu biodrowego wykonuje się również w trybie nagłym z powodu złamań szyjki kości udowej, jednak to wskazanie ma odmienny charakter i wykracza poza niniejsze opracowanie.
Jak przebiega endoprotezoplastyka stawu biodrowego?
Najczęściej operacja wstawiania endoprotezy biodra wykonywana jest w znieczuleniu podpajęczynówkowym, które polega na nakłuciu okolicy lędźwiowej bezpośrednio przed operacją i podaniu środka znieczulającego w okolicę rdzenia kręgowego, co powoduje brak czucia bólu i dotyku poniżej pasa oraz uniemożliwia ruchy w znieczulonym obszarze, przy jednoczesnym zachowaniu świadomości. Istnieje możliwość podania dodatkowo pacjentowi leków nasennych i przeciwlękowych, żeby zmniejszyć dyskomfort psychiczny podczas zabiegu – najlepiej porozmawiać o tym z anestezjologiem jeszcze przed zabiegiem.
Zabieg endoprotezoplastyki stawu biodrowego można wykonywać za pomocą trzech podstawowych dostępów operacyjnych: przedniego, bocznego i tylnego oraz ich modyfikacji. Co ważne, jak pokazuje literatura, każdy z tych dostępów wykonywany z odpowiednią starannością i po odpowiednim przeszkoleniu pozwala uzyskać zadowalające wyniki u odpowiednio zakwalifikowanych pacjentów.
Należy natomiast pamiętać, że postępowanie pooperacyjne, a szczególnie unikanie specyficznych ruchów i pozycji kończyny dolnej różnią się znacznie w zależności od użytego dostępu operacyjnego i powinny być przedmiotem szczególnej uwagi podczas edukacji pooperacyjnej pacjenta.
W szczególności należy unikać ruchów prowokujących zwichnięcie stawu biodrowego
- w przypadku dostępu przedniego i bocznego oraz ich modyfikacji są to ruchy: przywiedzenia i rotacji zewnętrznej kończyny
- w przypadku dostępu tylnego są to ruchy: zgięcia, przywiedzenia i rotacji wewnętrznej.
Coraz większą popularność zyskują tzw. techniki małoinwazyjne, których istotą jest ograniczenie do minimum dostępu operacyjnego. Zaletą takiego podejścia jest ograniczenie naruszania tkanek pacjenta podczas zabiegu oraz przyspieszenie procesu rehabilitacji. Wyniki długotrwałych obserwacji klinicznych nie dostarczyły, jak na razie, jednoznacznych danych dotyczących korzyści z takiego podejścia.
Rodzaje endoprotez biodra
Zabieg pierwotnej całkowitej endoprotezoplastyki stawu biodrowego polega na usunięciu zmienionej zwyrodnieniowo głowy kości udowej wraz z częścią szyjki (czyli tzw. odcięcie) oraz powierzchni stawowej panewki stawu biodrowego (czyli tzw. wyfrezowanie). Elementy endoprotezy mogą być mocowane do kości
- bez użycia cementu (tzw. endoprotezy bezcementowe) na zasadzie ścisłego dopasowania (pressfit) lub
- za pomocą cementu kostnego (tzw. endoprotezy cementowe).
Istnieje również możliwość stosowania obu tych typów mocowania u jednego pacjenta dla poszczególnych części endoprotezy, wtedy mówimy o mocowaniu hybrydowym (np. implant udowy mocowany za pomocą cementu, a panewka mocowana bezcementowo).
Po przygotowaniu loży kostnych, elementy stawu zastępowane są implantami ortopedycznymi (trzpieniem z główką oraz panewką wraz z wkładką – w przypadku endoprotez osadzanych na cemencie kostnym, zazwyczaj wkładka pełni również funkcję panewki).
Wybór pomiędzy endoprotezami cementowymi i bezcementowymi zależy od wielu czynników (m.in. jakości kości, wieku pacjenta, oczekiwań funkcjonalnych, techniki operacyjnej itp.). Istnieje szeroki asortyment dostępnych na rynku trzpieni, które implantowane są do kości udowej. Jednak poza rodzajem mocowania, podzielić je można na dwie grupy:
- trzpienie klasyczne (długie) oraz
- trzpienie krótkie (zazwyczaj mocowane w oparciu o przynasadę kości udowej).
Postulowaną korzyścią z zastosowania trzpieni krótkich jest oszczędność usuwanej kości, co może być szczególnie istotne u młodszych pacjentów, u których z powodu oczekiwanej długości życia istnieje większe ryzyko potrzeby operacji rewizyjnej (związanej ze zużywaniem się endoprotezy) w przyszłości. Oba typy trzpieni cechują się porównywalnymi wynikami klinicznymi, natomiast ze względu na jakość kości oraz warunki anatomiczne, nie zawsze można zastosować trzpień mocowany przynasadowo.
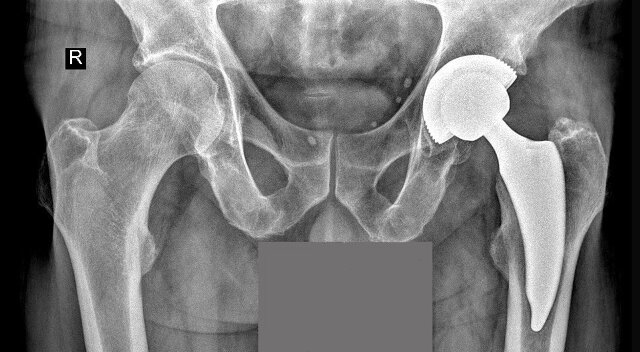
Ryc. 2. Stan po endoprotezoplastyce stawu biodrowego lewego z użyciem trzpienia przynasadowego, oba elementy endoprotezy mocowane bezcementowo (arch. wł. Autora)
Kolejnym istotnym zagadnieniem technicznym są materiały z jakich zbudowane są powierzchnie stawowe:
- głowa endoprotezy (osadzonej na trzpieniu) oraz
- wkładki (zastępującej naturalną panewkę stawu biodrowego).
Najczęstszymi kombinacjami są ceramiczna lub metalowa głowa, która porusza się w loży polietylenowej wkładki. Powierzchnie te przenoszą znaczne siły, a ich przedwczesne zużycie prowadzić może do konieczności zabiegu rewizyjnego. Elementy metalowe nowoczesnych implantów ortopedycznych standardowo zbudowane są ze stopów umożliwiających wykonanie badania rezonansu magnetycznego (MRI) w przyszłości. Informacje o rodzaju użytego implantu ortopedycznego zawarte są zazwyczaj w karcie informacyjnej, którą pacjent otrzymuje podczas wypisu ze szpitala.
Jak przygotować się do zabiegu endoprotezoplastyki stawu biodrowego?
Pacjent zakwalifikowany przez lekarza ortopedę do endoprotezoplastyki stawu biodrowego musi przed przyjęciem do szpitala przejść złożony proces przygotowawczy. Przygotowanie obejmuje:
- wykonanie badań laboratoryjnych zalecanych przez ośrodek, w którym ma odbyć się zabieg
- wykonanie zdjęcia rentgenowskiego klatki piersiowej
- uzyskanie zaświadczenia o stanie zdrowia od lekarza specjalisty medycyny rodzinnej i lekarzy specjalistów, pod których opieką chory pozostaje, np. kardiologa, pulmonologa itp. oraz
- uzyskanie zaświadczenia od stomatologa o braku ognisk zapalnych w jamie ustnej. Może istnieć potrzeba wykluczenia ognisk zapalnych m.in. przez laryngologa, ginekologa lub lekarza innej specjalności (w zależności od wymagań ośrodka)
- modyfikację leczenia. Nierzadko, podczas konsultacji przedoperacyjnych, zachodzi potrzeba zastosowania dodatkowych środków, mających na celu odpowiednie przygotowanie do zabiegu, np. usunięcia lub leczenia zmienionych próchniczo zębów, modyfikacji farmakoterapii nadciśnienia tętniczego, cukrzycy itp. W okresie okołozabiegowym może zachodzić potrzeba modyfikacji leczenia niektórymi lekami (np. doustnymi lekami stosowanymi w leczeniu cukrzycy, preparatami zmniejszającymi krzepliwość krwi). O zakresie modyfikacji decydują wspólnie lekarze, pod których opieką pozostaje pacjent z powodu chorób przewlekłych oraz specjalista anestezjologii i intensywnej terapii, który kwalifikuje pacjenta do znieczulenia.
Dopiero po odbyciu wszystkich konsultacji i wykonaniu koniecznych badań, pacjent jest ostatecznie kwalifikowany przez anestezjologa do znieczulenia i zabiegu operacyjnego. Powyższy proces, choć złożony, ma na celu zmniejszenie do minimum występowania powikłań około- i pooperacyjnych i jak najszybszy powrót do zdrowia po zabiegu.
Jakie są przeciwwskazania do zabiegu endoprotezoplastyki stawu biodrowego?
Najważniejszymi przeciwwskazaniami do zabiegu planowej endoprotezoplastyki stawu biodrowego są:
- nieodpowiednie przygotowanie pacjenta (np. aktywna infekcja)
- występowanie określonych stanów związanych z chorobami przewlekłymi (np. niekontrolowane nadciśnienie tętnicze, nieuregulowana cukrzyca).
Jednak, jak pokazują doświadczenia współczesnej ortopedii, przy odpowiednim przygotowaniu przedoperacyjnym oraz profesjonalnej i kompleksowej opiece śródoperacyjnej i pooperacyjnej, aktualnie zabiegowi temu mogą poddawani być pacjenci nie tylko z częstymi chorobami przewlekłymi, tj. cukrzycą, niedoczynnością tarczycy, ale nawet osoby z poważnymi zaburzeniami krzepnięcia, czego przykładem jest Małopolski Szpital Ortopedyczno-Rehabilitacyjny im. prof. Bogusława Frańczuka w Krakowie, w którym wszczepiono już ponad 300 endoprotez stawów pacjentom z hemofilią.
Endoproteza stawu biodrowego – powikłania po zabiegu
Jak każdy zabieg operacyjny, a szczególnie taki, który wiąże się ze znaczną ingerencją w tkanki organizmu, endoprotezoplastyka stawu biodrowego niesie za sobą ryzyko powikłań.
W okresie śródoperacyjnym mogą to być:
- krwotok śródoperacyjny
- uszkodzenie nerwów lub mięśni
- złamanie śródoperacyjne kości udowej lub miednicy podczas osadzania implantów. Taka sytuacja będzie wymagała rozszerzenia operacji spowoduje najpewniej przedłużony okres rehabilitacji.
- zaostrzenie chorób przewlekłych. Organizm podczas zabiegu narażony jest na szczególny rodzaj stresu, który może doprowadzić do zaostrzenia chorób przewlekłych (np. niewydolności serca, przewlekłej niewydolności nerek, cukrzycy itp.) lub spowodować pojawienie się ostrych stanów w obrębie układu oddechowego lub krążenia (np. zawał serca). Należy podkreślić, że powikłania te w przypadku odpowiedniego przedoperacyjnego przygotowania pacjenta są rzadkie.
Po zabiegu należy zwrócić szczególną uwagę na dolegliwości pacjenta, które mogą alarmować o wystąpieniu powikłań pooperacyjnych, m in. takich jak:
- objawy choroby zakrzepowo-zatorowej (m.in. nagły ból, nasilenie się obrzęku kończyny, zaczerwienienie skóry)
- infekcja pooperacyjna (m.in. gorączka, sączenie się z rany, narastający obrzęk)
- zawał serca (m.in. ból zamostkowy, duszność).
Należy pamiętać, iż mimo dążenia do odtworzenia podczas endoprotezoplastyki stawu biodrowego równej długości kończyn dolnych (zazwyczaj przedoperacyjnie kończyna dotknięta chorobą zwyrodnieniową jest o kilka centymetrów krótsza), po zabiegu kończyny mogą być różnej długości. W takich wypadkach, konieczne może okazać się wykonanie zgodnie z zaleceniami lekarza prowadzącego wkładek do butów wyrównujących długość kończyn.
Podczas pobytu w szpitalu monitorowane są między innymi morfologia krwi i stężenia elektrolitów (sód, potas) ze względu na możliwość występowania krwawienia pooperacyjnego oraz zaburzeń gospodarki wodno-elektrolitowej. Przy wypisie do domu, na karcie informacyjnej umieszczane są wyniki badań laboratoryjnych (m.in. stężenie hemoglobiny, stężenie sodu i potasu w surowicy itp.), które służą za punkt odniesienia w przypadku wykonywania późniejszych kontroli.
Zwichnięcie endoprotezy biodra
Rzadkim, ale groźnym powikłaniem jest zwichnięcie endoprotezy. Zazwyczaj dochodzi do niego podczas wykonywania ruchów prowokujących we wczesnym okresie pozabiegowym, ale może do niego dojść również podczas snu lub wiele lat po implantacji endoprotezy. W przypadku zwichnięcia endoprotezy, zazwyczaj kończyna pacjenta jest skrócona i zrotowana na zewnątrz lub do wewnątrz. Występują znaczne dolegliwości bólowe i nie jest możliwe obciążenie kończyny. W takiej sytuacji należy natychmiast skontaktować się z numerem alarmowym lub ze szpitalem, w którym wykonywany był zabieg. Pierwszorazowe zwichnięcia, szczególnie związane z nieprzestrzeganiem zaleceń pooperacyjnych można zazwyczaj nastawić bez konieczności wykonywania ponownej operacji. Jednakże w przypadku nawracających epizodów zwichnięcia lub trudnych do nastawienia zwichnięć, konieczny może okazać się zabieg endoprotezoplastyki rewizyjnej.
Jak wygląda blizna pooperacyjna?
Należy nadmienić, że wygląd blizny pooperacyjnej może znacząco różnić się między pacjentami, a wpływ na to ma nie tylko technika operacyjna, ale i predyspozycje do gojenia występujące u indywidualnego pacjenta.
Zabieg endoprotezoplastyki biodra – rana pooperacyjna - pielęgnacja
Pacjent po wypisie powinien co 2–3 dni zmieniać opatrunek, najlepiej korzystając z dostępnych w aptekach środków do dezynfekcji ran i sterylnych plastrów. Podczas tego procesu należy zwracać szczególną uwagę na wygląd rany pooperacyjnej i natychmiast skontaktować się ze szpitalem w przypadku pojawienia się zaczerwienienia lub sączenia się wydzieliny z rany. Szwy skórne usuwane są zazwyczaj między 10. a 14. dobą po operacji w poradni przyszpitalnej. Należy pamiętać, że w przypadku zastosowania śródskórnych szwów wchłanialnych nie ma potrzeby ich usuwania. Nie zwalnia to jednak z regularnych zmian opatrunków i obserwacji rany.
Zgodnie z wytycznymi Polskiego Towarzystwa Ortopedycznego i Traumatologicznego dotyczącymi zasad profilaktyki żylnej choroby zakrzepowo-zatorowej, po operacji endoprotezoplastyki stawu biodrowego zaleca się stosowanie profilaktyki przeciwzakrzepowej w postaci iniekcji podskórnych preparatów heparyny drobnocząsteczkowej (lub innych leków przeciwzakrzepowych ujętych w wytycznych) przez okres 35 dni.
Endoproteza biodra – wymiana, wytrzymałość
W dłuższej perspektywie czasu implanty tworzące endoprotezę stawu biodrowego mogą wymagać wymiany, np. z powodu infekcji, zużycia lub obluzowania itp. Elementy endoprotezy to ciała obce, na których mogą, nawet wiele lat po zabiegu, osiadać bakterie wędrujące drogą krwi z ognisk zapalnych z oddalonych części organizmu. Dlatego istotne jest, aby osoby decydujące się na zabieg endoprotezoplastyki pamiętały o konieczności monitorowania stanu zdrowia i skutecznej walki z infekcjami (jamy ustnej, układu moczowego, skóry, ucha, zatok obocznych nosa, przewodu pokarmowego itp.).
Na elementy tworzące endoprotezę stawu biodrowego działają codziennie ogromne siły. Mimo że, w ostatnich dziesięcioleciach dokonał się ogromny postęp technologiczny w dziedzinie materiałów tworzących implanty, pacjent nadal musi mieć świadomość (szczególnie jeśli zabieg wykonywany jest w młodym wieku), że zastosowana proteza stawu może ulegać zużyciu i/lub obluzowaniu i w przyszłości konieczny może być kolejny zabieg rewizyjny, np. w celu wymiany wkładki endoprotezy.
Endoprotezoplastyka stawu biodrowego – rehabilitacja
Usprawnianie po zabiegu endoprotezoplastyki stawu biodrowego ma kolosalne znaczenie i wpływa bezpośrednio na wynik zabiegu oraz zadowolenie pacjenta. Jego brak prowadzić może do opóźnionego i niepełnego powrotu do pełnej sprawności. Rezultaty badań klinicznych pokazują, że kluczowa jest edukacja pacjenta w zakresie rehabilitacji pooperacyjnej i jak najszybsze usprawnianie. Rehabilitant pełni rolę nauczyciela i przewodnika, który wdraża ćwiczenia oraz dba o adaptację pacjenta, lecz dla pełnego sukcesu konieczna jest motywacja i współpraca ze strony chorego.
Endoproteza stawu biodrowego – jak długo trwa pobyt w szpitalu
Okres rehabilitacji pacjenta rozpoczyna się bezpośrednio po zabiegu operacyjnym. Z reguły, w przypadku niepowikłanych zabiegów, pacjent pionizowany jest w 1. dobie pooperacyjnej i z pomocą fizjoterapeutów uczy się prawidłowego wzorca chodu. Proces usprawniania na oddziale ortopedycznym trwa zazwyczaj do 3. –7. doby po operacji, a po tym czasie pacjent wypisywany jest do domu lub przekazywany na oddział rehabilitacji. Po opuszczeniu szpitala pacjent musi kontynuować proces usprawniania.
Pacjent po zabiegu endoprotezoplastyki stawu biodrowego z reguły porusza się z pomocą kul łokciowych przez 4–6 tygodni, po których powinien zgłosić się na kontrolę ortopedyczną wraz z opisanym rentenogramem. Po badaniu ortopedycznym i potwierdzeniu w badaniu radiologicznym prawidłowego położenia implantów, z reguły pacjent może już poruszać się bez kul łokciowych. Rozpoczyna się wtedy ostatni okres rehabilitacji, w którym pacjent, już bez asekuracji, powraca do kolejnych aktywności codziennych oraz sportowo-rekreacyjnych.
Należy pamiętać, że mimo powrotu do pełnej sprawności oraz niewystępowania objawów, pacjent z endoprotezą stawu biodrowego, powinien zgłaszać się na rutynowe kontrole ortopedyczne, zgodnie z harmonogramem wyznaczonym przez prowadzącego go ortopedę. Podczas takich wizyt, poza wywiadem i badaniem klinicznym, wykonuje się badania radiologiczne, potwierdzające prawidłowe położenie implantów.
Piśmiennictwo
- Bozic K.J., Rubash H.E.: The painful total hip replacement. Clin. Orthop. Relat. Res. 2004; (420): 18–25. doi: 10.1097/00003086-200403000-00004. PMID: 15057074.
- Castelli C.C., Rizzi L.: Short stems in total hip replacement: current status and future. Hip. Int. 2014; 24 Suppl 10:S25-8. doi: 10.5301/hipint.5000169. PMID: 24970038.
- Feyen H., Shimmin A.J.: Is the length of the femoral component important in primary total hip replacement? Bone Joint J. 2014; 96-B(4):442-8. doi: 10.1302/0301-620X.96B4.33036. PMID: 24692608.
- Hannouche D., Hamadouche M., Nizard R. i wsp.: Ceramics in total hip replacement. Clin. Orthop. Relat. Res. 2005; (430): 62–71. doi: 10.1097/01.blo.0000149996.91974.83. PMID: 15662305.
- Huang T.T., Sung C.C., Wang W.S., Wang B.H.: The effects of the empowerment education program in older adults with total hip replacement surgery. J. Adv. Nurs. 2017; 73(8): 1848–1861. doi: 10.1111/jan.13267. Epub 2017 Mar 6. PMID: 28122161.
- Ilchmann T.: Approaches for primary total hip replacement. Hip. Int. 2014; 24 Suppl 10:S2-6. doi: 10.5301/hipint.5000163. PMID: 24970034.
- Kim Y.H., Park J.W., Patel C, Kim D.Y.: Polyethylene wear and osteolysis after cementless total hip arthropla.sty with alumina-on-highly cross-linked polyethylene bearings in patients younger than thirty years of age. J. Bone Joint Surg. Am. 2013; 95(12): 1088–1093. doi: 10.2106/JBJS.L.01211. PMID: 23783205.
- Learmonth I.D., Young C., Rorabeck C.: The operation of the century: total hip replacement. Lancet. 2007; 370(9597): 1508–1519. doi: 10.1016/S0140-6736(07)60457-7. PMID: 17964352.
- Lucas B.: Total hip and total knee replacement: preoperative nursing management. Br J. Nurs. 2008 10; 17(21): 1346–1351. doi: 10.12968/bjon.2008.17.21.31736. PMID: 19060818.
- Nemes S., Gordon M., Rogmark C., Rolfson O.: Projections of total hip replacement in Sweden from 2013 to 2030. Acta Orthop. 2014; 85(3): 238–2343. doi:10.3109/17453674.2014.913224. Epub 2014 Apr 23. PMID: 24758323
- Ong K..L, Manley M.T., Nevelos J., Greene K.: Review: biomechanical issues in total hip replacement. Surg. Technol. Int. 2012; 22: 222–228. PMID: 23023572.
- Petis S., Howard J..L, Lanting B..L, Vasarhelyi E.M.: Surgical approach in primary total hip arthroplasty: anatomy, technique and clinical outcomes. Can. J. Surg. 2015; 58(2): 128–139. doi: 10.1503/cjs.007214. PMID: 25799249; PMCID: PMC4373995.
- Piconi C., De Santis V., Maccauro G.: Clinical outcomes of ceramicized ball heads in total hip replacement bearings: a literature review. J. Appl. Biomater. Funct. Mater. 2017; 15(1):e1-e9. doi: 10.5301/jabfm.5000330. PMID: 28009420.
- Pincus D., Jenkinson R., Paterson M. i wsp.: Association Between Surgical Approach and Major Surgical Complications in Patients Undergoing Total Hip Arthroplasty. JAMA. 2020 Mar 17;323(11):1070-1076. doi: 10.1001/jama.2020.0785. PMID: 32181847

























