Co to jest i jakie są jego przyczyny?
Zespół preekscytacji jest wrodzoną nieprawidłowością układu przewodzącego serca odpowiedzialnego za jego czynność elektryczną. Obecny jest dodatkowy pęczek mięśniowy łączący przedsionek i komorę serca, co umożliwia konkurencyjne przewodzenie prądu (zob. ryc. 1.) i może być przyczyną różnych zaburzeń rytmu serca (np. napadowego częstoskurczu – zob. ryc. 1., migotania przedsionków, a nawet migotania komór i nagłego zgonu). Najczęstsza postać zespołu preekscytacji nosi nazwę zespołu WPW (zespół Wolffa, Parkinsona i White'a).
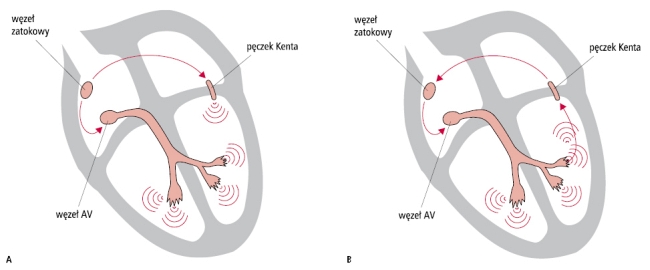
Ryc. 1. Schemat pobudzenia serca w zespole WPW. A - rytm zatokowy. B - ortodromowy częstoskurcz nawrotny przedsionkowo-komorowy
Jak często występuje?
Szacuje się, że zespół preekscytacji występuje u co najmniej 1–3 osób na 1000, częściej u mężczyzn.
Jak się objawia?
Najczęstszym objawem są napady szybkiego bicia serca, rzadziej omdlenia, możliwy jest nagły zgon. Kołatania serca zazwyczaj nawracają. Częstość nawrotów i czas trwania napadu bywa różny (może wynosić od kilku sekund do kilku godzin). U około połowy osób z tą anomalią nie występują żadne objawy.
Co robić w razie wystąpienia objawów?
W celu przerwania napadu częstoskurczu można wykonać proste zabiegi zwiększające napięcie nerwu błędnego, takie jak: tzw. próba Valsalvy (gwałtowny wydech przy zatkanym nosie i ustach – jak parcie przy porodzie), zanurzenie twarzy w zimnej wodzie, prowokowanie wymiotów lub kaszlu, gwałtowna zmiana pozycji ciała. Jeśli uzgodniono to wcześniej z lekarzem, można przyjąć doraźnie zlecone leki. Gdy występuje duszność, mroczki przed oczyma, omdlenia lub inne niepokojące objawy, należy jak najszybciej wezwać pogotowie.
Jak lekarz stawia diagnozę?
Podstawowym badaniem jest elektrokardiogram (EKG), w którym występują charakterystyczne dla tego zespołu nieprawidłowości. U niektórych chorych EKG nie wykazuje cech preekscytacji, ponieważ może ona występować tylko okresowo lub dodatkowy pęczek przewodzi prąd jedynie od komory do przedsionka. Często EKG wykonane w trakcie częstoskurczu może nasuwać podejrzenie zespołu WPW. Ostateczne rozpoznanie stawia się w trakcie inwazyjnego badania elektrofizjologicznego, które pozwala określić lokalizację pęczka dodatkowego, jego charakterystykę i stopień zagrożenia pacjenta ciężkimi powikłaniami.
Diagnostyka arytmii stanowi wstęp do leczenia ablacją, którą można wykonywać w trakcie tego samego zabiegu (cewnikowania serca).
Jakie są sposoby leczenia?
Jeśli opisane powyżej działania zwiększające napięcie nerwu błędnego nie przerywają częstoskurczu, stosuje się lek przeciwarytmiczny, najczęściej w iniekcji. W przypadku bardzo nasilonych objawów można zastosować szybciej działającą metodę – kardiowersję elektryczną (zabieg przerwania arytmii prądem elektrycznym wykonywany w krótkotrwałym uśpieniu).
W leczeniu przewlekłym można stosować leki przeciwarytmiczne, np. z grupy beta-blokerów (metoprolol, bisoprolol, sotalol), propafenon, flekainid lub najbardziej skuteczny – lecz najczęściej powodujący objawy niepożądane – amiodaron. Wobec ograniczonej skuteczności leków i możliwości występowania różnych działań niepożądanych w trakcie leczenia długoterminowego (praktycznie przez cale życie) obecnie rzadko stosuje się przewlekłą terapię lekami przeciwarytmicznymi, proponując pacjentowi wykonanie zabiegu dającego pełne wyleczenie – czyli ablacji.
Ablacja pęczka dodatkowego jest zabiegiem inwazyjnym wykonywanym w pracowni elektrofizjologii (pracownia cewnikowania serca przeznaczona do leczenia arytmii serca). W znieczuleniu (najczęściej miejscowym) nakłuwa się żyłę (czasem również tętnicę) w pachwinie i pod lub nad obojczykiem, wprowadzając tą drogą do serca cewniki–elektrody. Służą one do rejestracji sygnałów EKG z wnętrza serca i do stymulacji serca, aby wyzwolić arytmię, która dotychczas występowała u pacjenta spontanicznie. Ten etap zabiegu nazywamy badaniem elektrofizjologicznym i ma on za zadanie określić lokalizację pęczka dodatkowego w sercu.
Ryc. 2. Schemat ablacji mięśnia sercowego
W dalszej kolejności lekarz, stosując miejscowo prąd o częstotliwości radiowej (wywołujący działanie energii cieplnej), niszczy pęczek dodatkowy (zob. ryc. 2.). Skuteczność zabiegu ablacji wynosi w tej chorobie 95–98%. Ryzyko powikłań wynosi 0,6–3% (najczęściej <1%) Możliwe powikłania zabiegu są związane z wprowadzeniem odpowiednich cewników do naczyń (krwiak lub rzadziej inne cięższe powikłania) lub z manipulacją cewnikami bądź użyciem energii (przebicie ściany serca z tamponadą, powikłanie zakrzepowo-zatorowe, uszkodzenie zastawki). Ryzyko zgonu wynosi 0–0,1%. Należy sobie uświadomić, że ryzyko zabiegu jest mniejsze niż związane z samą anomalią serca. Ryzyko zgonu u pacjentów z zespołem WPW nieleczonych ablacją wynosi 0,1–0,3% rocznie.
Wskazania do ablacji istnieją praktycznie u wszystkich chorych z zespołem preekscytacji, który powoduje u pacjenta objawy kliniczne, a szczególnie, gdy leki przeciwarytmiczne są nieskuteczne, źle tolerowane lub pacjent nie chce ich przyjmować. U pacjentów bez objawów, szczególnie u osób młodych, decyzja o ablacji powinna być przedyskutowana z lekarzem specjalistą i podjęta przez pacjenta świadomie, z uwzględnieniem korzyści i ryzyka zabiegu oraz wykonywanej pracy czy upodobań rekreacyjnych.
Czy możliwe jest całkowite wyleczenie?
Ablacja pęczka dodatkowego daje możliwość całkowitego wyleczenia i pełnego powrotu do normalnej aktywności.
Co trzeba robić po zakończeniu leczenia?
Po zabiegu ablacji, ze względu na nakłucia dużych naczyń, wskazane jest kilkudniowe ograniczenie aktywności fizycznej. Ponieważ u około 3–5% pacjentów istnieje ryzyko nawrotu funkcji pęczka dodatkowego, wskazana jest kontrola lekarska połączona z badaniem EKG po 3 miesiącach. W razie nawrotu arytmii wizyta u lekarza powinna nastąpić wcześniej.
Co robić, aby uniknąć zachorowania?
Zespół preekscytacji jest anomalią wrodzoną, nie można więc jej zapobiegać.