Co to jest częstoskurcz nadkomorowy?
Częstoskurcz nadkomorowy jest rodzajem arytmii, czyli zaburzeń rytmu serca. Częstoskurcz nadkomorowy to szybki, nieprawidłowy rytm pracy serca, którego częstotliwość wynosi powyżej 100 uderzeń/min, a miejsce powstawania pobudzeń znajduje się powyżej tzw. pęczka Hisa, czyli w uproszczeniu – „nad” komorami.
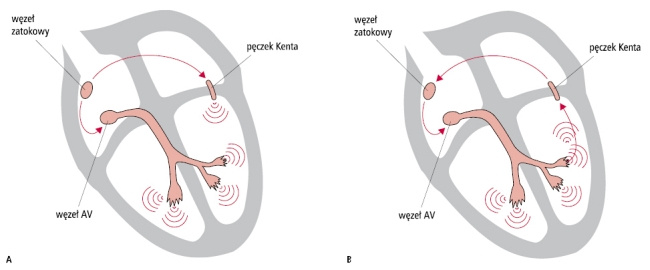
Pęczek Hisa to element tzw. układu bodźcotwórczo-przewodzącego serca. Układ ten to zbiór komórek, które odpowiadają za wytwarzanie i rozprowadzanie w sercu impulsów elektrycznych, nadających sercu rytm. Głównym, nadrzędnym ośrodkiem, który wytwarza pobudzenia i narzuca sercu rytm, jest węzeł zatokowo-przedsionkowy. Impuls z węzła biegnie za pośrednictwem pęczka Hisa i jego odnóg do mięśnia prawej i lewej komory, powodując ich skurcz. Tak w uproszczeniu wygląda cykl pracy serca.
Nazwa częstoskurcz nadkomorowy wiąże się z tym, że nieprawidłowe bodźce powstają w miejscu zlokalizowanym anatomicznie ponad komorami serca.
Wyróżnia się rodzaje częstoskurczu nadkomorowego:
- częstoskurcz nawrotny w węźle przedsionkowo-komorowym
- częstoskurcz nawrotny przedsionkowo-komorowy
- częstoskurcz przedsionkowy.
Szerszym pojęciem jest arytmia nadkomorowa, która obejmuje oprócz częstoskurczu nadkomorowego dodatkowo takie zaburzenia, jak np. migotanie i trzepotanie przedsionków.
Jakie są mechanizmy częstoskurczu nadkomorowego i jak często on występuje?
Częstość występowania częstoskurczu nadkomorowego wynosi około 0,2–0,35%.
Częstoskurcz nadkomorowy może występować u osób bez choroby serca lub na skutek m.in. nadciśnienia tętniczego, choroby niedokrwiennej serca, wad serca, zapalenia mięśnia sercowego, nadczynności tarczycy, infekcji, chorób płuc, stosowania toksyn (w tym alkoholu), leków, zaburzeń elektrolitowych i innych. Częstoskurcz nadkomorowy może mieć też tło wrodzone.
Mechanizm powstawania nieprawidłowych pobudzeń zależy od rodzaju częstoskurczu nadkomorowego.
W przypadku częstoskurczu nawrotnego w węźle przedsionkowo-komorowym oraz częstoskurczu nawrotnego przedsionkowo-komorowego, które stanowią w sumie 90% przypadków częstoskurczu nadkomorowego, generowanie nieprawidłowych bodźców wiąże się z tzw. mechanizmem pobudzenia zwrotnego. Polega on na tym, że w sercu występują zamknięte pętle przewodzenia, po których krążą impulsy elektryczne. Dzięki krążeniu impulsów po zamkniętej pętli serce pobudzane jest wielokrotnie przez ten sam, pojedynczy bodziec, co prowadzi do nieprawidłowego przyspieszenia częstotliwości rytmu serca.
W przypadku częstoskurczu przedsionkowego mamy najczęściej do czynienia ze zjawiskiem tzw. wewnętrznego automatyzmu komórek mięśnia sercowego (kardiomiocytów). W warunkach niedotlenienia dochodzi do uszkodzenia kardiomiocytów, które mogą ulegać samoistnemu pobudzeniu. Częstoskurcz przedsionkowy najczęściej wiąże się z występowaniem chorób serca, płuc, tarczycy, zaburzeniami wodno-elektrolitowymi, przedawkowaniem niektórych leków i nadużyciem alkoholu.
Jakie są objawy częstoskurczu nadkomorowego?
Częstoskurcz nadkomorowy może wystąpić jako pojedynczy epizod (zwłaszcza jeśli był skutkiem przejściowego zaburzenia, np. nadużycia alkoholu), jednak zwykle obserwuje się jego nawroty. Częstoskurcz nadkomorowy może mieć charakter napadowy lub ustawiczny (trwający ponad 50% czasu doby).
Objawy, zależą od częstotliwości rytmu komór, obecności podstawowej choroby serca, czasu trwania częstoskurczu i indywidualnej wrażliwości pacjenta.
Częstoskurcze nawrotowe występują głównie u osób młodych, bez towarzyszącej choroby organicznej serca, w związku z czym osoby te lepiej tolerują częstoskurcz. Czasem, jeśli częstoskurcz pojawia się w postaci krótkotrwałych „wstawek” w prawidłowy rytm pracy serca, może nie powodować żadnych dolegliwości.
U osób w starszym wieku, dodatkowo obciążonych chorobami serca, u których występuje częstoskurcz przedsionkowy objawy mogą być bardzo nasilone.
Objawy to najczęściej:
- kołatanie serca, czyli uczucie szybkiego, nierównego bicia serca
- zmęczenie
- zawroty głowy
- uczucie dyskomfortu w klatce piersiowej
- duszność
- zasłabnięcie lub omdlenie
- częste oddawanie dużych ilości moczu (w czasie napadu lub bezpośrednio po nim)
Ustawiczny częstoskurcz nadkomorowy (trwający ponad połowę doby) może prowadzić do rozwoju niewydolności serca.
U niektórych pacjentów napady częstoskurczu nadkomorowego mogą być prowokowane przez następujące czynniki:
- nadużywanie alkoholu
- palenie papierosów
- spożywanie nadmiaru kawy, herbaty, napojów energetyzujących
- zaburzenia przewodu pokarmowego (np. przepuklina rozworu przełykowego)
- stosowane leki (glikozydy naparstnicy)
- nadczynność tarczycy.
Ryzyko napadów można zmniejszyć:
- unikając używek,
- zapobiegając wzdęciom (dieta lekkostrawna),
- lecząc choroby współistniejące (zwłaszcza nadczynność tarczycy i zaburzenia elektrolitowe).
Kołatanie serca może występować także u osób zdrowych, np. w sytuacjach stresowych czy zmęczenia. Jeśli jednak utrzymuje się dłużej lub powtarza bez uchwytnej przyczyny, należy skonsultować się z lekarzem. Dotyczy to zwłaszcza osób z innymi chorobami układu krążenia. Nawracające omdlenia są również objawem wymagającym dalszej diagnostyki.
W jaki sposób lekarz postawi diagnozę częstoskurczu nadkomorowego?
Pacjent z częstoskurczem nadkomorowym powinien pozostawać pod opieką poradni kardiologicznej. Podejrzenie częstoskurczu nadkomorowego lekarz stawia już na podstawie wywiadu i badania pacjenta, jednak podstawą rozpoznania zaburzeń rytmu serca jest badanie elektrokardiograficzne (EKG) lub elektrofizjologiczne (EPS). Badanie elektrokardiograficzne w zależności od potrzeb można wykonać w różnych formach:
EKG spoczynkowy – czyli „zwykłe”, standardowo wykonywane EKG pozwala rozpoznać rodzaj arytmii, jeśli badanie wykonano w czasie napadu. Między napadami zapis EKG może być zupełnie prawidłowy. Uchwycenie rzadko pojawiających się i krótkotrwałych napadów arytmii za pomocą EKG spoczynkowego może być bardzo trudne lub niemożliwe.
EKG rejestrowany metodą Holtera to inaczej długotrwały zapis EKG związany z wyposażeniem pacjenta w przenośne urządzenie rejestrujące aktywność elektryczną serca. Holter EKG umożliwia monitorowanie rytmu serca przez 24 godziny na dobę lub dłużej, uwzględniając normalną aktywność pacjenta i sen. Zapis rejestrowany jest na taśmie magnetycznej lub w postaci cyfrowej, a następnie odczytywany i interpretowany przez lekarza. Pacjent powinien odnotować wystąpienie ewentualnych objawów, a także godziny snu i wysiłku fizycznego; pomaga to ocenić związek zaburzeń rytmu z aktywnością i dolegliwościami.
Badanie elektrofizjologiczne (EPS) jest badaniem inwazyjnym, które wymaga wprowadzenia elektrod do serca. Wiąże się z hospitalizacją na oddziale kardiologicznym. Badanie umożliwia precyzyjną lokalizację miejsca, będącego źródłem arytmii. Ponad to zazwyczaj wykonuje się je w połączeniu z zabiegiem terapeutycznym – tzw. ablacją, czyli zniszczeniem ogniska będącego źródłem arytmii.
Występowanie częstoskurczu nadkomorowego wymaga dokładnej oceny układu krążenia i stanu zdrowia. Dlatego lekarz kardiolog prawdopodobnie skieruje pacjenta na dodatkowe badania w celu oceny stanu serca i płuc (badanie ciśnienia tętniczego, ECHO serca, RTG klatki piersiowej), badania laboratoryjne krwi, a w przypadku podejrzenia choroby niedokrwiennej serca rozważy wykonanie testu wysiłkowego i koronarografii.
W jaki sposób leczy się częstoskurcz nadkomorowy?
Leczenie zależy od wielu czynników. Jeśli u osoby bez dodatkowych obciążeń, choroby serca częstoskurcz występuje rzadko, to leczenie polega na przyjmowaniu leków oraz wykonywaniu zabiegów mających na celu przerwanie arytmii. W przerwach między napadami nie ma na ogół potrzeby leczenia przewlekłego. Można powiedzieć, że leczenie ma charakter doraźny. Zazwyczaj leczenie wygląda następująco:
- zabiegi zwiększające napięcie nerwu błędnego, które są najprostszym sposobem przerwania napadu częstoskurczu; można to osiągnąć poprzez:
• wykonanie tzw. próby Valsalvy (wydech przy zamkniętej głośni, np. przy parciu na stolec)
• zanurzenie twarzy w zimnej wodzie lub wypicie szklanki zimnej wody
• masaż zatoki szyjnej – kilkusekundowy ucisk nieco powyżej połowy szyi nad wyczuwalną tętnicą – należy zachować szczególną ostrożność ze względu na możliwość zbyt dużego zwolnienia akcji serca. Nigdy nie wolno uciskać zatoki szyjnej po obu stronach równocześnie! - leki zwalniające częstotliwość rytmu serca (zazwyczaj podaje się dożylnie)
- w razie braku skuteczności powyższych metod można zastosować metody wykorzystujące impulsy elektryczne tzw. kardiowersję elektryczną, która wiąże się z koniecznością krótkotrwałej narkozy.
U niektórych pacjentów napady występują często i są długotrwałe. Wówczas lekarz może zalecić leczenie przewlekłe, polegające na przyjmowaniu leków (farmakoterapii) lub terapii inwazyjnej.
Leczenie inwazyjne, tzw. ablacja, polega na zniszczeniu ogniska w sercu, które powoduje powstanie częstoskurczu najczęściej za pomocą prądu elektrycznego lub fali radiowej. Czasem wykonuje się krioablację, czyli niszczy się ognisko, stosując zimno. Ablacja poprzedzona jest badaniem elektrofizjologicznym (EPS), które ma na celu zlokalizowanie źródła arytmii. Ablację wykonuję się na specjalistycznych oddziałach kardiologicznych wyposażonych w odpowiedni sprzęt. Zabieg wiąże się z koniecznością krótkotrwałej hospitalizacji, często poprzedzony jest badaniem echokardiograficznym (echo serca) przezprzełykowym w celu wykluczenia obecności skrzepliny w sercu, będącej bezwzględnym przeciwwskazaniem do wykonania zabiegu.
Ablacja nie wymaga znieczulenia ogólnego, może być przeprowadzona po podaniu silnego środka przeciwbólowego i leku uspokajającego. Jest to zabieg precyzyjny i długotrwały i może potrwać nawet kilka godzin. Wykonanie zabiegu wiąże się z narażeniem pacjenta na promieniowanie rentgenowskie, w związku z czym zabiegu nie wykonuje się u kobiet ciężarnych. Skuteczność zabiegu jest bardzo duża, często powoduje całkowite zniesienie objawów. Należy jednak pamiętać, że efekt zabiegu nie pojawia się od razu i nawet trzy miesiące po ablacji pacjent może odczuwać nadal objawy arytmii, co wynika z procesu zabliźniania się tkanki mięśnia sercowego. Jest to także procedura bezpieczna.
Do zabiegu ablacji odpowiednio przygotowuje prowadzący kardiolog, na ogół należy odstawić przyjmowane leki antyarytmiczne na ściśle ustalony czas w celu łatwiejszego wygenerowania arytmii i znalezienia jej źródła.
Zabieg zaleca się przede wszystkim osobom z często nawracającymi, uciążliwymi lub długotrwałymi objawami arytmii, a nawet osobom dobrze znoszącym arytmię, ale pragnącym całkowicie uwolnić się od jej objawów.
Czy możliwe jest całkowite wyleczenie częstoskurczu nadkomorowego?
Tak, przy czym ablacja jest jedyną możliwą metodą leczenia przyczynowego – leki w większości przypadków stanowią tylko profilaktykę występowania częstoskurczu.
Ablacja jest wysoce efektywnym sposobem leczenia. U chorych z częstoskurczami nadkomorowymi jej skuteczność jest wyższa od 90%. W Polsce z roku na rok zwiększa się liczba wykonywanych ablacji, zwłaszcza u chorych z częstoskurczem nawrotnym w węźle przedsionkowo-komorowym. Dotychczasowe wyniki pozwalają mieć nadzieję, że ta nowoczesna metoda leczenia już wkrótce będzie szerzej dostępna dla chorych z różnymi rodzajami tachyarytmii nadkomorowych.
Co trzeba robić po zakończeniu leczenia?
Wskazana jest okresowa kontrola w poradni kardiologicznej. Ważny jest także zdrowy styl życia, unikanie używek, zapewnienie odpowiedniej ilości snu, unikanie nadmiaru kawy, herbaty, napojów energetyzujących oraz leczenie chorób towarzyszących, w szczególności tarczycy.