W przypadku występowania arytmii prawidłowa praca serca jest zaburzona z powodu nieprawidłowego rozchodzenia się pobudzenia elektrycznego. Komorowe zaburzenia rytmu mogą wywoływać lub nasilać zarówno czynniki pochodzenia sercowego, jak i stany chorobowe niezwiązane z sercem.
Co to jest arytmia?
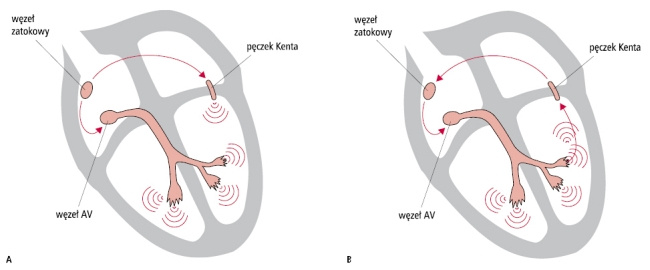
Arytmia jest to nieprawidłowy rytm serca. Prawidłowa praca serca jest następstwem skoordynowanego przepływu impulsu elektrycznego w układzie przewodzącym mięśnia sercowego w określonej sekwencji. Układ przewodzący to grupa komórek, która ulega samoistnej depolaryzacji, czyli jest w stanie samoistnie wygenerować impuls, który doprowadza do skurczu mięśnia sercowego. W zdrowym sercu wyładowania elektryczne generowane są w węźle zatokowym, fizjologicznym nadawcy rytmu serca, który znajduje się w prawym przedsionku. Impuls, po opuszczeniu węzła zatokowego, wędruje przez przedsionki serca, następnie przechodzi przez węzeł przedsionkowo-komorowy, dalej biegnie odnogami pęczków Hisa i pobudza mięśniówkę komór serca. Skutkiem tego jest prawidłowa aktywność serca (najpierw skurcz przedsionków, a potem komór), dzięki czemu krew jest pompowana tętnicami do całego organizmu. W przypadku występowania arytmii prawidłowa praca serca jest zaburzona z powodu nieprawidłowego rozchodzenia się pobudzenia elektrycznego.
Czym różni się arytmia komorowa od nadkomorowej?
Ze względu na miejsce powstawania zaburzeń rytmu serca można je podzielić na dwie główne grupy:
- arytmie nadkomorowe, czyli powstające poza węzłem zatokowym, najczęściej w przedsionkach lub żyłach do nich uchodzących,
- arytmie komorowe, czyli powstające poniżej rozwidlenia pęczka Hisa (w mięśniu komór serca).
Jak często występuje arytmia komorowa?
Arytmie komorowe występują dość często i nie zawsze związane są z chorobą serca. Pojedyncze dodatkowe pobudzenia komorowe, czyli dodatkowa aktywność komór, poza normalnym rytmem serca, mogą występować w zdrowym sercu, jednak ich liczba zwykle nie przekracza 100–200/dobę. Częstość występowania arytmii komorowej wzrasta wraz z wiekiem oraz uszkodzeniem serca.
Arytmia komorowa – przyczyny
Komorowe zaburzenia rytmu mogą wywoływać lub nasilać zarówno czynniki pochodzenia sercowego, jak i stany chorobowe niezwiązane z sercem. Arytmię tę może wywoływać uszkodzenie serca w przebiegu choroby niedokrwiennej serca (zwłaszcza po zawale serca), kardiomiopatii (choroby mięśnia sercowego), chorób genetycznych i wrodzonych. Również choroby układowe (np. sarkoidoza), niektóre choroby układu nerwowego, zaburzenia metaboliczne, elektrolitowe czy niektóre stosowane leki mogą być przyczyną arytmii komorowej. U części chorych nawet rozszerzona diagnostyka, nie pozwala jednak jednoznacznie ustalić przyczyny arytmii serca.
Rodzaje arytmii komorowej
Do komorowych zaburzeń rytmu serca zaliczamy:
- dodatkowe pobudzenia komorowe, czyli nieoczekiwane pobudzenia powstające w obrębie komór. Mogą występować jako pojedyncze pobudzenia, pary, bigeminia (gdy co drugie pobudzenie to skurcz dodatkowy), trigeminia (dodatkowe pobudzenie występuje jako co trzecie).
- częstoskurcz komorowy, czyli trzy lub więcej następujących po sobie pobudzeń pochodzenia komorowego o częstotliwości 100–250/min. Częstoskurcz komorowy może ustąpić samoistnie do 30 sekund (tzw. nieutrwalony częstoskurcz komorowy) lub wymagać przerwania (gdy trwa dłużej niż 30 sekund lub powoduje objawy niestabilności hemodynamicznej organizmu) – tzw. utrwalony częstoskurcz komorowy.
- trzepotanie i migotanie komór, czyli szybka arytmia ≥300/min, która może prowadzić do zatrzymania czynności serca.
- pobudzenia i rytmy komorowe zastępcze, tzn. pobudzenia o częstotliwości 20–50/min, które mogą prowadzić do omdlenia lub zatrzymania krążenia.
Arytmia komorowa – objawy
Pacjenci z arytmią komorową mogą odczuwać różne objawy, a ich nasilenie zależy od podstawowej choroby serca. Im pacjent starszy, a serce bardziej uszkodzone, tym częściej mogą występować arytmie dające nasilone objawy, źle znoszone przez pacjenta. Chorzy z arytmią typu pobudzeń dodatkowych mogą nie odczuwać żadnych objawów bądź opisują uczucie kołatania serca, nierównej pracy serca czy kłucia w okolicy przedsercowej. Natomiast wystąpienie częstoskurczu komorowego lub migotania komór może powodować omdlenie, nagłe zatrzymanie krążenia, a nawet nagłą śmierć sercową.
Co robić w przypadku wystąpienia objawów artymii?
Podane objawy nie zawsze są spowodowane arytmią. Czasem kołatanie serca, kłucie serca może występować u osób zdrowych, np. w sytuacji stresowej. Jeśli jednak objawy te się powtarzają lub długo się utrzymują (zwłaszcza u osób z rozpoznanymi już chorobami układu krążenia), należy skontaktować się z lekarzem.
Jeśli u pacjenta wystąpi nagła utrata świadomości (brak reakcji na dotyk, głos), nie wyczuwamy tętna na dużych tętnicach oraz stwierdzamy brak oddechu pomimo udrożnienia dróg oddechowych, to może to świadczyć o nagłym zatrzymaniu krążenia (NZK). Ryzyko wystąpienia NZK u osób ze złośliwą arytmią komorową jest większe w przypadku jednoczesnego występowania dużego uszkodzenia serca. NZK jest stanem bezpośredniego zagrożenia życia. W tej sytuacji niezbędne jest wczesne rozpoznanie, niezwłoczne wezwanie pomocy wykwalifikowanego zespołu ratowniczego oraz jak najwcześniejsze rozpoczęcie resuscytacji krążeniowo-oddechowej.
W jaki sposób lekarz ustala rozpoznanie arytmii komorowej?
Lekarz najpierw zbiera wywiad od pacjenta dotyczący objawów, ich przebiegu w czasie i nasilenia. Potem bada pacjenta między innymi osłuchuje serce, mierzy ciśnienie tętnicze. Następnie zleca wykonanie EKG (elektrokardiogramu), które jest badaniem niezbędnym do rozpoznania arytmii komorowej. Udokumentowanie arytmii nie zawsze jest prostym zadaniem, ponieważ u wielu pacjentów występują bezobjawowe lub napadowe formy arytmii (okresowe napady, które występują np. tylko przez kilka minut na dobę), które trudno wychwycić w wykonywanym podczas wizyty EKG spoczynkowym. Czasem, w przypadku rzadziej występujących arytmii, niezbędne są systemy do długoczasowej rejestracji EKG (badanie Holtera, systemy telemonitoringu, rejestratory zdarzeń). Wtedy zakłada się pacjentowi aparat do monitorowania zapisu EKG np. na 24 godziny. U większości chorych z komorowymi zaburzeniami rytmu niezbędne jest wykonanie badań pomocniczych (np. badanie echokardiograficzne, elektrokardiograficzna próba wysiłkowa), które pozwalają potwierdzić bądź wykluczyć towarzyszącą chorobę organiczną serca (np. uszkodzenie mięśnia sercowego). Niekiedy konieczne jest poszerzenie diagnostyki o badania inwazyjne, takie jak koronarografia czy badanie elektrofizjologiczne (EPS).
Arytmia komorowa – leczenie
W przypadku wykrycia arytmii komorowej dalsze postępowanie dla każdego pacjenta dobiera się indywidualnie. Wybór leczenia zależy od nasilenia arytmii, jej złożoności oraz towarzyszących stanów chorobowych, które mogą nasilać zaburzenia rytmu lub je wywoływać. Nie wszystkie komorowe zaburzenia rytmu wymagają leczenia. Część z nich ma charakter łagodny (mogą nie wymagać leczenia lub dają się dobrze kontrolować), inne złośliwy (mogą prowadzić do nagłego zatrzymania krążenia i śmierci) lub potencjalnie złośliwy. Jeśli znamy chorobę wywołującą u pacjenta arytmię, najważniejsze wówczas jest optymalne leczenie choroby podstawowej. Czasem u pacjentów wymagane jest stosowanie leczenia antyarytmicznego za pomocą leków lub zniszczenie ogniska arytmii poprzez wykonanie zabiegu ablacji. U pacjentów, u których istnieje duże ryzyko nagłego zatrzymania krążenia, wszczepia się profilaktycznie kardiowerter-defibrylator (ICD).
Czy arytmię komorową można całkowicie wyleczyć?
Tak, ale niestety nie u każdego. Wszystko zależy od przyczyny wywołującej arytmię oraz jej charakteru. U pacjentów, u których można zlokalizować źródło arytmii w sercu, można przeprowadzić zabieg ablacji, który umożliwia zniszczenie ogniska zaburzeń rytmu, a tym samym wyleczenie. Niestety czasem się zdarza, że arytmia nawraca mimo zabiegu.
Co robić po zakończeniu leczenia?
Wskazana jest okresowa kontrola w poradni kardiologicznej. Ważne jest utrzymywanie zdrowego stylu życia, kontrola czynników ryzyka, leczenie chorób towarzyszących, żeby zapobiec występowaniu nawrotu zaburzeń rytmu w przyszłości.