Rumień zakaźny („piąta choroba” lub „zespół spoliczkowanego dziecka„) szerzy się głównie drogą kropelkową, rzadziej przyczyną jest przetoczenie zakażonej wirusem krwi lub produktów krwiopochodnych. U kobiet w ciąży istnieje ryzyko przeniesienia zakażenia do płodu.
Definicja
Chorobę, znaną pod nazwą rumień zakaźny, „piąta choroba” lub zespół spoliczkowanego dziecka, wywołuje wirus B19 z rodziny parwowirusów (human parvovirus – hPV B19).
Termin „piąta choroba” wynika z faktu, że w przeszłości zakażenie to uznano za kolejny przykład znanych już czterech chorób zakaźnych przebiegających z wysypką u dzieci (odra, płonica, różyczka, czwarta choroba Dukesa),1 a nazwa „zespół spoliczkowanego dziecka” znana w wielu krajach na świecie, odwołuje się do charakterystycznego obrazu wysypki na twarzy dziecka.
Epidemiologia
Zakażenie hpV B19 jest najczęstszą chorobą wirusową przebiegająca z wysypką u dzieci w wieku szkolnym.2 Obserwuje się sezonowe występowanie choroby (od późnej zimy do wczesnej wiosny, podobnie jak w przypadku ospy) i nasilenie zachorowań średnio co 4 lata.3-5
W przypadku epidemii wśród dzieci w wieku szkolnym odsetek zakażonych sięga nawet 50%.6 Seropozytywność (występowanie przeciwciał przeciwko hPV B19) narasta wraz z wiekiem, od 5–10% u dzieci w wieku 2–5 lat do 60% u dorosłych w wieku 30 lat, co oznacza, że ok. połowa kobiet w ciąży jest odporna na zakażenie. Uzyskana odporność trwa przez całe życie. Wirus hPV B19 zakaża tylko ludzi i nie jest przenoszony przez zwierzęta.7,8
Objawy
Choroba szerzy się głównie drogą kropelkową, rzadziej przyczyną jest przetoczenie zakażonej wirusem krwi lub produktów krwiopochodnych. U kobiet w ciąży istnieje ryzyko przeniesienia zakażenia do płodu.
Okres inkubacji (czas jaki upływa od zakażenia to wystąpienia początkowych nieswoistych objawów) wynosi 4–14 dni, a wysypka i objawy stawowe zwykle po 2–3 tygodniach. Chory jest najbardziej zakaźny w ciągu kilku dni przed pojawieniem się wysypki.9 Po 5–7 dniach od zakażenia mogą pojawić się objawy prodromalne (nieswoiste objawy wskazujące na początek choroby) takie jak gorączka, złe samopoczucie, ból głowy, bóle mięśniowe i wydzielina z nosa.
Objawy te ustępują po 2–3 dniach, a w tydzień później pojawia się jasnoczerwona, plamista wysypka na policzkach, której często towarzyszy zblędnięcie skóry wokół warg. Po kilku kolejnych dniach wysypka rozszerza się stopniowo na tyłów i dalsze odcinki kończyn. Niekiedy towarzyszy jej świąd. Po około 3 tygodniach od początku choroby wysypka ustępuje bez pozostawienia blizn.10
U ok. 20% zakażonych choroba przebiega bez typowych objawów (lub bezobjawowo), a tytułowy obraz wysypki na twarzy występuje głównie u małych dzieci.11 Charakterystycznym (często jedynym) objawem choroby, zwłaszcza u kobiet w ciąży jest poliartropatia (stan zapalny stawów dłoni, nadgarstka i kolan.12
Rozpoznanie
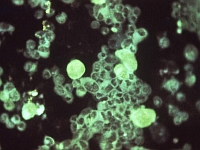
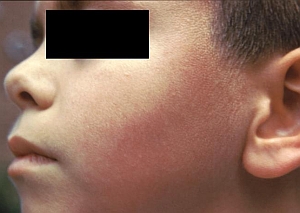 Ryc. 1. Nazwa „zespół spoliczkowanego dziecka” znana w wielu krajach
na świecie, odwołuje się do charakterystycznego obrazu wysypki na twarzy dziecka
Fot. Public Health Image Library
Ryc. 1. Nazwa „zespół spoliczkowanego dziecka” znana w wielu krajach
na świecie, odwołuje się do charakterystycznego obrazu wysypki na twarzy dziecka
Fot. Public Health Image Library
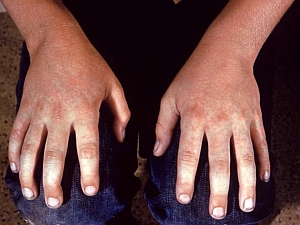 Ryc. 2. Jeden z objawów „zespołu spoliczkowanego dziecka” - wysypka
Fot. Public Health Image Library
Ryc. 2. Jeden z objawów „zespołu spoliczkowanego dziecka” - wysypka
Fot. Public Health Image Library
U dzieci rozpoznanie ustala się na podstawie objawów chorobowych, ale jeśli nie pojawi się wysypka odróżnienie zakażenia hPV B19 od innych chorób wirusowych jest prawie niemożliwe.
W przypadku podejrzenia zakażenia (np. kontakt z chorym dzieckiem) u kobiet w ciąży należy przeprowadzić badania swoistych przeciwciał IgG i IgM. Stwierdzenie obecności przeciwciał IgM może świadczyć o zakażeniu zakażeniem i jest wskazaniem do dalszych badań diagnostycznych.
Obecność przeciwciał IgG i brak przeciwciał IgM oznacza nabytą wcześniej odporność i wyklucza świeże zakażenie. Brak obu rodzajów przeciwciał zwykle wyklucza zakażenie, ale sugeruje się powtórzenie badania po miesiącu od ostatniego kontaktu lub po rozwinięciu się objawów chorobowych.12
Zagrożenia
U 30% kobiet zakażonych w czasie ciąży hPV B19 istnieje ryzyko rozwoju zakażenia u płodu,13,14 ale u większości dzieci z potwierdzonych zakażeniem wewnątrzmacicznym nie stwierdza się powikłań, a ich rozwój jest prawidłowy.15,16
Istnieje jednak ryzyko wystąpienia poważnych powikłań u płodu, w tym ciężkiej niedokrwistości, obrzęku uogólnionego (hPV B19 jest najczęstszą przyczyną uogólnionego nieimmunologicznego obrzęku płodu), niewydolności serca, zapalenia mięśnia sercowego, a nawet zgonu, który najczęściej występuje w przypadkach zakażeń nabytych przed 20. tygodniem ciąży.12,17
Opisywane przypadki wystąpienia powikłań zakażenia (obrzęk i niedokrwistość) tylko u jednego z płodów w ciąży bliźniaczej dwukosmówkowej i dwuowodniowej (dwie jamy owodni i dwa łożysko) świadczą o nie do końca poznanym patomechanizmie zakażenia wewnątrzmacicznego i mogą sugerować wniknięcie wirusa tylko przez jedno z łożysk lub być wynikiem zróżnicowanej odpowiedzi immunologicznej u płodów.18
Leczenie
Nie ma leczenia przyczynowego zakażenia hPV B19 ani metod czynnego (szczepionka) lub biernego (immunoglobulina) uodpornienia.
W przypadku potwierdzonego zakażenia u matki przed 20. tygodniem ciąży wdraża się odpowiednie postępowanie nadzorujące stan płodu. Polega ono głównie na wykonaniu badania ultrasonograficznego po 4 tygodniach od początku choroby lub domniemanej serokonwersji i powtarzaniu go co 1–2 tygodni do 30 tygodnia ciąży. Jeśli w tym okresie nie stwierdzi się nieprawidłowości u płodu ryzyko wystąpienia niekorzystnych następstw jest znikome.12
Pojawienie się objawów obrzęku płodu (w wyniku niedokrwistości) jest wskazaniem do hospitalizacji w ośrodku akademickim specjalizującym się w interwencyjnej medycyny prenatalnej. U płodów znacznie niedojrzałych (a u takich najczęściej rozwija się obrzęk) istnieje możliwość leczenia za pomocą za pomocą transfuzji wewnątrzmacicznej, która znacznie ogranicza ryzyko zgonu wewnątrzmacicznego. Ryzyko rozwoju ciężkich powikłań wymagających leczenia wewnątrzmacicznego praktycznie nie występuje po 12 tygodniach od serokonwersji lub po 21. tygodniu ciąży.15,19
Zapobieganie
Skutecznym środkiem zapobiegawczym jest częste mycie rąk i unikanie kontaktu z małymi dziećmi.
Zapamiętaj
- Zakażenie hPV B19 jest chorobą rzadko powodującą niekorzystne następstwa dla dziecka.
- U połowy kobiet w ciąży stwierdza się nabytą, trwała odporność na zakażenie.
- Nie prowadzi się badań przesiewowych w kierunku zakażenia hPV B19.
- Podejrzenie zakażenia (kontakt z chorym dzieckiem, wystąpienie objawów) jest wskazaniem do wykonania badań serologicznych.
Piśmiennictwo:
1. Dukes C. On the confusion of two different diseases under the name rubella (rose-rash). Lancet, 1900;156:89–952. Centers for Disease Control and Prevention Rashes among schoolchildren – 14 states, October 4, 2001–February 27, 2002. J Am Med Assoc., 2002;287:1389–1391
3. Bosman A, Wallinga J, Kroes ACM. Fifth disease every four years: parvovirus B19. Infectieziektenbulletin, 2002;6:215–219, [http://www.rivm.nl/infectieziektenbulletin/bul1306/parvo.html]
4. Anderson MJ, Cohen BJ, Schwarz T i wsp: Human parvovirus B19 infections in United Kingdom 1984–86. Lancet, 1987;329:738–739
5. Beigi RH, Wiesenfeld HC, Landers DV, Simhan HN: High rate of severe fetal outcomes associated with maternal parvovirus b19 infection in pregnancy. Infect Dis Obstet Gynecol., 2008; 2008: 524601
6. Gillespie SM, Cartter ML, Asch S i wsp: Occupational risk of human parvovirus B19 infection for school and day-care personnel during an outbreak of erythema infectiosum. J Am Med Assoc., 1990;263:2061–2065
7. Servey JT, Reamy BV, Hodge J. Clinical presentations of parvovirus B19 infection. Am Fam Physician, 2007;75:373-376
8. Levy R,Weissman A, Blomberg G, Hagay ZJ. Infection by parvovirus B19 during pregnancy: a review. Obstet Gynecol., Survey, 1997;52:254–259
9. Anderson LJ. Role of parvovirus B19 in human disease. Pediatr Infect Dis J., 1987;6:711–718
10. Broliden K, Tolfvenstam T, Norbeck O. Clinical aspects of parvovirus B19 infection. J Internal Med., 2006;260:285-304
11. Plummer FA, Hammond GW, Forward K i wsp: An erythema infectiosum-like illness caused by human parvovirus infection. N Engl J Med., 1985;313:74–79
12. Lamont RF, Sobel JD, Kusanovic JP i wsp: Parvovirus B10 infection in human pregnancy. BJOG, 2011;118:175-186
13. Anand A, Gray ES, Brown T i wsp: Human parvovirus infection in pregnancy and hydrops fetalis. N Engl J Med., 1987;316:183–186
14. Yaegashi N, Niinuma T, Chisaka H i wsp: The incidence of, and factors leading to, parvovirus B19-related hydrops fetalis following maternal infection; report of 10 cases and meta-analysis. J Infect., 1998;37:28–35
15. Rodis JF, Borgida AF, Wilson M i wsp: Management of parvovirus infection in pregnancy and outcomes of hydrops: a survey of members of the Society of Perinatal Obstetricians. Am J Obstet Gynecol., 1998;179:985–988
16. Simms RA, Liebling RE, Patel RR i wsp: Management and outcome of pregnancies with parvovirus B19 infection over seven years in a tertiary fetal medicine unit. Fetal Diagn Ther., 2009;
25:373-378 17. Enders M, Weidner A, Zoellner i wsp: Fetal morbidity and mortality after acute human parvovirus B19 infection in pregnancy: prospective evaluation of 1018 cases. Prenat Diagn., 2004; 24:513-518
18. Bekhit MT, Greenwood PA, Warren R i wsp: In utero treatment of severe fetal anaemia due to parvovirus B19 in one fetus in a twin pregnancy--a case report and literature review. Fetal Diagn Ther., 2009;25:153-157
19. Simms RA, Liebling RE, Patel RR i wsp: Management and outcome of pregnancies with parvovirus B19 infection over seven years in a tertiary fetal medicine unit. Fetal Diagn Ther., 2009; 25:373-378