Kłykciny kończyste to jedna z najczęstszych chorób przenoszonych drogą płciową. Wywoływane zakażeniem wirusem brodawczaka ludzkiego (HPV) kalafiorowate twory, choć zwykle łagodne i często samoistnie ustępujące, rzadko mogą prowadzić do rozwoju raka szyjki macicy, odbytu czy gardła.
Kłykciny kończyste – co to jest?
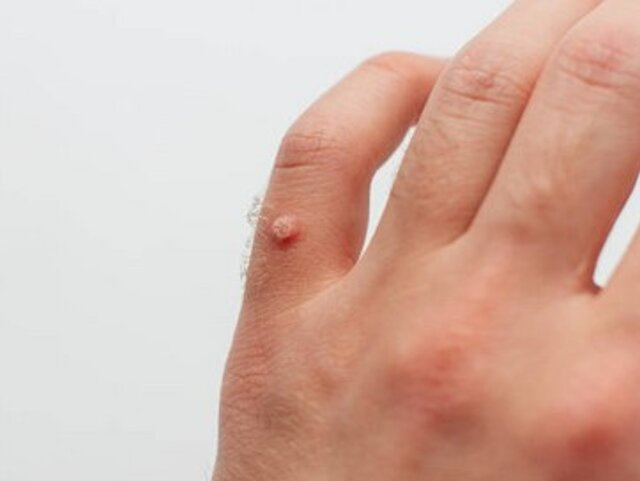
Kłykciny kończyste (condylomata acuminata), określane również jako brodawki płciowe, to łagodne zmiany proliferacyjne występujące głównie w obrębie narządów płciowych, ale także na błonach śluzowych jamy ustnej, czy w okolicach odbytu. Typowo są to miękkie różowe twory o brodawkującej powierzchni i średnicy od 1 do 5 mm. Jeśli osiągają większe rozmiary przyjmują barwę brunatną. Kłykciny kończyste w początkowym stadium mają obraz małych czerwonawych grudek, które w miarę upływu czasu zlewają się w uszypułowane kalafiorowate wykwity.
Kłykciny kończyste – umiejscowienie wykwitów
Kłykciny u mężczyzn
Kłykciny kończyste u mężczyzn najczęściej zlokalizowane są na prąciu (brzeg żołędzi, okolica wędzidełka, wewnętrzna blaszka napletka), rzadziej spotykane są w okolicach ujścia cewki moczowej, na mosznie, czy w pachwinach.
Kłykciny u kobiet
Kłykciny kończyste u kobiet typowo lokalizują się na wargach sromowych większych i mniejszych oraz w przedsionku pochwy. Nierzadko wykwity występują także w obrębie szyjki macicy.
Kłykciny odbytu
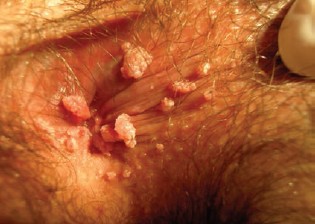 Ryc. Drobne kłykciny okolicy odbytu
Ryc. Drobne kłykciny okolicy odbytuZmiany w okolicy okołoodbytniczej obserwuje się u obu płci, choć częściej spotykane są u mężczyzn. Wykwity w obrębie jamy ustnej lokalizują się głównie na języku i wargach.
Kłykciny kończyste - objawy
Kłykciny kończyste mają postać kalafiorowatych tworów, poza tym są zwykle bezobjawowe, czasami powodują świąd. Brodawkom płciowym może towarzyszyć również sączenie i nieprzyjemny zapach.
Kłykciny kończyste - przyczyny
Przyczyną powstawania kłykcin kończystych jest infekcja wirusem brodawczaka ludzkiego (human papilloma virus – HPV), głównie typami 6 i 11 (>95% przypadków). W wyniku koinfekcji w brodawkach płciowych może występować wiele typów HPV, w tym typy onkogenne (mające duży potencjał wywołania nowotworu złośliwego), takie jak 16 i 18.
Do zakażenia dochodzi najczęściej na drodze kontaktów seksualnych (genitalno-genitalnych, oralno-genitalnych i analno-genitalnych). Infekcja HPV jest również możliwa w trakcie porodu, a także w wyniku zaniedbań higienicznych (m.in. używanie wspólnych ręczników).
Kłykciny kończyste - epidemiologia
Częstość występowania zakażenia HPV
Zakażenie HPV jest jedną z najczęstszych infekcji przenoszonych drogą płciową, z częstością występowania od 9 do 13% populacji światowej. Kłykciny kończyste są poważnym problemem zdrowia publicznego, a globalne szacunki zachorowalności wynoszą 160–289 przypadków na 100 000 osobolat. Chociaż brakuje szczegółowych danych z całej Europy, średnia roczna zachorowalność w kilku krajach europejskich wynosi od 0,13 do 0,16% w populacji ogólnej. HPV cechuje się wysoką zakaźnością i transmisja między partnerami seksualnymi może nastąpić nawet przy braku widocznych brodawek.
Kto choruje najczęściej
W większości przypadków infekcja przebiega bezobjawowo, a kłykciny kończyste rozwijają się tylko u niewielkiej liczby chorych. Zakażeniu ulegają głównie osoby dorosłe, aktywne seksualnie. Średni wiek chorych waha się od 20 do 39 lat.
Czynniki ryzyka zakażenia HPV
Zapadalność na HPV w populacji wzrasta wraz z rosnącą liczbą partnerów seksualnych w ciągu życia. Zwiększa ją także:
- przebyta w przeszłości infekcja chlamydią i dwoinką rzeżączki
- palenie tytoniu
- zakażeniem ludzkim wirusem niedoboru odporności (HIV).
Trudności w określeniu rzeczywistej częstości zachorowań
Ze względu na fakt, że brodawki płciowe nie są chorobą podlegającą zgłoszeniu do inspekcji sanitarnej, dokładna częstość ich występowania jest trudna do oszacowania. Jednak ostatnie doniesienia wskazują, że zarówno w Polsce, jak i na świecie obserwuje się stały wzrost zachorowań wywołanych przez infekcję HPV.
Okres inkubacji zakażenia HPV
Okres inkubacji między zakażeniem a pojawieniem się brodawek płciowych jest bardzo zmienny, ale stwierdzono, że jest krótszy u kobiet (około 2,9 miesiąca) niż u mężczyzn (około 11 miesięcy).
Kłykciny kończyste – jak zdiagnozować?
Rozpoznanie brodawek płciowych opiera się najczęściej na charakterystycznym obrazie klinicznym, w niektórych przypadkach konieczne jest wykonanie badania histopatologicznego (pobranie fragmentu zmiany i badanie pod mikroskopem).
W wybranych sytuacjach w diagnostyce brodawek płciowych wykorzystuje się kolposkop, czyli urządzenie umożliwiające rozpoznanie drobnych zmian subklinicznych. U kobiet z kłykcinami kończystymi zewnętrznych narządów płciowych wskazane jest wykonanie badania cytologicznego szyjki macicy, w którym zwykle można wykazać obecność koilocytów i komórek dyskeratotytycznych (obraz charakterystyczny dla infekcji HPV). Badania wirusologiczne, w tym genotypowanie onkogennych i nieonkogennych typów HPV, mają znaczenie uzupełniające i nie są zalecane w przypadku typowych brodawek płciowych.
Kłykciny kończyste – z czym różnicować?
Brodawki płciowe różnicujemy m.in. z
- włókniakami miękkimi
- kłykcinami kiłowymi (zob. Kiła (syfilis) – leczenie, objawy, przebieg choroby)
- mięczakiem zakaźnym
- grudkami perlistymi prącia
- brodawkami łojotokowymi.
Kłykciny kończyste – powikłania
Powszechnie znany jest negatywny wpływ obecności kłykcin kończystych na aktywność seksualną i obniżenie jakości życia. Choroba może powodować:
- niepokój
- poczucie winy
- złość
- utratę poczucia własnej wartości oraz
- obawy dotyczące przyszłej płodności
- ryzyko wystąpienia raka.
Brodawki płciowe są z definicji wykwitami łagodnymi. Jednak zarówno zmiany przednowotworowe, jak i złośliwe mogą współistnieć lub rozwijać się w obrębie wykwitów brodawkowatych lub w rzadkich przypadkach mogą być błędnie rozpoznawane jako kłykciny kończyste. Podejrzenie kliniczne ognisk nowotworowych powinno budzić krwawienie lub nietypowy wygląd wykwitów, w tym owrzodzenie lub wyczuwalny palpacyjnie naciek skórny.
W takich przypadkach uzasadniona jest pilna biopsja zmiany i badanie histopatologiczne.
Kłykciny kończyste a związek z nowotworami
Istnieje około 200 typów HPV. Większość z nich należy do grupy nieonkogennych HPV (małego ryzyka), w tym HPV 6 i 11, które odpowiadają za występowanie brodawek płciowych. Niektóre genotypy HPV określa się mianem dużego ryzyka (m.in. 16 i 18), ponieważ uczestniczą w powstawaniu nowotworów, takich jak rak szyjki macicy, rak odbytu, rak jamy ustnej i rak gardła.
U niektórych osób zdarza się współwystępowanie rożnych podtypów HPV, zarówno małego, jak i dużego ryzyka. Na uwagę zasługuje jednak fakt, że nie każdy pacjent z kłykcinami kończystymi zachoruje na raka. Większość infekcji HPV ustępuje samoistnie lub na skutek leczenia i nie powoduje żadnych powikłań.
W sytuacji kiedy układ odpornościowy organizmu nie może zwalczyć infekcji genotypami HPV dużego ryzyka może dojść do powstania stanów przedrakowych. Jeśli nie zostaną one poddane odpowiedniej terapii istnieje ryzyko rozwoju na ich podłożu nowotworu złośliwego.
Kłykciny kończyste – postępowanie
Pacjenci, u których występują kłykciny kończyste powinni wykonać badania przesiewowe w kierunku innych chorób przenoszonych drogą płciową (m.in. zakażenia HBV, HCV, HIV, kiła, chlamydioza, rzeżączka).
Wszyscy partnerzy chorych zakażonych HPV muszą być jak najszybciej poddani ocenie klinicznej celem wykrycia i leczenia brodawek płciowych. U nich także powinno wykonać się testy na obecność innych chorób przenoszonych drogą płciową.
Kłykciny kończyste – leczenie
Istnieje wiele możliwości terapii kłykcin kończystych, jednak jak dotąd nie opracowano leku skierowanego konkretnie przeciwko HPV. Niektórzy specjaliści zalecają podejście zachowawcze, gdyż około 70% brodawek płciowych ulega samoistnej remisji w ciągu 2 lat. Jest to jednak strategia rzadko akceptowana przez pacjentów.
Do metod farmakologicznych terapii kłykcin kończystych należy stosowanie:
- imikwimodu
- podofilotoksyny
- kwasu trójchlorooctowego (trichloroacetic acid – TCA)
- synekatechiny
- wodorotlenku potasu.
Wymienione substancje, z wyjątkiem TCA, mogą być stosowane samodzielnie przez pacjenta. Leczenie farmakologiczne przynosi największe korzyści w przypadku brodawek o małych rozmiarach. Natomiast u pacjentów z rozległymi wykwitami stanowi wstęp do leczenia zabiegowego.
Do metod inwazyjnych stosowanych u pacjentów z kłykcinami kończystymi należy:
- wyłyżeczkowanie
- wycięcie chirurgiczne
- terapia fotodynamiczna
- laseroterapia
- kriochirurgia.
W trakcie każdego rodzaju terapii konieczna jest regularna (co około 4 tygodni) ocena postępów leczenia przez lekarza prowadzącego i ewentualna zmiana kuracji w przypadku braku efektów.
Każda z wymienionych metod leczenia kłykcin kończystych obarczona jest ryzykiem nawrotu wykwitów u około 20–30% pacjentów.
Jednym z najczęściej wybieranych przez chorych z brodawkami płciowymi zabiegów dermatologicznych jest tzw. wymrażanie, czyli kriodestrukcja z użyciem ciekłego azotu. Zabiegi wykonuje się co 7 dni przez około 6–10 tygodni. Zabiegi kriochirurgiczne wiążą się z ryzykiem wystąpienia blizn, odbarwień czy ognisk wyłysienia.
Obecnie popularnością cieszy się ponadto terapia z użyciem lasera CO2. Jest to metoda umożliwiająca precyzyjne usunięcie brodawek płciowych. Laseroterapia zapewnia szybkie efekty leczenia i jest szczególnie wskazana w terapii wykwitów o dużych rozmiarach, jak również zmian o trudnej lokalizacji (cewka moczowa, kanał odbytu).
Czy można trwale pozbyć się HPV z organizmu?
U około 70–80% osób organizm sam zwalcza zakażenie wirusem ciągu 12–24 miesięcy. W pozostałych przypadkach dochodzi do przetrwałej infekcji. Do tej pory nie wynaleziono leku trwale eliminującego HPV z organizmu. Możliwe jest jedynie leczenie objawów zakażenia (usuwanie kłykcin) oraz okresowe badania kontrolne (m.in. badanie cytologiczne szyjki macicy).
Kłykciny kończyste – czy można współżyć?
Pacjenci, u których występują brodawki płciowe, do momentu wyleczenia, powinni stosować prezerwatywy. Co prawda używanie prezerwatyw nie daje całkowitej ochrony przed HPV, gdyż wirus może infekować obszary niepokryte lateksem, takie jak krocze czy pachwiny. Jednak jest to metoda, która zmniejsza ryzyko zarówno zakażenia, jak i przeniesienia HPV, a także innych chorób przenoszonych drogą płciową.
Kłykciny kończyste – czy da się im zapobiec?
Infekcji HPV, a tym samym kłykcinom kończystym i niektórym nowotworom narządów płciowych można zapobiec, stosując odpowiednie szczepienia, które chronią przed zakażeniami najczęstszymi typami wirusa.
W Polsce dostępne są następujące szczepionki przeciwko HPV:
- dwuwalentna CERVARIX (przeciwko HPV 16 i 18),
- czterowalentna GARDASIL (przeciwko HPV 6, 11, 16 i 18)
- dziewięciowalentna GARDASIL 9 (przeciwko HPV 6, 11, 16, 18, 31, 33, 45, 52 i 58).
Wymienione szczepionki mają głównie znaczenie w profilaktyce raka szyjki macicy (redukcja ryzyka rozwoju raka nawet o 70–90%) i raka odbytu związanych przyczynowo z onkogennymi podtypami HPV. Szczepionka cztero- i dziewięciowalentna chronią dodatkowo przed HPV 6 i 11, które odpowiadają za powstawanie brodawek płciowych.
Największą skuteczność szczepionek można uzyskać, gdy zastosowane zostaną przed rozpoczęciem aktywności seksualnej, stąd rekomendowany wiek szczepienia to 11.–12. rż. Minimalny wiek rozpoczęcia szczepienia to 9. rż.
Szczepienie składa się z dwóch lub trzech dawek – zależnie od wieku, w którym podana została pierwsza dawka.
W Polsce jedynym częściowo refundowanym preparatem jest CERVARIX (refundacja 50%).
Amerykański Komitet Doradczy ds. Szczepień (Advisory Committee on Immunization Practice – ACIP) zaleca szczepienia dla wszystkich (zarówno dziewczynek/kobiet, jak i chłopców/mężczyzn) w wieku do 26 lat, jeśli nie byli zaszczepieni w młodości. U osób powyżej 26. rż. wspomniana profilaktyka przynosi mniejsze korzyści głównie dlatego, że większość dorosłych aktywnych seksualnie miała już kontakt z HPV.
Badania na obecność HPV u kobiet i mężczyzn – czy to ma sens?
Nie zaleca się rutynowo wykonywania badań na obecność HPV u każdej osoby aktywnej seksualnie ze względu na powszechność infekcji i fakt, że zakażenie najczęściej ulega samoistnej eliminacji z organizmu w ciągu 1–2 lat. Ponadto choroba u większości osób przebiega bezobjawowo, a występowanie wirusa nie u każdego doprowadzi do powstania kłykcin kończystych czy nowotworów złośliwych.