Powikłania ostre
Niedocukrzenie – hipoglikemia
Mianem hipoglikemia określa się stan nadmiernego zmniejszenia się stężenia glukozy we krwi. Za granicę rozpoznania hipoglikemii u osób dorosłych i u starszych dzieci przyjmuje się stężenie 3,3 mmol/l (55 mg/dl). U dzieci najmłodszych wartości te są niższe 2,2–2,8 mmol/l (40–50 mg/dl). W ocenie tej pod uwagę wziąć trzeba metodę oznaczenia i materiał (krew pełna, włośniczkowa czy surowica). Pamiętać należy, że pomiary stężenia glukozy wykonane z użyciem testów obarczone są błędem. W zależności od objawów hipoglikemię dzieli się na lekką, umiarkowaną i ciężką. Objawy hipoglikemii zmieniają się wraz z rozwojem psychofizycznym dziecka. Najczęściej obserwowane objawy to bladość, uczucie lęku, drażliwość, pocenie się, senność, drgawki i wreszcie utrata przytomności (ryc. 1). Mogą one występować również pojedynczo. Dynamika narastania jej objawów zależy głównie od szybkości zmniejszania się stężenia glukozy we krwi. U chorych długo chorujących dojść może do wystąpienia tzw. hipoglikemii nieuświadomionej. Przyczyny wystąpienia hipoglikemii mogą być różne. U chorych na cukrzycę najczęściej jest to podanie zbyt dużej, w stosunku do aktualnego zapotrzebowania, dawki insuliny, niedostateczny dowóz węglowodanów w pożywieniu lub zwiększone zużycie glukozy, np. w czasie intensywnego wysiłku fizycznego. Pamiętać trzeba, że do wystąpienia hipoglikemii dojść może po kilku czy kilkunastu godzinach od ustania aktywności fizycznej, zwłaszcza jeśli wysiłek był długotrwały (późna powysiłkowa hipoglikemia: po 6-12-24 h).

Ryc. 1. Niektóre objawy hipoglikemii (źródło: www.men.gov.pl, publikacja "Dziecko z cukrzycą w szkole i przedszkolu")
Obecne możliwości monitorowania glikemii pozwalają znacząco zmniejszyć liczbę ciężkich stanów hipoglikemicznych. Dobrze wyedukowani pacjenci powinni umieć unikać tych stanów, ale może się zdarzyć, że z różnych przyczyn dojdzie jednak do wystąpienia hipoglikemii, wówczas stan taki traktować należy jako „stan naglący” wymagający natychmiastowego działania. Standardowym postępowaniem w hipoglikemii lekkiej lub umiarkowanej jest podanie węglowodanów prostych, dlatego pacjent zawsze powinien mieć przy sobie glukozę w postaci tabletek lub żelu. Aktualnie u młodocianych chorych regułą jest intensywna insulinoterapia za pomocą analogów insuliny. U tych chorych w przypadku wystąpienia cukrzycy lekkiej lub umiarkowanej stosuje się regułę: 15 g/15 min tzn. podanie 15 g glukozy i kontrola glikemii po 15 minutach, dalsze postępowanie zależy od uzyskanego wyniku. W przypadku ciężkiej hipoglikemii, kiedy występują zaburzenia połykania czy zaburzenia świadomości konieczne jest odpowiednie ułożenie chorego, zabezpieczenie drożności dróg oddechowych i podanie iniekcji glukagonu domięśniowo lub podskórnie (1 mg u dzieci ≥6. rż. i 0,5 mg u dzieci <6. rż.). W międzyczasie wezwać należy pomoc medyczną, gdyż konieczne może być dożylne podanie glukozy i przewiezienie chorego do szpitala.
Aby umożliwić taką pomoc, chory winien mieć zawsze przy sobie: kartę z informacją o tym, że jest chory na cukrzycę oraz o sposobie w jaki można udzielić mu pomocy w razie wystąpienia hipoglikemii; glukometr umożliwiający wykonanie pomiaru stężenia glukozy we krwi; glukozę w tabletkach lub żelu. W sytuacjach szczególnego zagrożenia wystąpieniem hipoglikemii (wycieczka, zawody sportowe, kierowanie pojazdem mechanicznym itp.) powinien także mieć przy sobie ampułkę glukagonu (GlucaGen® HypoKit®; ryc. 2).
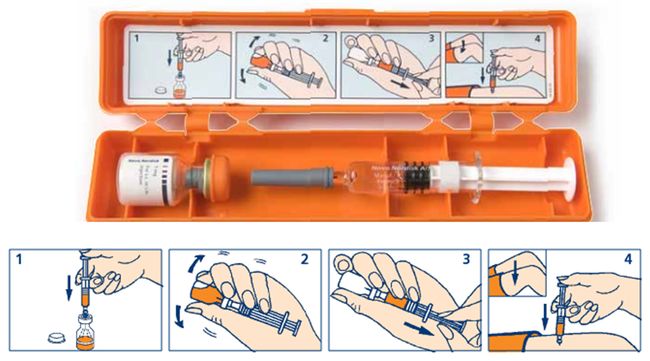
Ryc. 2. GlucaGen® HypoKit®
Kwasica ketonowa
Do kwasicy ketonowej (diabetic ketoacidosis - DKA) prowadzi głęboki deficyt insuliny, stąd stan taki nie powinien się zdarzyć u dobrze wyedukowanego pacjenta z wcześniej rozpoznaną cukrzycą. Chorzy leczeni w specjalistycznych ośrodkach diabetologicznych mają na ogół wystarczającą wiedzę oraz możliwości techniczne, aby przy zachowaniu minimum staranności, nie dopuścić do wystąpienia ciężkich zaburzeń metabolicznych. Chorzy oraz ich opiekunowie mają zwykle ustalone sposoby kontaktowania się z zespołem leczącym w ciągu całej doby. Stąd też, jeśli nawet dojdzie u nich do wystąpienia kwasicy ketonowej, to stopień tych zaburzeń jest zwykle „lekki” lub „umiarkowany”, stosunkowo rzadko dochodzi do zaburzeń kwalifikowanych jako „ciężkie” lub „bardzo ciężkie”. U takich chorych kwasica ketonowa wystąpić może w sytuacjach szczególnych: ciężka infekcja, ciężki uraz itp. U chorych leczonych metodą ciągłego podskórnego wlewu glukozy przyczyną wystąpienia kwasicy może być niesprawnie działająca pompa insulinowa, w tym wypadku objawy dekompensacji narastają zwykle bardzo szybko.
Najczęściej DKA stwierdza się u chorych ze świeżo rozpoznaną cukrzycą. Jest to zwykle skutek opóźnionego rozpoznania choroby, dlatego tak ważne jest bardzo staranne zebranie wywiadu i badanie fizykalne w czasie pierwszej wizyty dziecka w poradni. W każdej poradni opieki podstawowej powinny się znaleźć testy paskowe do oznaczania stężenia glukozy we krwi oraz do badania moczu.
Pamiętać należy, że nawet bardzo ciężkim zaburzeniom metabolicznym towarzyszącym hiperglikemii zwykle nie towarzyszą zaburzenia świadomości, a więc stopień zachowania świadomości w tych stanach nie może być miarą zagrożenia życia chorego na cukrzycę. W cukrzycowej kwasicy ketonowej zaburzenia świadomości występują zwykle bardzo późno, chorzy ci więc przez długi czas nie sprawiają wrażenia „aż tak ciężko chorych”, mimo bardzo znacznego nasilenia zaburzeń metabolicznych.
Szczególny problem może stanowić rozpoznanie DKA u niemowląt i małych dzieci, zwłaszcza jeśli wcześniej nie rozpoznano u nich cukrzycy. Zwykle nie można u nich zaobserwować typowych objawów, takich jak poliuria, polidypsja itp. Dominującym objawem są zwykle wymioty, jest to jednak objaw mało charakterystyczny, towarzyszyć bowiem może bardzo wielu chorobom. Trudności pogłębia fakt, że cukrzyca w tej grupie wiekowej jest chorobą stosunkowo rzadką w porównaniu z innymi chorobami mogącymi dawać podobny obraz kliniczny (wymioty, odwodnienie itd.), może to opóźniać prawidłowe rozpoznanie, dlatego też śmiertelność jest tu stosunkowo wysoka.
Wskazania do hospitalizacji pacjentów z DKA zależą od szeregu czynników. Bezwzględnie hospitalizowani winni być wszyscy chorzy z kwasicą towarzyszącą świeżemu ujawnieniu się cukrzycy, niezależnie od stopnia jej nasilenia. Takiej bezwzględnej hospitalizacji wymagają również zwykle najmłodsze dzieci, których stan kliniczny może być trudny do oceny w warunkach ambulatoryjnych. Wskazaniem do hospitalizacji, niezależnie od nasilenia kwasicy, są też wymioty.
Według obecnych standardów DKA rozpoznaje się przy stwierdzeniu wartości pH <7,3 we krwi żylnej oraz stężeniu wodorowęglanów <15 mmol/l, za mniej miarodajne uważa się stężenie glukozy.
Wskazania do hospitalizacji chorych z wcześniej leczoną cukrzycą zależą przede wszystkim od stopnia nasilenia kwasicy. Kwasica ciężka jest wskazaniem do bezwzględnej hospitalizacji na oddziale intensywnego nadzoru metabolicznego bądź oddziale specjalistycznym przygotowanym do leczenia takich stanów. Chorzy z kwasicą stopnia średniego zwykle również wymagają hospitalizacji, głównie z uwagi na konieczność wyrównania drogą pozajelitową niedoboru wody i elektrolitów.
Kwasica stopnia lekkiego, u chorych wcześniej leczonych, dobrze wyedukowanych, utrzymujących telefoniczny kontakt z ośrodkiem specjalistycznym, może być zwykle leczona ambulatoryjnie.
Sposób leczenia DKA na przestrzeni lat zmieniał się bardzo znacznie. Ponieważ głównym zaburzeniem okazuje się odwodnienie spowodowane diurezą osmotyczną, podstawą leczenia jest nawadnianie. Błędem jest rozpoczynanie leczenia DKA od podania insuliny bez rozpoczęcia nawadniania. U pacjentów, których stopień odwodnienia nie przekracza 5% i którzy dobrze tolerują doustne przyjmowanie płynów można podjąć próbę doustnego nawadniania, zwłaszcza wówczas, kiedy podjęto decyzję o leczeniu domowym. Dotyczy to chorych z wcześniej rozpoznaną cukrzycą, których otoczenie zna zasady takiego leczenia. W nawadnianiu wykorzystuje się zwykle napoje przygotowane ex tempore, ewentualnie z dodatkiem preparatów wieloelektrolitowych (doustne płyny nawadniające stosowane np. w biegunkach). Ilość przetaczanych płynów zależy od wieku młodocianego pacjenta i masy jego ciała, a także od stopnia odwodnienia. Ilość płynu do uzupełnienia = zapotrzebowanie podstawowe + deficyt. Tę ilość płynów należy podzielić na 24 godziny, obliczając zapotrzebowanie godzinowe.
Insulinoterapia. U pacjentów z kwasicą stopnia lekkiego, z wcześniej rozpoznaną cukrzycą, zakwalifikowanych do leczenia domowego, stosuje się insulinę podskórnie lub domięśniowo w odstępach 1-godzinnych, przydatne są tu szczególnie szybko działające analogi insuliny. Pacjenci z DKA średniego oraz ciężkiego stopnia wymagają bezwzględnej hospitalizacji i stosowania insulinoterapii w ciągłym wlewie dożylnym. Zasadą w insulinoterapii jest unikanie zbyt gwałtownego obniżania glikemii, przekraczającego 100 mg/dl/h. Należy zawsze pamiętać o uzupełnianiu potasu przy prowadzonej insulinoterapii.
Co jakiś czas opracowuje się nowe schematy terapeutycznego postępowania. Zasadą jednak pozostać zawsze powinno, że leczenie kwasicy ketonowej musi być zdecydowane, ale bardzo rozważne. Nie wolno dążyć do zbyt energicznego wyrównywania zaburzeń, przynieść to bowiem może „więcej szkody niż pożytku”. Wyrównywanie to powinno być tym ostrożniejsze, im głębsze są zaburzenia, rozłożone winno być w czasie 24–48, a w szczególnie ciężkich przypadkach 72 godzin od rozpoczęcia leczenia.
Powikłania przewlekłe cukrzycy
W cukrzycy typu 1, podobnie jak w innych postaciach cukrzycy, wystąpić mogą powikłania przewlekłe. Rozwój przewlekłych powikłań stanowi wypadkową działania wielu czynników metabolicznych, hormonalnych, środowiskowych i genetycznych. Przewlekła hiperglikemia jest odpowiedzialna za rozwój przewlekłych powikłań o charakterze mikroangiopatii (uszkodzenia małych naczyń krwionośnych), a także makroangiopatii (uszkodzenia dużych naczyń krwionośnych). W przewlekłej hiperglikemii dochodzi do aktywacji szeregu niekorzystnych procesów metabolicznych (nieenzymatycznej glikacji białek, przemian szlaku poliolowego oraz stresu oksydacyjnego).
Zwiększone stężenie glukozy prowadzi także do modyfikacji cząsteczek frakcji LDL cholesterolu, które stają się toksyczne dla śródbłonka. Bardzo ważną rolę w występowaniu przewlekłych powikłań cukrzycy odgrywa zjawisko „pamięci hiperglikemicznej”. Zjawiska te rozpoczynają się w następstwie działania hiperglikemii już na początku choroby i pamięć o nich zostaje zachowana nawet pomimo późniejszej poprawy metabolicznego wyrównania. Dlatego tak ważne jest staranne i intensywne leczenie cukrzycy od chwili jej rozpoznania. Ten pierwszy okres choroby w dużym stopniu decyduje o dalszych losach chorego i o rozwoju przewlekłych powikłań.
W profilaktyce przewlekłych powikłań cukrzycy bardzo ważna jest systematyczna kontrola metabolicznego wyrównania. Obok monitorowania glikemii bezwzględnie konieczne jest też monitorowanie metabolizmu lipidów, badania funkcji nerek poprzez kontrolę albuminurii (wydalania frakcji białek - albumin - z moczem), której wystąpienie jest sygnałem wskazującym na zagrożenie wystąpieniem nefropatii (uszkodzenia nerek). Ważnym parametrem wskazującym na zagrożenie występowaniem powikłań przewlekłych jest nadciśnienie tętnicze. Podwyższone wartości ciśnienia tętniczego i zmiany jego rytmu dobowego zwiększają ryzyko rozwoju powikłań mikronangiopatycznych. Rozpoznanie wczesnej fazy nadciśnienia u dzieci może być trudne, w pierwszym bowiem okresie mamy zwykle do czynienia z zatarciem różnicy pomiędzy ciśnieniem dziennym i nocnym (non dipper). Oceny wartości ciśnienia u dzieci dokonywać należy z wykorzystaniem siatek centylowych. Do badań, które powinny być systematycznie wykonywane należą badania okulistyczne dna oka. Zalecenia dotyczące tych badań są regulowane przez zalecenia Polskiego Towarzystwa Diabetologicznego, które przedstawiono w tabeli.
| Tabela. Badania u dzieci. Zalecenia dotyczące opieki diabetologicznej nad dziećmi i młodzieżą chorymi na cukrzycę | |
|---|---|
| Edukacja terapeutyczna chorego i jego opiekunów | Przy rozpoznaniu i w trakcie trwania choroby; zależnie od oceny |
| Edukacja chorego i jego opiekunów w zakresie zasad żywieniowych | Przy rozpoznaniu i w trakcie trwania choroby; zależnie od oceny |
| Opieka psychologiczna nad chorym i jego opiekunami | Przy rozpoznaniu i w trakcie trwania choroby; zależnie od oceny |
| HbA1C | 4 razy w roku1 |
| Cholesterol całkowity, HDL, LDL, trójglicerydy w surowicy krwi | Raz w roku; częściej w przypadku obecności dyslipidemii2 |
| Kreatynina w surowicy krwi | Raz w roku3 |
| Albuminuria | Raz w roku3 |
| Badanie ogólne moczu (osad, białkomocz) | Raz w roku |
| Ciśnienie tętnicze | W czasie każdej wizyty4 |
| Badanie okulistyczne | Raz w roku3 |
| Monitorowanie masy ciała i wzrostu - według siatek centylowych właściwych dla wieku i płci | W czasie każdej wizyty |
| Monitorowanie dojrzewania według skali Tannera; miesiączkowania u dziewczynek | W czasie każdej wizyty |
| Badanie w kierunku celiakii | Raz w roku do 10. rż. dziecka, potem co 1-2 lata, zależnie od decyzji lekarza |
| Badanie oceny czynności tarczycy/diagnostyka schorzeń | Raz na 1-2 lata, zależnie od decyzji lekarza |
| Konsultacje specjalistyczne | Zgodnie ze wskazaniami ogólnopediatrycznymi |
| Przeciwciała GAD65, IA2, ICA, IAA, Zn8 | Przy rozpoznaniu, ≥3 przeciwciała5 |
| 1 indywidualnie u dzieci cechujących się dużą chwiejnością cukrzycy; 2 w zależności od wywiadu rodzinnego: w przypadku obciążonego wywiadu lub jego braku - od momentu zachorowania monitorować co roku; przy braku obciążenia - ocenić przy rozpoznaniu, jeśli LDL <100 mg/dl (<2,6 mmol/l) monitorować co 5 lat, jeśli LDL >100 mg/dl (>2,6 mmol/l) - co roku; 3 w momencie rozpoznania choroby oraz u dzieci: od 11. rż. z 2-letnim, a od 9. rż. z 5-letnim czasem trwania choroby, natomiast u dzieci młodszych po każdym 3-letnim okresie choroby; nieprawidłowy wynik albuminurii należy potwierdzić przez oznaczenie w 2 z 3 kolejnych badań moczu;,br> 4 u dzieci <7. rż. przynajmniej 2 razy w roku; potwierdzenie nadciśnienia tętniczego wymaga 24-godzinnego ambulatoryjnego monitorowania; 5 także przy rewizji diagnozy cukrzycy | |
Wśród powikłań cukrzycy pamiętać należy również o możliwości zaburzeń wzrastania, a także zaburzeń procesu pokwitania, które mogą być wynikiem niedostatecznej kontroli metabolicznej cukrzycy.
Podsumowując, optymalne wyrównanie metaboliczne i systematycznie wykonywanie badań diagnostycznych w celu wczesnego wykrycia objawów rozwijających się przewlekłych powikłań jest podstawowym zadaniem opieki diabetologicznej w profilaktyce tych powikłań.
Cukrzyca w pytaniach i odpowiedziach
Cukrzyca - czy nawet małe dziecko może zachorować? »Objawy odwodnienia »
Przyczyny częstego oddawania moczu u dzieci »
Zapotrzebowanie na płyny u dzieci »