Definicja i obszar zastosowania
Rehabilitacja nefrologiczna (określana także jako „rehabilitacja w przewlekłych chorobach nerek) – to kompleksowe działanie mające na celu zahamowanie pogarszania się sprawności fizycznej, a nawet jej zwiększenie, oraz poprawę ogólnego dobrostanu w przebiegu postępującej przewlekłej choroby nerek i chorób współistniejących. Cele te osiąga się przede wszystkim dzięki stosowaniu indywidualnie dobranego programu fizjoterapeutycznego opierającego się głównie na regularnie wykonywanym wysiłku fizycznym. Programami rehabilitacji mogą być objęci wszyscy pacjenci z przewlekłą chorobą nerek niezależnie od jej stadium. Obecnie najczęściej kwalifikuje się chorych w okresie leczenia nerkozastępczego, czyli chorych dializowanych (zarówno hemodializą, jak i dializą otrzewnową). Rehabilitacji wymagają także pacjenci po przeszczepieniu nerek, zarówno ze względu na konieczność przystosowania do nowych warunków życia, jak i możliwość przyspieszenia procesu zwiększania wydolności fizycznej oraz aktywności w życiu codziennym oraz społecznym.
Geneza, założenia i cele
Osoby dializowane oceniają jakość swojego życia jako znacznie pogorszoną. Pacjenci już w okresie przeddializacyjnym są znacznie słabsi od swoich rówieśników. W okresie dializoterapii następuje dalsze zmniejszanie sprawności fizycznej. Wynika to z przebiegu choroby podstawowej (niedokrwistość, miopatia mocznicowa, polineuropatia mocznicowa) i współistniejących (cukrzyca, nadciśnienie tętnicze, choroba niedokrwienna serca), ale również z ich leczenia (np. leczenie za pomocą hemodializ to dodatkowy czas unieruchomienia, obawa o dostęp do dializy) i wyboru nieaktywnego stylu życia. Pacjenci często skarżą się na zmęczenie i brak energii w wykonywaniu czynności dnia codziennego, na poczucie bezsensowności wszelkich działań. Często ograniczają się do wykonywania jedynie niezbędnych czynności. Zmęczenie nie pozwala na pełną koncentrację. Powoduje też senność w ciągu dnia i problemy ze snem w nocy. Znacznie zmniejszona aktywność i sprawność fizyczna skutkuje częstszymi chorobami i większą umieralnością. Na ogół opieka nad pacjentem ogranicza się do aktualnych problemów medycznych i rzadko proponuje się prewencję w formie regularnej aktywności fizycznej.
W latach 80-tych ubiegłego stulecia opisano pierwsze próby wprowadzenia treningu fizycznego tako formy uzupełnienia standardowej terapii. Był to nadzorowany trening fizyczny pacjentów przewlekle hemodializowanych, prowadzony ambulatoryjnie w dni bez dializy. Badacze oceniali wpływ treningu na czynniki ryzyka chorób układu sercowo-naczyniowego, procesy metaboliczne i charakterystyki psychologiczne. Zauważono korzystne efekty przeprowadzonych programów treningowych, ale równocześnie bardzo niski stopień uczestnictwa pacjentów w tych programach. Kolejnym pomysłem było wprowadzenie treningu fizycznego w czasie zabiegu hemodializy, tj. 3 razy w tygodniu. Taka forma treningu okazała się efektywna i bezpieczna dla pacjentów. Wyniki możliwe do osiągnięcia dzięki regularnej aktywności fizycznej są w tej grupie chorych następujące:
- poprawa sprawności fizycznej (siły, wytrzymałości, koordynacji, gibkości)
- większa samodzielność w czynnościach dnia codziennego i zmniejszenie ryzyka upadków
- zmniejszenie uczucia zmęczenia
- prewencja lub leczenie chorób układu sercowo-naczyniowego (miażdżycy, nadciśnienia tętniczego, choroby niedokrwiennej serca)
- zmniejszenie ryzyka rozwoju cukrzycy (zmniejszenie stężenia glukozy na czczo, stężenia insuliny, zmniejszenie insulinooporności tkanek)
- poprawa morfologii krwi
- poprawa profilu lipidowego
- zmniejszenie stężenia CRP
- poprawa jakości życia
- poprawa jakości snu
- zmniejszenie depresji, lęku
- poprawa jakości życia
Opis
Program rehabilitacji ruchowej w przewlekłej chorobie nerek można wprowadzić po dokładnym badaniu pacjenta przez prowadzącego nefrologa. W wielu przypadkach wskazana jest również konsultacja kardiologiczna czy diabetologiczna. Decyzja o kwalifikacji pacjenta do treningu fizycznego należy do prowadzącego nefrologa. Fizjoterapeuta ma ocenić cele i dobrać metody postępowania.
Do programów rehabilitacyjnych włączani mogą być pacjenci:
- stabilnie dializowani;
- stabilni kardiologicznie (spoczynkowe ciśnienie tętnicze krwi <200/100 mm Hg);
- ze stężeniem glukozy 100–300 mg/dl;
- bez przeciwwskazań medycznych, które wykluczałyby ćwiczenia;
- chętni do wykonywania ćwiczeń.
Nie wszyscy dializowani pacjenci mogą uczestniczyć w programach treningowych. Kryteria dyskwalifikacji, to:
- temperatura >38°C;
- ograniczenia funkcjonalne dotyczące możliwości dodatkowej aktywności fizycznej;
- niestabilność kardiologiczna (nadciśnienie tętnicze niepoddające się leczeniu farmakologicznemu, arytmia trudna do kontrolowania farmakologicznego, dusznica bolesna występująca w spoczynku lub przy niskim obciążeniu pracą);
- niewydolność serca >NYHA II, poważna choroba zastawek;
- stężenie potasu >6 mmol/l;
- zaawansowana osteodystrofia nerkowa;
- zaawansowana retinopatia;
- pacjenci ze słabo funkcjonującym dostępem naczyniowym (przetoką/cewnikiem w przypadku pacjentów hemodializowanych) lub cewnikiem do dializy otrzewnowej.
Dodatkowym przeciwwskazaniem do treningu fizycznego w czasie hemodializy jest niestabilność hemodynamiczna w czasie zabiegu (hipotonia dializacyjna, przyrost masy ciała >6 litrów między zabiegami).
Trening fizyczny pacjentów z przewlekłą chorobą nerek w okresie przeddializacyjnym i przewlekle dializowanych – ogólne zalecenia
Bazę dla postępowania usprawniającego stanowią powszechnie wykorzystywane programy rehabilitacji kardiologicznej, ponieważ ponad połowa osób cierpiących z powodu przewlekłej choroby nerek umiera z przyczyn sercowo-naczyniowych.
Najczęściej zaleca się trening aerobowy angażujący duże grupy mięśniowe, takie jak: marsz, jazda na rowerze stacjonarnym, pływanie. Początkowa intensywność ćwiczeń powinna być na niskim poziomie, tj. 50–60% szczytowej częstości skurczów serca (HRpeak) lub szczytowego poboru tlenu (badanie kwalifikujące ergometryczne na bieżni ruchomej lub ergometrze rowerowym). Pierwsze sesje treningowe są krótkie – nawet 5–10 min. Później wraz z adaptacją pacjenta do wysiłku fizycznego sesje można stopniowo intensyfikować (nawet do 85% HRpeak) i wydłużać (do 45–60 min/sesję). Treningi fizyczne powinny się odbywać regularnie, co najmniej 3 razy w tygodniu. Każda sesja treningowa powinna się składać z trzech części. Pierwsza, to rozgrzewka, trwająca od 5 do 10 min, a której celem jest przygotowanie organizmu pacjenta do większego wysiłku i zmniejszenie ryzyka urazów i powikłań w czasie treningu. W części drugiej – głównej, pacjent ma osiągnąć pożądaną intensywność treningu wytrzymałościowego. Można również dołączyć elementy treningu oporowego. Ostatnia faza, końcowa – wyciszająca, trwa od 5 do 10 min, ma zapobiec potencjalnie niekorzystnym efektom nagłego przerwania wysiłku fizycznego i powinna się składać z ćwiczeń dynamicznych o małej intensywności, ćwiczeń rozciągających, ćwiczeń zakresu ruchów w stawach i ćwiczeń oddechowych, relaksacyjnych. Należy bezwzględnie przerwać wysiłek, jeżeli terapeuta zauważy niepokojące objawy podczas treningu, tj.: niemożność utrzymania żądanej intensywności, znaczne zwiększenie częstotliwości oddechów, intensywne zaczerwienienie twarzy lub jej bladość czy sinicę, nieprawidłowe zmiany ciśnienia krwi, zaburzenia rytmu serca lub gdy pacjent zgłasza następujące objawy: ból w klatce piersiowej lub dławienie, nudności, zawroty głowy, napad kołatania serca, zawroty głowy w trakcie ćwiczeń lub po nich, ból mięśni i/lub stawów.
Ryzyko związane z ćwiczeniami fizycznymi
W populacji ogólnej najczęstsze ryzyko ćwiczeń fizycznych to urazy mięśniowo-szkieletowe, jednakże najniebezpieczniejszym powikłaniem ćwiczeń są powikłania w układzie sercowo-naczyniowym (arytmia serca, niedokrwienie mięśnia serowego, aż do nagłej śmierci sercowej). Ryzyko to towarzyszy głównie ćwiczeniom o wysokiej intensywności, nieadekwatnej do wydolności pacjentów. Dotąd nie przeprowadzono badań ukierunkowanych na ocenę ryzyka ćwiczeń w grupie pacjentów z przewlekłą chorobą nerek. Żadne badanie obejmujące programy treningowe w tej populacji nie donosi o niekorzystnym wpływie treningu fizycznego. Pojedyncze informacje można uzyskać z opisów przypadków i skutków ubocznych prowadzonych programów treningowych. Spodziewać się należy zwiększonego ryzyka urazów w obrębie układu kostno-szkieletowego u pacjentów z nadczynnością przytarczyc i chorobami kości, przyjmujących kortykosteroidy, doświadczających przewlekłej kwasicy. Są to: złamania, nagłe zerwania ścięgien. Jednakże ćwiczenia mniej obciążające w dłuższej perspektywie poprawią gęstość kości, a także zmniejszą ryzyko upadków dzięki lepszej koordynacji i sprawności mięśni, co przyczyni się do zmniejszenia ryzyka występowania złamań. Aby zminimalizować ryzyko wystąpienia powikłań należy zlecać rehabilitację dobrze zdiagnozowanym pacjentom, dobierać programy treningowe oraz intensywność ćwiczeń indywidualnie i zmieniać stopniowo w zależności od stanu pacjenta, monitorować przebieg sesji treningowych, a w późniejszej fazie nauczyć pacjentów samodzielnego kontrolowania przebiegu i intensywności ćwiczeń.
Pacjenci przewlekle hemodializowani mogą ćwiczyć podczas zabiegu hemodializy, w dniu bez dializy w ambulatorium lub samodzielnie w domu.
Trening fizyczny w czasie zabiegu hemodializy
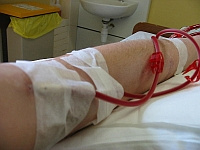
Pacjenci długotrwale leczeni za pomocą hemodializ muszą się stawiać w stacji dializ 3 razy w tygodniu (co drugi dzień) do końca swojego życia lub do czasu zmiany na inną formę leczenia nerkozastępczego. Czas zabiegu (4–6 godz.) to dodatkowy okres wymuszający pozycję siedzącą czy też leżącą. Pacjenci zwykle wykorzystują ten czas na rozmowy, czytanie, oglądanie telewizji, słuchanie radia czy sen. Trening fizyczny w czasie hemodializy to: możliwość wykorzystania czasu, który i tak pacjent spędza w szpitalu (nie wymaga się dodatkowego poświęcania czasu poza dializami), atrakcja dla pacjentów (zmniejszenie monotonii dializoterapii), promowanie prozdrowotnego stylu życia, bezpieczeństwo (nadzór medyczny personelu medycznego i dostępność aparatury medycznej), osiąganie wcześniej wymienionych korzyści wynikających z regularnej aktywności fizycznej, a dodatkowo rzadsze występowanie: bolesnych kurczy mięśniowych i hipotonii dializacyjnej. Dowiedziono także zwiększenia efektywności zabiegu hemodializy, co wynika ze zwiększonego usuwania toksyn mocznicowych z magazynów mięśniowych (zwiększenie wskaźnika adekwatności dializy Kt/V). Nie obserwowano negatywnych efektów hemodynamicznych (np. epizodów niedociśnienia). Bardzo ważny jest czas prowadzenia ćwiczeń. Najlepszy do prowadzenia treningu jest początek hemodializy, tj. 1–2 pierwsze godziny lub do ultrafiltracji na poziomie 2,5 litra płynów. Dalsze godziny zabiegu obarczone są powikłaniami, a pacjenci czują się gorzej. Ćwiczenia wykonywane są w pozycji leżącej tyłem, półleżącej lub siedzącej, co w sposób znaczny ogranicza ryzyko upadków i urazów podczas treningu, ale równocześnie ogranicza formy ćwiczeń i wymaga od fizjoterapeuty większej pomysłowości. W części głównej wysiłku wskazane jest wykorzystywanie ergometrów rowerowych, które umożliwiają prowadzenie treningu wytrzymałościowego. Można również uatrakcyjnić trening poprzez zastosowanie piłek, taśm elastycznych czy obciążników. Ćwiczenia powinny głównie angażować mięśnie kończyn dolnych i tułowia. Kończyny górne lepiej jest ćwiczyć poza czasem hemodializy, ponieważ zwykle jedna z kończyn wykorzystana jest do podłączenia ze sztuczną nerką. Często miejsce wkłucia do funkcjonującej przetoki jest w okolicach dołu łokciowego, dlatego każdy ruch zgięcia w stawie łokciowym może skutkować przekłuciem przetoki i powikłaniami w czasie zabiegu. Jeżeli pacjent dializowany jest z dostępu przez cewnik permanentny, to również ruchy kończyn górnych, także w połączeniu z ruchami obręczy barkowej podczas ćwiczeń oddechowych, mogą zakłócać przebieg zabiegu, włączając sygnalizację alarmową sztucznej nerki. Alarm zatrzymuje zabieg hemodializy i wymaga dodatkowej interwencji pielęgniarki dializacyjnej. Należy pamiętać że, każdy pacjent wymaga indywidualnego podejścia. U niektórych można wprowadzić również ćwiczenia kończyn górnych i obręczy barkowej. Trening w czasie hemodializy jest technicznie możliwy, bezpieczny i efektywny.
Trening fizyczny nadzorowany w dniu bez dializy ma wiele zalet. Dzień bez dializy, to zwykle czas, w którym pacjenci najlepiej funkcjonują. Trening w tym dniu może charakteryzować się większą różnorodnością form ćwiczeń fizycznych i używanych pomocy/urządzeń, co sprawia, że jest bardziej atrakcyjny. Trening w dniu bez dializy może być również intensywniejszy. Efektem ambulatoryjnych programów treningowych są większe przyrosty wydolności fizycznej w porównaniu z treningiem prowadzonym podczas hemodializy czy treningu samodzielnego w domu. Pacjenci hemodializowani ze stałym dostępem naczyniowym w obrębie kończyny górnej często unikają ćwiczeń tej kończyny z obawy uszkodzenia dostępu. Obawa jest nieuzasadniona. Unikać należy jedynie bezpośredniego ucisku na miejsce przetoki, czy też sportów mogących skutkować urazem tego miejsca. Niewątpliwą wadą takich programów jest niewielkie uczestnictwo w nich pacjentów. Absencja na treningach zwykle tłumaczona jest problemami z: wygospodarowaniem dodatkowego czasu na treningi, transportem czy, znacznie rzadziej, zmianami stanu medycznego lub harmonogramu leczenia.
Samodzielny – domowy trening fizyczny również umożliwia przeprowadzenie atrakcyjnych ćwiczeń fizycznych, intensywniejszych niż w czasie hemodializy. Pacjenci mogą ćwiczyć w dogodnym dla siebie momencie. Nie muszą też nigdzie dojeżdżać. Wadą tych programów jest brak nadzoru medycznego, rzadkie i nieregularne sesje treningowe. Ta forma treningu zarezerwowana jest jedynie dla sprawnych i silnie zmotywowanych pacjentów, którzy będą potrafili samodzielnie kontrolować przebieg i intensywność treningu.
Pacjenci przewlekle dializowani otrzewnowo
Postępowanie fizjoterapeutyczne po chirurgicznej implantacji cewnika otrzewnowego.Przez pierwsze 24 godziny po chirurgicznej implantacji pacjent pozostaje w pozycji leżącej i unika napinania mięśni brzucha. Od pierwszej doby przeprowadza się ćwiczenia oddechowe (głównie torem piersiowym, który nie powoduje dużego przemieszczania się świeżo zaimplantowanego cewnika) i przeciwzakrzepowe ćwiczenia dystalnych części ciała w pozycji leżącej. Należy również poinstruować pacjenta o konieczności stabilizacji miejsca implantacji cewnika w momentach zwiększania tłoczni brzusznej (kaszel, śmiech, pionizacja). W drugiej – trzeciej dobie należy dołączyć krótkotrwałe, niewielkiej intensywności napięcia izometryczne mięśni brzucha. Bezpośrednio po zabiegu chirurgicznym można zastosować okłady schładzające w postaci zmrożonych termożeli. Okład taki należy położyć przez opatrunek na okolice wyjścia cewnika. Cykle ochładzania (20–30 min) i przerwy (ok. 1 godz.) powinny być prowadzone tak długo, jak trwa ostry stan zapalny (zwykle 24–48 godz.). Stopniowo można zwiększać przerwy pomiędzy okładami do 2 godzin. Skutkiem ochładzania będzie zmniejszenie lub pozbycie się bólu w obszarze zabiegowym, zmniejszenie krwawienia i obrzęku, zmniejszenie metabolizmu w wyniku hipotermii – a przez to mniejsze uszkodzenie wtórne wynikające z niedotleniania tkanek. W celu uzyskania efektu przeciwbólowego można też zastosować TENS tradycyjny wysokiej częstotliwości. W celu przyspieszenia regeneracji tkanek można również użyć mikroprądów, dzięki którym również uzyskuje się efekt przeciwbólowy, przeciwobrzękowy, przeciwzapalny. Jest to dobra propozycja dla osób, które nie tolerują prądów, ponieważ jest to terapia, która wykonywana jest w dawkach czuciowo-podprogowych (nie jest odczuwana przez pacjenta). W przypadku wykorzystania mikroprądów elektrody również najlepiej umieścić na brzegach rany. Terapię taką można przeprowadzać w pierwszym tygodniu nawet dwa razy dziennie. Później można do terapii wspomagającej gojenie rany dołączyć magnetoterapię.
Specyficzne wskazania do treningu fizycznego pacjentów dializowanych otrzewnowo wynikają ze sposobu leczenia. Obecność dializatu w jamie otrzewnej przyczynia się do nadmiernego rozciągnięcia i osłabienia mięśni brzucha, co dalej powoduje zmianę postawy ciała poprzez przesunięcie środka ciężkości, a w konsekwencji bóle kręgosłupa. Osłabienie powłok brzucha, to również większe ryzyko wystąpienia przepuklin (pachwinowych, pępkowych). Ćwiczenia mięśni tułowia, a w szczególności mięśni brzucha mogą poprawić ten stan. Pamiętać należy jednak, że przeciwwskazane są silne długotrwałe napięcia z powodu dużego ryzyka wystąpienia przepuklin i zacieków. Jeżeli u pacjenta występują te stany, to należy ćwiczyć z pustą jamą otrzewną. Natomiast większość pacjentów może bezpiecznie wykonywać ćwiczenia fizyczne z wypełnioną jamą otrzewną.
Specyficzne przeciwwskazania do treningu fizycznego u pacjentów dializowanych otrzewnowo to:
- aktywne zapalenie otrzewnej,
- zakażenie cewnika do dializy otrzewnowej,
- nieprawidłowe funkcjonowanie cewnika – objawiające się utrudnionym drenażem,
- zacieki płynu dializacyjnego (do powłok, narządów płciowych, jamy opłucnej),
- przepukliny (najczęstsze pachwinowe i pępkowe).
Specyfika treningu fizycznego pacjentów dializowanych otrzewnowo polega na dobrym zabezpieczeniu cewnika przed treningiem, aby nie doszło do jego uszkodzenia, wyrwania. Zwykle wykorzystuje się opaskę elastyczną, pod którą pacjent wkłada cewnik. Dalej należy rozważyć czy dany pacjent, u którego nie stwierdza się przeciwwskazań do treningu fizycznego może ćwiczyć z dializatem w jamie otrzewnej. Większość pacjentów dializowana jest za pomocą ciągłej ambulatoryjnej dializy otrzewnowej (CADO), która cechuje się ciągłą obecnością płynu w jamie otrzewnej. Żądanie od pacjenta drenowania jamy otrzewnej na czas treningu wiązałoby się ze skróceniem czasu dializy. Obecnie uważa się, że pacjenci powinni spróbować ćwiczyć z wypełnioną jamą otrzewną. W takiej sytuacji pacjent dźwiga „dodatkowe” 2 l, ale są to 2 l, z którymi i tak cały czas funkcjonuje. Natomiast należy pamiętać, że dializat może uciskać naczynia żylne, a przez to zmniejszać objętość wyrzutową serca i wywoływać hipotonię. Jedynie u pacjentów, u których występują przepukliny, przecieki lub hipotonia podczas ćwiczeń należy tak zmienić schemat leczenia, aby pacjent na czas treningu fizycznego nie miał wypełnionej otrzewnej. Problemu nie ma w sytuacji, gdy pacjent leczony jest technikami przerywanymi, wykonywanymi np. w ciągu nocy. W tej grupie pacjentów unika się ćwiczeń prowadzonych w leżeniu przodem, bokiem bez podparcia i zachować szczególną ostrożność w ćwiczeniach wykonywanych ze skrętem tułowia, z przyciąganiem nóg do brzucha, oraz skłonów w przód,. Niewskazane są również ćwiczenia, które znacznie i na długo zwiększają tłocznię brzuszną (ćwiczenia izometryczne z 10-sekundowym silnym skurczem, ćwiczenia z zatrzymanym wdechem, ćwiczenia statyczne). Ćwiczenia oporowe powinny się cechować dużą liczbą powtórzeń, a małym obciążeniem. Pacjent powinien również unikać gier i sportów kontaktowych, ponieważ występuje tam duże ryzyko urazów w obrębie jamy brzusznej. W przypadku, gdy pacjent chce korzystać ze sportów wodnych, cewnik należy zabezpieczyć dodatkowo workiem stomijnym, a po kąpieli przeprowadzić standardową wymianę opatrunku w warunkach jałowych.
Formy wspomagania treningu fizycznego
W postępowaniu fizjoterapeutycznym w rehabilitacji nefrologicznej można wykorzystać również bodźce fizykalne. Odpowiednio dobrane pomogą w uzyskaniu efektu przeciwbólowego, przeciwzapalnego, regeneracyjnego. Szczególnie korzystne może być wykorzystanie elektrostymulacji mięśni szkieletowych, które początkowo mogą nawet zastępować, a później wspomagać efekty treningowe. Dzięki elektroterapii można również szybko osiągnąć efekt przeciwbólowy.
Edukacja pacjentów i rehabilitacja psycho-społeczna
Oprócz prowadzenia programu treningowego nadzorowanego i/lub samodzielnego w domu należy równocześnie edukować pacjentów w zakresie prowadzonej terapii, tak aby pacjent brał na siebie jak największą odpowiedzialność za stan swojego zdrowia i był świadomy zarówno korzyści, jak i zagrożeń. Dotyczy to zaleceń lekarskich, dietetycznych, czy odnoszących się do prozdrowotnej modyfikacji stylu życia.
Samoocena pacjentów z przewlekłą chorobą nerek jest niska z powodu zmian fizycznych, ale również często poprzez utratę pracy, zmianę roli pełnionej w rodzinie, zmiany w związkach z przyjaciółmi, zależności od personelu medycznego. W przypadku często występujących stanów lęku, depresji i strachu ważne jest poczucie celowości podejmowanej terapii i rehabilitacji. Celami działań podejmowanych w związku z prowadzonymi ćwiczeniami fizycznymi mogą być:
- zmniejszenie obaw dotyczących własnej sprawności czy ewentualnego przeciążenia
- pozytywne przeżywanie aktywności ruchowej
- integracja i dobre samopoczucie w grupie
- aktywne wpływanie na przebieg terapii ruchowej w odniesieniu do jej treści, dobierania indywidualnego obciążenia i strony organizacyjnej
Trening grupowy może poprawić zdolność nawiązywania kontaktów, a przez to ogólne samopoczucie pacjenta. Trenujący pacjenci osiągają te cele poprzez:
- właściwe odnoszenie się do własnego ciała i poziomu sprawności
- doświadczanie uznania wewnątrz grupy wśród osób dotkniętych tą samą chorobą, ale także w rodzinie i w kręgu znajomych
- motywację do ruchu, gier zespołowych i innych działań w grupie
- naukę i doświadczenie sposobu odprężania
- radość z ruchu
- utrzymywanie kontaktów społecznych również po zajęciach sportowych (nowe przyjaźnie, wsparcie społeczne)
Zwiększająca się sprawność wspiera poczucie pewności siebie i pomaga odnaleźć się w sytuacjach dnia codziennego. Poprawa stanu fizycznego i psychicznego stwarza warunki do skutecznej rehabilitacji zawodowej.
Dowody naukowe
Na podstawie największego dotychczas opublikowanego przeglądu systematycznego i metaanalizy badań stosowania treningu fizycznego u dorosłych cierpiących z powodu przewlekłej choroby nerek wiadomo, że każdy regularny trening fizyczny jest korzystny. Najlepszą efektywność w zakresie poprawy: sprawności fizycznej, wydolności marszowej, parametrów układu sercowo naczyniowego (np. ciśnienie tętnicze krwi, częstość skurczów serca), parametrów odżywienia i jakości życia związanej ze zdrowiem obserwuje się w wyniku: 4-6 miesięcznych nadzorowanych, regularnych (3 x w tyg.), o wysokiej intensywności (>60%VO2peak) mieszanych treningach (wytrzymałościowy + siłowy) trwających 30-90 min. W celu utrzymania efektów treningu fizycznego należy kontynuować regularną aktywność fizyczną najlepiej w formie wysiłków typu: jazda na rowerze, spacery czy bieganie.
Korzystne efekty treningu fizycznego zostały wykazane we wszystkich stadiach przewlekłej choroby nerek (I-V), w tym również u pacjentów przewlekle dializowanych (za pomocą hemodializy i dializy otrzewnowej).
Rozpowszechnienie
Pomimo upływu prawie 40 lat od pierwszej publikacji na temat wpływu treningu fizycznego na stan pacjentów cierpiących z powodu przewlekłej choroby nerek nadal aktywność fizyczna tej grupy pacjentów jest zbyt mała. Pacjenci rzadko podejmują dodatkową aktywność fizyczną w wolnym czasie. Wynika to także z braku informacji na temat znaczenia aktywności fizycznej w czasie trwania przewlekłej choroby nerek. Rehabilitacja nefrologiczna jest obecnie standardem w USA, Szwecji, Niemczech. Aktualny stan wiedzy uzasadnia wprowadzenie tego postępowania również w ośrodkach nefrologicznych w Polsce.