Koronarografia jest zabiegiem diagnostycznym, który umożliwia ocenę tętnic wieńcowych (czyli tętnic, które zaopatrują w krew mięsień sercowy). Jest to badanie inwazyjne, podczas którego podaje się do tętnic środek kontrastowy i wykonuje obrazowanie rentgenowskie.
Co to jest koronarografia?
Koronarografia jest zabiegiem diagnostycznym, który ma na celu uwidocznienie tętnic wieńcowych, tj. tętnic doprowadzających krew do serca.
Badanie to polega na podaniu środka kontrastowego bezpośrednio do wybranego naczynia wieńcowego. Następnie obserwuje się na monitorze specjalnego aparatu rentgenowskiego jak naczynie wypełnia się środkiem kontrastowym. Na podstawie obrazu na monitorze lekarz może stwierdzić, które naczynie jest zwężone lub poszerzone, w jakim miejscu dokładnie doszło do powstania nieprawidłowej zmiany oraz ile naczyń wieńcowych jest zmienionych chorobowo. Jeśli środek kontrastowy nie przechodzi poza obszar zwężenia, oznacza to, że naczynie jest całkiem zamknięte, a jeśli kontrast przechodzi dalej, ocenia się jak bardzo zwężone jest naczynie krwionośne i w zależności od tego podejmuje się decyzję o dalszym leczeniu – czy wystarczy przyjmowanie leków, czy trzeba wykonać przezskórną interwencję wieńcową. Często bezpośrednio po badaniu przystępuje się do poszerzenia zwężonych naczyń. W niektórych przypadkach wynik koronarografii wskazuje na konieczność przeprowadzenia zabiegu kardiochirurgicznego (tzw. bypass).
Podsumowując, podczas koronarografii można stwierdzić:
- prawidłowy przepływ krwi w tętnicach
- zwężenia nieistotne (tj. nieutrudniające przepływu krwi)
- zwężenia istotne (upośledzające przepływ krwi) lub zamknięcie tętnicy.
Wskazania do koronarografii
Koronarografię wykonuje się, żeby:
- rozpoznać albo wykluczyć chorobę wieńcową
- ocenić zaawansowania i lokalizację zmian (zwężeń) w tętnicach wieńcowych w celu ustalenia wskazań do leczenia inwazyjnego i wyboru metody (przezskórne interwencje wieńcowe lub pomostowanie aortalno-wieńcowe).
Koronarografię wykonuje się u osób z:
- podejrzeniem istotnych klinicznie zmian w tętnicach wieńcowych lub z rozpoznaną stabilną dławicą piersiową
- zawałem serca z uniesieniem ST
- ostrymi zespołami wieńcowymi bez uniesienia ST z grupy dużego ryzyka
- nawrotem niedokrwienia po przebytej rewaskularyzacji (przezskórnej interwencji wieńcowej lub pomostowaniu aortalno-wieńcowym)
- wadami zastawkowymi
- niewydolnością serca o możliwej przyczynie niedokrwiennej
- rozwarstwieniem lub tętniakiem aorty wstępującej, gdy informacja o stanie tętnic wieńcowych jest konieczna do podjęcia decyzji o sposobie leczenia, jeśli nie można wykonać rezonansu magnetycznego lub tomografii komputerowej
- kardiomiopatią przerostową z dławicą piersiową
- przebytym nagłym zatrzymaniem krążenia o nieznanej przyczynie.
Nie u każdego pacjenta z wymienionymi chorobami konieczna jest koronarografia. O tym, w jakich sytuacjach warto uzupełnić diagnostykę o angiografię, decyduje kardiolog. W niektórych przypadkach wystarczające mogą być nieinwazyjne badania obrazowe, takie jak angio-TK, czy angio-MR (specjalne projekcje tomografii czy rezonansu magnetycznego z podaniem środka kontrastowego dożylnie). Najczęściej angiografię naczyń wieńcowych (koronarografię) wykonuje się w toku diagnostyki oraz monitorowania choroby niedokrwiennej serca, czyli choroby wieńcowej. Koronarografia jest szczególnie ważnym badaniem u pacjentów z zawałem serca, u których można poszerzyć badanie o część leczniczą, czyli zabieg angioplastyki i ewentualnie wszczepienie stentów (przezskórna interwencja wieńcowa).
Jak należy się przygotować do zabiegu koronarografii?
Koronarografię wykonują w specjalnych pracowniach hemodynamicznych kardiolodzy lub w radiologicznych pracowniach badań naczyniowych – radiolodzy. Przed badaniem lekarz zbiera wywiad, aby stwierdzić, czy pacjent nie ma przeciwwskazań do wykonania badania. W tym celu wykonuje się także badania laboratoryjne (morfologia krwi, oznaczenie grupy krwi, parametry krzepnięcia krwi, oraz badania biochemiczne, m.in. stężenie kreatyniny – parametr funkcji nerek, gdyż niewydolność nerek jest jednym z przeciwwskazań do podania kontrastu do naczyń krwionośnych). Jeśli lekarz nie stwierdza żadnych przeciwwskazań, pacjent jest przygotowywany do badania. Zakładane jest wkłucie dożylne, przez które w razie potrzeby (np. gdyby wystąpiła reakcja alergiczna na kontrast), można podać leki. Golone są miejsca, przez które można wprowadzić cewnik do naczyń krwionośnych (najczęściej w pachwinie). Pacjent przed zabiegiem pozostaje na czczo (co najmniej 6 h przed badaniem), zwykle lekarz zaleca jednak przyjęcie porannych leków. W celu uspokojenia i zmniejszenia bólu pacjentowi zwykle podaje się pacjentowi leki dożylnie – midazolam lub diazepam.
Chory, u którego planuje się wykonanie badania z podaniem kontrastu (a takim badaniem jest koronarografia), powinien być dobrze nawodniony, aby po zabiegu kontrast został szybko usunięty z organizmu z moczem. Zwykle lekarze zalecają pacjentowi wypicie po zabiegu około 1,5 litra niegazowanej wody.
Poszczególne etapy zabiegu
Zabieg wykonuje się w znieczuleniu miejscowym, co oznacza, że środek znieczulający podaje się jedynie w miejscu planowanego nakłucia tętnicy, zwykle udowej w pachwinie lub promieniowej w dolnej części przedramienia (na fot. 1. przedstawiono znieczulenie okolicy prawej pachwiny przed nakłuciem tętnicy udowej). Następnie następuje nakłucie tętnicy, przez którą cewnik zostanie wprowadzony do tętnic wieńcowych (fot. 2).
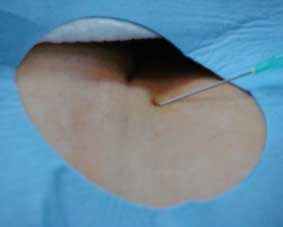 Fot. 1. Znieczulenie okolicy prawej pachwiny przed nakłuciem
tętnicy udowej
Fot. 1. Znieczulenie okolicy prawej pachwiny przed nakłuciem
tętnicy udowej
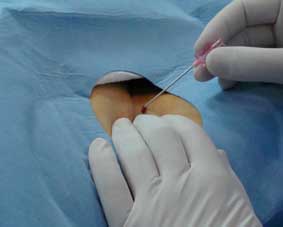
Fot. 2. Nakłucie tętnicy udowej
Kolejnym krokiem jest założenie kaniulki (tzw. koszulki naczyniowej) do tętnicy udowej. Następnie wprowadza się cewnik przez kaniulkę do aorty, a stąd do ujścia tętnic wieńcowych (fot. 4.).
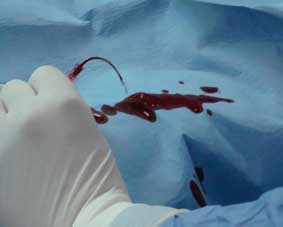 Fot. 3. Dynamiczny wypływ jasnej krwi potwierdzający właściwe wykonanie nakłucia
Fot. 3. Dynamiczny wypływ jasnej krwi potwierdzający właściwe wykonanie nakłucia
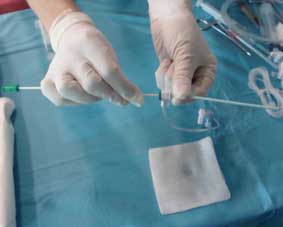
Fot. 4. Wprowadzenie cewnika przez kaniulkę
Po podaniu kontrastu do tętnic wieńcowych nagrywany jest obraz tętnic wieńcowych (zobacz film).
Zapis badania wykonuje się w wersji cyfrowej, więc lekarz może odtworzyć wynik badania już po jego wykonaniu. Po wykonaniu serii ujęć, usuwa się cewnik z naczyń wieńcowych. Po jego wysunięciu, na miejsce nakłucia zakłada się opatrunek uciskowy, aby nie powstał krwiak. Lekarz analizuje obraz koronarografii w połączeniu z innymi wynikami badań (EKG, próba wysiłkowa, USG serca) i na tej podstawie wydaje dalsze zalecenia. Czasem od razu po podaniu środka kontrastowego do naczyń widać zwężenia wymagające pilnej interwencji. Wykorzystując ten sam dostęp naczyniowy i cewnik w naczyniu wieńcowym, można wówczas wykonać leczniczy zabieg angioplastyki wieńcowej (przezskórna interwencja wieńcowa).
Koronarografia a stenty
Sama koronarografia jest badaniem diagnostycznym, a nie zabiegiem leczniczym. Pozwala ocenić problem i podjąć właściwą strategię, ale nie leczy pacjenta. Po wykonaniu koronarografii w niektórych przypadkach stosuje się metody leczenia przezskórnego, np. przezskórne interwencje wieńcowe, podczas których można założyć stenty do tętnic wieńcowych. Przeczytaj więcej: Przezskórne interwencje wieńcowe
Koronarografia – przeciwwskazania
Jedynym bezwzględnym przeciwwskazaniem do koronarografii jest nieuzyskanie od pacjenta świadomej zgody na wykonanie badania.
Przeciwwskazaniem do koronarografii może być:
- zaawansowana niewydolność nerek (ze względu na konieczność podania środka kontrastowego, który może wywołać niewydolność nerek lub ją nasilić)
- obrzęk płuc, uniemożliwiający pozostawanie chorego w pozycji leżącej
- ciężka skaza krwotoczna
- czynne krwawienie z przewodu pokarmowego
- świeży udar mózgu
- niedokrwistość (stężenie hemoglobiny <8 g/dl)
- źle kontrolowane, ciężkie nadciśnienie tętnicze
- zakażenie lub niewyjaśniona gorączka prawdopodobnie związana z zakażeniem
- duże zaburzenia elektrolitowe
- zatrucie glikozydami naparstnicy
- uczulenie na radiologiczne środki kontrastowe
- nieuzyskanie zgody pacjenta na ewentualny zabieg rewaskularyzacyjny, jeśli okazałby się potrzebny (przeskórną interwencję wieńcową lub pomostowanie aortalno-wieńcowe)
- zaawansowana miażdżyca ograniczająca dostęp naczyniowy
- współistniejąca choroba o krótkim spodziewanym czasie przeżycia
- zapalenie wsierdzia na zastawce aortalnej
- brak współpracy pacjenta.
Postępowanie po koronarografii
Przez kilka godzin po badaniu należy trzymać rękę lub nogę wyprostowaną. Jeśli przebieg badania jest niepowikłany, pacjent nie odczuwa żadnych niepokojących dolegliwości, jeszcze tego samego dnia albo na drugi dzień może opuścić szpital. W ciągu 2–3 dni po badaniu należy unikać obciążania ręki lub nogi, na której wykonano nakłucie.
Należy pamiętać o tym, żeby pić dużo płynów zarówno przed badaniem, jak i po badaniu. Pozwala to „wypłukać” z organizmu kontrast obciążający nerki. W niektórych przypadkach należy jednak zachować ostrożność w przyjmowaniu nadmiernej ilości płynów. Dotyczy to szczególnie pacjentów z niewydolnością serca. W takich przypadkach lekarz poinformuje ile płynów można bezpiecznie przyjąć po badaniu.
Po koronarografii mogą wystąpić:
- Ból, zaczerwienienie i siniak w miejscu dostępu naczyniowego (pachwina lub nadgarstek), rzadziej może dojść do powstania większego krwiaka, tętniaka rzekomego i/lub stanu zapalnego w tym miejscu. Aby zapobiec tworzeniu się krwiaka i dalszych powikłań, po usunięciu cewnika na czas do kilku godzin zakłada się opatrunek uciskowy. Jeśli po jego zdjęciu zauważysz, że w miejscu po wkłuciu pojawia się obrzęk, nie możesz swobodnie ruszać ręką lub nogą, okolica jest wyraźnie cieplejsza bądź pojawi się gorączka, natychmiast zgłoś się do lekarza.
- Ostre niedokrwienie kończyny, na której było wykonane wkłucie. Natychmiast wezwij pogotowie ratunkowe, jeśli ręka lub noga jest sina, blada, nie możesz nią ruszać, odczuwasz silny ból i/lub nie masz czucia w obrębie ręki lub nogi, sprawia wrażenie jakby była „obca”?
- Zaburzenia rytmu serca, zawał serca, uszkodzenie tętnicy. Pacjenci są monitorowani w trakcie i po zabiegu, więc lekarz może od razu interweniować jeśli wystąpią ostre powikłania kardiologiczne i zaistnieje taka konieczność.
Czy koronarografia jest bezpieczna?
Jak każdy inwazyjny zabieg medyczny, koronarografia jest obciążona ryzykiem wystąpienia zdarzeń niepożądanych. Ryzyko wystąpienia poważnych powikłań podczas koronarografii wynosi <2%, w tym: poważnych krwawień 0,4%, groźnych arytmii 0,4% i zgonu 0,1%.
Ryzyko wzrasta, gdy badanie wykonuje się ze wskazań nagłych, w przypadku krytycznego zwężenia pnia lewej tętnicy wieńcowej, u chorego we wstrząsie lub ze świeżym zawałem serca, niewydolnością nerek, zaawansowaną niewydolnością serca.
Powikłania miejscowe, dotyczące naczyń w okolicy wprowadzenia cewnika, np. krwiak, tętniak rzekomy, przetoka tętniczo-żylna stwierdza się w 2–4% badań.
Podczas koronarografii podaje się środek kontrastowy, który następnie zostaje usunięty z organizmu z moczem. W związku z tym istnieje ryzyko upośledzenia czynności nerek. U osób z prawidłową wydolnością nerek wynosi ono <0,5%, a w przypadku już istniejącej niewydolności – 10–40%. W większości przypadków czynność nerek powraca do stanu wyjściowego. Trwała niewydolność wymagająca dializ zdarza się z częstością do 10%. Dlatego też u osób, u których występuje zwiększone ryzyko wystąpienia uszkodzenia nerek (nefropatii kontrastowej) stosuje się odpowiednią profilaktykę.
Reakcje anafilaktyczne (alergiczne), w tym wstrząs, są ogólnie rzadkie. Częściej mogą występować u osób, u których dochodziło do nich w przeszłości. Tacy pacjenci są odpowiednio zabezpieczani przed zabiegiem.