Co to jest ostre zapalenie oskrzelików i jaka jest jego przyczyna?
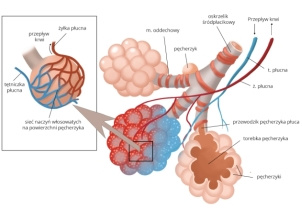
Oskrzeliki to drogi oddechowe położone pomiędzy oskrzelami a pęcherzykami płucnymi. Mają postać bardzo drobnych wiotkich rurek. Choroby toczące się w oskrzelikach prowadzą zazwyczaj do zmniejszania ich średnicy i co za tym idzie utrudnienia przepływu przez nie powietrza, co szybko prowadzi do duszności. Zapalenie oskrzelików u osób dorosłych zwykle towarzyszy innym chorobom, takim jak choroby śródmiąższowe, rozstrzenie oskrzeli, POChP czy astma.
U małych dzieci ostre zapalenie oskrzelików zdarza się natomiast często i jest wywołane najczęściej zakażeniem wirusowym lub rzadziej czynnikami toksycznymi.
Ostre zapalenie oskrzelików w większości przypadków jest spowodowane zakażeniem tzw. wirusem RS. Dotyczy to zwłaszcza przypadków występujących w okresach epidemicznych, czyli zimą i wczesną wiosną. Zakażenie następuje drogą kropelkową, dlatego łatwiej o nie w dużych skupiskach dzieci (żłobki, przedszkola). Choroba rozwija się w okresie 2-8 dni od chwili zakażenia wirusem.
Drugim co do częstości wirusem powodującym ostre zapalenie oskrzelików jest wirus paragrypy, a jeszcze rzadziej przyczyną choroby mogą być adenowirusy, wirusy grypy, rynowirusy czy bakteria Mycoplasma pneumoniae.
Sporadycznie przyczyną ostrego zapalenia oskrzelików jest zachłyśnięcie treścią pokarmową czy wdychanie toksycznych oparów. Te przyczyny dotyczą zazwyczaj osób dorosłych, u których choroba jest zdecydowanie rzadsza.
Jak często występuje ostre zapalenie oskrzelików?
Większość wszystkich zachorowań na ostre zapalenie oskrzelików dotyczy niemowląt. Choroba najczęściej zdarza się pomiędzy 2. a 6. miesiącem życia dziecka. Chłopcy chorują częściej niż dziewczynki, ciężej i częściej wymagają leczenia w szpitalu. Najczęściej niemowlę zaraża się przez bezpośredni kontakt z osobą chorą, ale może także zarazić się we własnym domu od zdrowego nosiciela wirusa, np. starszego rodzeństwa.
W okresach epidemicznych, czyli na przełomie zimy i wiosny wzrasta także prawdopodobieństwo zakażenia w przychodniach i szpitalach.
Jak się objawia ostre zapalenie oskrzelików?
W pierwszych czterech dniach u dziecka dominują objawy infekcji dróg oddechowych. Najczęściej jest to katar i kaszel, który później nie ustępuje przez cały okres choroby oraz zaczerwienione gardło. Gorączka jest objawem zmiennym i może nie pojawić się w ogóle.
Choroba może przebiegać łagodnie i wtedy dzieci - mimo pojawienia się wyżej opisanych objawów - zachowują swoją normalną aktywność, a objawy choroby ustępują samoistnie po około tygodniu.
W cięższych przypadkach u dzieci od 3. dnia choroby mogą wystąpić także rozdrażnienie, płaczliwość, brak apetytu, czasem wymioty oraz objawy duszności.
Utrudnienie oddychania i duszność objawiają się świstem słyszalnym zwłaszcza w czasie wydechu, wydłużeniem wydechu, przyspieszeniem oddechów, zapadaniem się skrzydełek nosa podczas oddechu, pojawieniem się zasinienia warg i okolicy wokół nich oraz przyspieszeniem rytmu serca.
W najcięższym przebiegu choroby do opisanych objawów duszności dołączają się okresy bezdechów - takie dzieci muszą bezwzględnie być hospitalizowane.
Rozpoznanie zapalenia oskrzelików opiera się na stwierdzeniu objawów klinicznych. Większość dzieci można leczyć w warunkach domowych pod warunkiem codziennej kontroli lekarskiej. Po 1-2 dniach utrudnionego oddychania na ogół następuje spektakularna poprawa, chociaż zdarza się, że świst oddechowy utrzymuje się nawet do kilku tygodni. Jeżeli jednak w trakcie choroby kiedykolwiek pojawi się sinica wokół warg lub inne objawy sugerujące ciężki stan dziecka, dziecko musi być bezwzględnie hospitalizowane.
Co robić, gdy zauważy się u dziecka objawy ostrego zapalenia oskrzelików?
Bezwzględnie należy z dzieckiem zgłosić się do lekarza już w okresie pierwszych objawów, czyli w pierwszych dniach choroby, ponieważ lekarz, osłuchując dziecko, jest w stanie, wcześniej niż rodzice, wysłuchać świst oskrzelowy i ukierunkować leczenie na zapalenie oskrzelików. Jeżeli wspólnie z lekarzem ustali się, że leczenie może odbywać się w domu, należy przestrzegać wyznaczonych kontroli i niezależnie od terminów kontroli zgłosić się ponownie lub wezwać pogotowie ratunkowe, jeżeli pojawią się nieobserwowane wcześniej: sinica warg lub wokół warg, przyspieszenie oddechów u niemowląt powyżej 60/min u dzieci starszych >45/min, uruchomienie dodatkowych mięśni oddechowych międzyżebrowych i skrzydełek nosa), inne objawy sugerujące ciężki stan dziecka.
W jaki sposób lekarz ustala rozpoznanie ostrego zapalenia oskrzelików?
Rozpoznanie ostrego zapalenia oskrzelików opiera się na obrazie klinicznym, czyli danych, które lekarz uzyska podczas zbierania wywiadów oraz badania pacjenta.
Potwierdzenie zakażenia wirusem można uzyskać, identyfikując przeciwciała w surowicy krwi, jednak rutynowo badania tego się nie wykonuje, okres oczekiwania bowiem na wyniki jest długi, a leczenie należy rozpocząć bezzwłocznie.
W zależności od stanu pacjenta lekarz może zlecić także inne badania dodatkowe (najczęściej RTG płuc), ale nie są one niezbędne do ustalenia rozpoznania.
Jakie są metody leczenia ostrego zapalenia oskrzelików?
Leczenie polega przede wszystkim na ułatwieniu oddychania, czyli nawadnianie pacjenta, optymalna półsiedząca pozycja niemowlęcia, w cięższych przypadkach podawanie tlenu. Wszelkie inne metody leczenia ostrego zapalenia oskrzelików budzą liczne kontrowersje. W ciężkich przypadkach podaje się epinefrynę w nebulizacji. Niewielki odsetek najciężej chorych niemowląt leczonych w szpitalach wymaga intubacji i wentylacji mechanicznej.
Antybiotyki w tej chorobie nie mają zastosowania, poza niewielką grupą dzieci, u których się podejrzewa, że czynnikiem powodującym chorobę jest zakażenie bakterią Mycoplasma pneumoniae, a nie wirusem RS.
Czy możliwe jest całkowite wyleczenie ostrego zapalenia oskrzelików?
Choroba ma przebieg łagodny i samoograniczający się i większość niemowląt ulega całkowitemu wyleczeniu. Ciężki przebieg dotyczy ok. 3% niemowląt z grup ryzyka. U większości dzieci choroba ustępuje całkowicie i jedynie u 1% przechodzi w chorobę przewlekłą, co może doprowadzić do zarostowego zapalenia oskrzelików.
Przechorowanie infekcji wirusem RS nie daje trwałej odporności. U 3-letnich dzieci w ponad 70% może dochodzić do powtórnego zakażenia, ale w tym wieku przebieg choroby jest zdecydowanie łagodniejszy niż w niemowlęctwie.
Co robić, aby uniknąć zachorowania na ostre zapalenia oskrzelików?
Aby uniknąć ostrego zapalenia oskrzelików, należy eliminować te czynniki ryzyka, których eliminacja jest możliwa: nie narażać niemowlęcia na dym tytoniowy, unikać skupisk ludzkich, zwłaszcza w okresie zimowym i wczesnowiosennym, karmić naturalnie, jeżeli tylko jest to możliwe.
Warto jednak wiedzieć, że układ odpornościowy dziecka osiąga swoją pełną dojrzałość dopiero ok. 10.-12. roku życia i dlatego mimo właściwej pielęgnacji dziecko poniżej 5. roku życia wychowywane w warunkach miejskich przechorowuje rocznie ok. 5-9 infekcji układu oddechowego, a dziecko wychowywane na wsi ok. 3-5 infekcji układu oddechowego. Dlatego nie jesteśmy w stanie całkowicie wyeliminować możliwość zakażenia wirusem RS.