Jak stwierdzić duszność. Na czym polega tlenoterapia. Co decyduje o intubacji. Czy pacjent pamięta pobyt na intensywnej terapii – wyjaśnia prof. Wojciech Szczeklik.

prof. Wojciech Szczeklik
Ewa Stanek-Misiąg: Spośród objawów COVID-19 największy niepokój budzi duszność. Jak ocenić, że duszność zagraża życiu i chory wymaga hospitalizacji?
prof. Wojciech Szczeklik: Duszność to jest subiektywne odczucie braku powietrza, pacjenci mówią też czasem, że czują ciężar w klatce piersiowej. Jeśli u pacjenta z COVID-19 duszność pojawi się w trakcie dużego wysiłku i zaraz potem ustąpi, to raczej nie powinniśmy się martwić, ale jeśli pojawi się w spoczynku i utrzymuje się mimo braku aktywności chorego, to jest to sygnał alarmowy. Trzeba wtedy szukać pomocy medycznej, bo prawdopodobnie doszło do ciężkiego zajęcia płuc.
Oprócz wysiłku oddechowego, ciężkiego oddechu, braku tchu, zaobserwować możemy u takiego chorego zwiększoną liczbę oddechów. Zdrowy człowiek wykonuje 12–18 oddechów na minutę. Powyżej 25 oddechów na minutę powinno budzić niepokój. To będzie też słychać w rozmowie. Chory nie mówi wtedy płynnie, nie jest w stanie wypowiedzieć pełnego zdania, ponieważ co chwilę musi zaczerpnąć powietrza.
Możemy też sprawdzić puls na nadgarstku. Przy niedotlenieniu jest on przyspieszony, może być słabo wyczuwalny.
Trzeba zwrócić uwagę na kolor warg, języka, płatków usznych, płytek paznokciowych, czy nie przybierają niebieskawego zabarwienia. Sinica świadczy o niedotlenieniu.
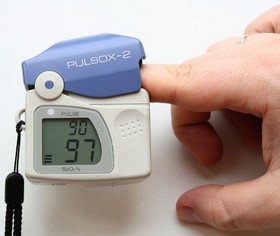
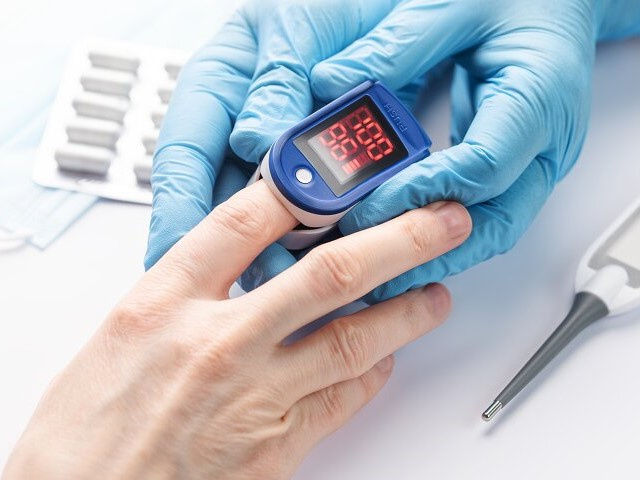
Obserwację obiektywnych objawów niedotlenienia można uzupełnić o pomiar saturacji. Służy do tego pulsoksymetr. Proste urządzenie, zakładane na palec, pokazuje stopień utlenowania krwi (saturację) i częstotliwość rytmu serca. Norma saturacji u osoby zdrowej to 95–98% a u osób starszych 94–98%. Wszystko, co jest poniżej 94% u osoby wcześniej zdrowej zaczyna budzić niepokój. Osoba, u której saturacja utrzymuje się poniżej 90% bezwzględnie potrzebuje pomocy medycznej, tlenoterapii.
Za pulsoksymetrem w każdym domu przemawia także to, że zdarzają się pacjenci, którzy niespecjalnie skarżą się na duszność, a saturację mają na poziomie 80%, czy nawet mniej? W ogóle, jak to jest możliwe, że nie czują, że się duszą?
To przeczy temu, czego uczyliśmy się na fizjologii. Wszystkich nas to zadziwia. Zgłasza się pacjent z dusznością, która wcale nie jest bardzo nasilona, mierzymy saturację, wynik pokazuje duży brak tlenu. Kilkukrotnie widziałem już pacjentów z COVID-19 przyjmowanych na szpitalny oddział ratunkowy, którzy mieli saturację rzędu 50–60% i przyszli na własnych nogach. Później w badaniach obrazowych można było zobaczyć jak bardzo ciężko zajęte były ich płuca, a im głównie przeszkadzał np. kaszel, a nie duszność.
Pulsoksymetr byłby w stanie wychwycić taki stan wcześniej, dzięki czemu pacjenci wcześniej znaleźliby się w szpitalu i wcześniej otrzymali leczenie.
Chciałbym zwrócić uwagę na to, że duszność występuje w przebiegu różnych chorób, nie tylko COVID-19. Duszność, która idzie w parze z ciężarem w klatce piersiowej, to może być objaw np. choroby niedokrwiennej serca. Podobnie manifestują się astma, czy POChP (przewlekła obturacyjna choroba płuc). Zmierzam do tego, że duszność trzeba interpretować w pewnym kontekście. Czasem w przebiegu trwającej pandemii łatwo przegapić objawy innych chorób, które bezpośrednio zagrażają życiu, jak np. zawał serca.
Czy chorzy na COVID-19 mogliby prowadzić tlenoterapię w domu? Chorzy na POChP mają koncentratory tlenowe.
Chorzy na ciężką postać POChP większość dnia faktycznie spędzają, oddychając tlenem z koncentratora.
Słyszałem o próbach zdobycia takich urządzeń przez chorych na COVID-19 czy ich rodziny. Ale odradzam. Kiedy choremu na COVID-19 zaczyna brakować tchu, to znaczy, że doszło do zajęcia płuc i taki pacjent wymaga nie tylko tlenu, ale również dobrego monitorowania. Nie damy rady monitorować takiego pacjenta w domu, a koncentrator, który może wygenerować do 5 litrów tlenu nie wystarczy, gdy stan chorego się pogorszy.
Jest szereg metod leczenia tlenem. Najwięcej pacjentów obecnie korzysta z jakiej?
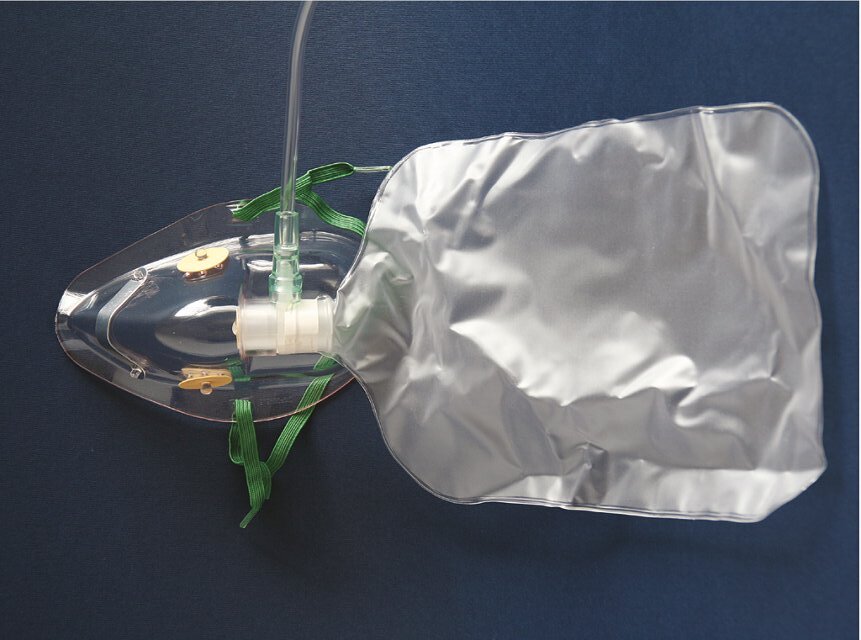
Ryc.2. Maska bezzwrotna. Interna Szczeklika 2020, str. 880
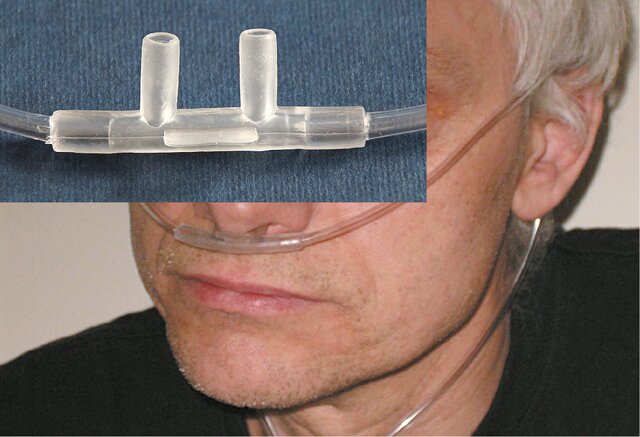
Ryc.1. Wąsy tlenowe. Interna Szczeklika 2020, str. 879
Chorego, który trafia do szpitala i jest jeszcze w stanie – powiedzmy – umiarkowanym poddajemy tzw. tlenoterapii biernej. Tlen dostarczany jest z butli tlenowej lub gniazdka tlenowego, znajdującego się przy łóżku chorego przez wąsy tlenowe (ryc. 1), a jeśli pacjent wymaga większej ilości tlenu, korzystamy z maski. Maską, która dostarcza najwięcej tlenu jest maska bezzwrotna z rezerwuarem (ryc. 2).
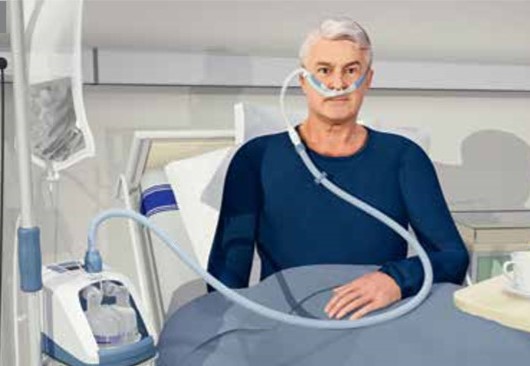
Fot. 1. Wysokoprzepływowa tlenoterapia donosowa. Intensywna terapia
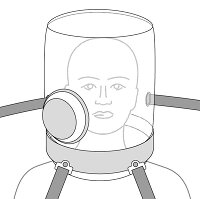
Ryc.3. Hełm wentylacyjny. Interna Szczeklika 2020, str. 887
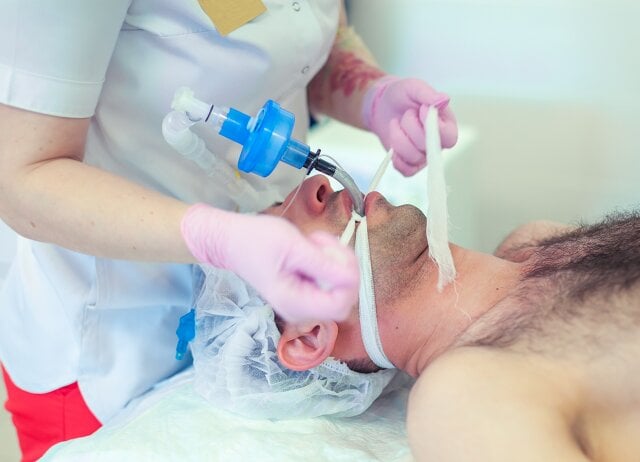
Fot. 2. Intubacja. istockphoto.com
U pacjentów, których stan wskazuje, że mogą wymagać w krótkim czasie intensywnej terapii, stosujemy tlenoterapię czynną. To oznacza, że oprócz tlenu, dajemy im też mechaniczne wsparcie oddechu pod postacią wysokoprzepływowej tlenoterapii donosowej - fot. 1 -(gdzie tlen podawany jest z przepływem do 60–70 litrów na minutę) lub z pomocą respiratora, który wspomaga oddech przez ściśle dopasowaną maskę twarzową czy hełm (ryc. 3; ale jeszcze bez pomocy rurki intubacyjnej; tzw. nieinwazyjna mechaniczna wentylacja płuc). Taka wentylacja dodatkowo rozpręża płuca i zapobiega zapadaniu się pęcherzyków płucnych odpowiedzialnych za wymianę gazową podczas wydechu. Po wyczerpaniu ww. możliwości pozostaje intubacja (fot. 2) i podłączenie do respiratora.
Co decyduje o intubacji?
Bierzemy pod uwagę wiele parametrów klinicznych, ale najważniejsze są te oddechowe: czy jesteśmy w stanie dostarczyć pacjentowi odpowiednią ilość tlenu? Czy pacjent wymaga większego wsparcia w oddychaniu? Przy zajętych płucach oddychanie jest bardzo męczące i kryterium intubacji może być również wyczerpanie sił pacjenta do walki o oddech.
Zdarza się, że na skutek niedotlenienia pacjent traci przytomność, nie ma z nim kontaktu, nie może samodzielnie oddychać i stanowi to oczywiście również pilne wskazanie do intubacji i rozpoczęcia wentylacji inwazyjnej.
Intubacja wymaga uśpienia?
Jest to procedura, która wymaga podania leków anestetycznych, czyli usypiających oraz przeciwbólowych.
Zanim przystąpimy do intubacji rozmawiamy z pacjentem o tym, że potrzebne jest wsparcie respiratora i że do tego celu musimy wprowadzić plastikową rurkę (rurka intubacyjna) do oskrzeli. Informujemy, że za chwilę podamy leki, po których zaśnie i nie będzie odczuwał bólu podczas intubacji oraz co zobaczy, kiedy się obudzi. Prosimy, żeby po przebudzeniu nie próbował wyciągać rurki, którą będzie miał w drogach oddechowych. Zapewniamy, że będziemy czuwać nad jego bezpieczeństwem oraz, że poinformujemy bliskich o tym, gdzie się znajduje.
Rurkę intubacyjną zakładamy, gdy pacjent w pełni zaśnie. Nie wie, co się dzieje, nic nie czuje. Po założeniu rurki intubacyjnej niezwłocznie rozpoczynamy wentylację z zastosowaniem respiratora.
Czy zdarzają się odmowy intubacji?
Takie sytuacje się zdarzają. Jednak trzeba do nich podchodzić ostrożnie. Pacjent, kiedy jest mocno niedotleniony, nie zawsze jest w stanie zrozumieć, co się dzieje, co do niego mówimy.
Odmowa leczenia, każdego leczenia, na każdym etapie to jest święte prawo pacjenta, ale w przypadku, gdy chory traci przytomność, jest pod silnym wpływem leków, decydują również inne względy.
Jak długo pacjent po intubacji utrzymywany jest w tzw. śpiączce farmakologicznej?
Respirator to nie tylko podtrzymanie oddechu, ale również metoda terapeutyczna, która pomaga wyleczyć ciężko zajęte płuca, co jest szczególnie ważne w przebiegu COVID-19. Śpiączka służy temu, żebyśmy mogli spokojnie wentylować pacjenta respiratorem, żeby pacjent się z respiratorem nie „kłócił” i wentylacja była jak najbardziej skuteczna.
Przed erą COVID-19 po dobie, czy dwóch – oczywiście w zależności od stanu pacjenta – staraliśmy się przynajmniej raz dziennie budzić chorego, żeby ocenić jego stan neurologiczny. Obecnie leki podawane są dłużej. Zwykle mijają 2–3 dni zanim zdecydujemy się na ich wstrzymanie, czy zmniejszenie dawki. Zajęcie płuc u tych pacjentów jest po prostu tak duże, że trzeba dać płucom więcej czasu. Ma to też dodatkowe znaczenie – pacjent nie odczuwa niepokoju, bólu, samotności wynikającej z braku bliskich mu osób. Pacjenci zazwyczaj nie pamiętają w ogóle tego okresu choroby, świadomość wraca najczęściej, kiedy pozbywamy się rurki intubacyjnej.
Rodziny bardzo się tym martwią, że nie mogą być z bliskimi wtedy, gdy oni tego najbardziej potrzebują. Ale to nie jest tak. Pacjent nie wie, że ich przy nim nie ma. A jak tylko się wybudza, to od razu mówimy, że dzwoniła żona, czy syn.
Jak teraz wygląda kontakt rodzin pacjentów ze szpitalem?
Niestety jest wyłącznie telefoniczny. Bywa, że rodziny pacjentów dzwonią do nas, ale częściej to my dzwonimy do rodzin. Na oddziałach intensywnej terapii mamy teraz kilka razy więcej pacjentów niż przed covidem.
Nieludzką stroną tej choroby jest to, że chorzy są w szpitalu pozbawieni możliwości spotkania z bliskimi. Dlatego niezmiernie ważne jest, żeby mieli ze sobą telefon, czy tablet, który może posłużyć im do kontaktu, gdy ich stan się poprawia.
Pacjent, który leży pod respiratorem jest podłączony do wielu innych urządzeń. Co to za urządzenia?
Poza respiratorem każde stanowisko intensywnej terapii wyposażone jest w liczne monitory. Monitorujemy m.in. tętno, ciśnienie tętnicze, saturację, stężenie dwutlenku węgla.
W przebiegu COVID-19 dochodzi często do niewydolności innych narządów m.in. nerek, dlatego przy łóżku pacjenta może się też znajdować maszyna do dializ.
Ile czasu pacjenci spędzają w pozycji na brzuchu?
Wentylacja w pozycji odwróconej na brzuchu (prone position) to metoda, którą stosowaliśmy do tej pory głównie u pacjentów z najcięższymi chorobami płuc w przebiegu ostrej niewydolności oddechowej o typie ARDS (acute respiratory distress syndrome). Na podstawie doświadczeń włoskich, z Lombardii wiemy, że pacjenci z COVID-19 odnoszą z tej pozycji większą korzyść niż w przypadku innych chorób.
Większość naszych chorych, którzy trafiają na intensywną terapię w najcięższym stanie, wentylowana jest początkowo w ułożeniu na brzuchu przez12–16 godzin na dobę.
Chciałoby się, żeby byli to pacjenci szczupli...
Często nie są. Zwykle zmieniamy pozycje pacjentów podczas wymiany personelu w strefie (zazwyczaj co 4 godz.). Ci, którzy schodzą, czekają na tych, którzy zaczynają - jest wtedy więcej rąk do pracy. To jest logistycznie duże wyzwanie.
Chciałbym podkreślić, że nie każdy pacjent wymaga układania na brzuchu. Kierujemy się tu dystrybucją zmian w płucach widocznych w badaniach obrazowych jak USG, rentgen czy tomografia komputerowa. Ale faktem jest, że o ile przed pandemią mieliśmy na oddziale może jednego pacjenta w prone position, to dziś połowa oddziału leży na brzuchu.
Jak długo pacjenci przebywają na intensywnej terapii? Gdzie dochodzą do zdrowia po odłączeniu respiratora?
Średnia na respiratorze to ok. 2 tygodnie, czasem dłużej. Pacjenci z ciężką niewydolnością oddechową w przebiegu COVID-19 pozostają na oddziałach intensywnej terapii średnio dłużej niż chorzy leczeni z innych przyczyn. I to jest bardzo niepokojące w kontekście skali zachorowań. Codziennie przybywa osób, które potrzebują stanowiska intensywnej terapii. Jeśli nie spowolnimy rozprzestrzeniania się koronawirusa, to możemy się zderzyć z brakiem dostępności miejsc.
Po ekstubacji zwykle przenosimy pacjenta na oddział internistyczny. Zdrowienie zajmuje wiele dni, jak nie tygodni w szpitalu. Chory potrzebuje rehabilitacji, często wymaga jeszcze wsparcia tlenem, musi być ściśle monitorowany, bo gdyby się zdarzyło, że jego stan się pogorszy, to musimy szybko zadziałać. Część pacjentów, którzy „schodzą” z respiratora niestety może go ponownie potrzebować.
Rozmawiała Ewa Stanek-Misiąg
Prof. dr hab. n. med. Wojciech Szczeklik kieruje Zakładem Intensywnej Terapii i Medycyny Okołozabiegowej CMUJ w Krakowie i Kliniką Intensywnej Terapii i Anestezjologii w 5. Wojskowym Szpitalu Klinicznym z Polikliniką w Krakowie.