Co to jest ostre zapalenie gruczołu krokowego (prostaty) i jakie są jego przyczyny?
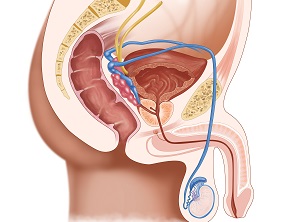
Gruczoł krokowy (inne nazwy: prostata, stercz) jest narządem występującym u mężczyzn. Ma kształt i wielkość orzecha włoskiego. Znajduje się tuż pod pęcherzem moczowym, otaczając cewkę moczową (zob. ryc. poniżej). Produkuje specjalny płyn, który jest ważnym składnikiem nasienia (spermy).
Ostre zapalenie gruczołu krokowego jest spowodowane zakażeniem tkanek gruczołu przez bakterie. Najczęściej są to bakterie stanowiące normalną florę bakteryjną jelita grubego (potocznie nazywane „bakteriami kałowymi”). Przedostają się one na skórę okolicy odbytu i krocza w trakcie czynności związanych z oddawaniem stolca. Tam ulegają namnożeniu i mogą zostać przeniesione lub przemieścić się w okolice ujścia zewnętrznego cewki moczowej, a następnie wędrują w świetle cewki moczowej i wnikają do ujść gruczołów stercza, prowadząc do zakażenia stercza. Często zakażenie gruczołu krokowego poprzedzone jest przez zakażenie pęcherza. Szczególnie sprzyjające warunki do rozwoju ostrego zapalenia gruczołu krokowego występują w sytuacjach utrudnionego odpływu moczu z pęcherza, np. w przypadku zwężenia cewki moczowej lub powiększenia gruczołu krokowego.
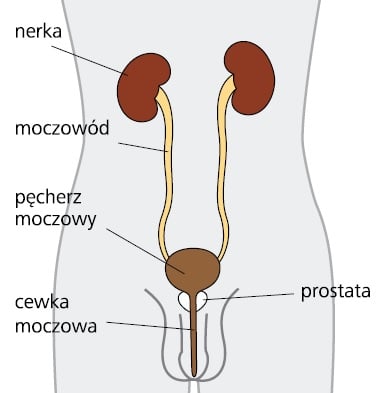
Ryc. Budowa układu moczowego u mężczyzn
Inne sytuacje zwiększające ryzyko zakażenia to stany związane z uszkodzeniem gruczołu krokowego (np. po zabiegu urologicznym usunięcia tkanek stercza, po biopsji stercza), stany związane z wprowadzaniem instrumentów przez cewkę moczową (np. cystoskopia, inne zabiegi urologiczne). Rzadko ostre zapalenie starcza może być spowodowane przez bakterie przenoszone z krwią.
Ostre zapalenie gruczołu krokowego nie jest chorobą przenoszoną drogą płciową, dlatego nie ma potrzeby zbierania wywiadów dotyczących partnerów seksualnych, gdyż nie są oni narażeni na zakażenie, jak również nie są źródłem zakażenia.
Jak często występuje ostre zapalenie gruczołu krokowego?
Ostre zapalenie gruczołu krokowego jest stosunkowo rzadką chorobą. Występuje ono u około 20–25 na 100 000 mężczyzn.
Jak się objawia ostre zapalenie gruczołu krokowego?
Objawy ostrego zapalenia stercza występują dość nagle i nasilają się w ciągu paru dni. Często występuje gorączka, dreszcze, ogólne złe samopoczucie, uczucie rozbicia, bóle mięśni. Typowy jest ból stercza, często bardzo silny. Odczuwany jest zwykle w kroczu, u nasady członka, w okolicy odbytu, niekiedy nad spojeniem łonowym, a nawet w okolicy krzyżowej. Ból może promieniować do członka i moszny. Bolesne może być oddawanie moczu i stolca.
Mogą występować objawy zakażenia układu moczowego, takie jak częste parcie na mocz, bolesne parcie na mocz, pieczenie lub ból w cewce moczowej podczas mikcji, trudności w oddawaniu moczu (oddawanie moczu wąskim i słabym strumieniem, kroplami, a nawet zatrzymanie moczu). Może występować niewielki wyciek z cewki moczowej treści wodnisto-śluzowej lub mętnej.
Podczas badania przezodbytniczego palcem gruczoł krokowy jest bardzo tkliwy i w przypadku objawów ostrego zapalenia stercza badanie to należy wykonywać bardzo delikatnie, bez wywierania nacisku.
Co robić w razie wystąpienia objawów ostrego zapalenia gruczołu krokowego?
Objawy ogólne (gorączka, poczucie ciężkiej choroby) oraz miejscowe (ból) są na tyle alarmujące, że należy bezzwłocznie zgłosić się do lekarza. W przypadku mężczyzn będących już pod opieką urologa z innych powodów lub poddawanych ostatnio zabiegom urologicznym najlepiej, jeżeli to możliwe, bezpośrednio zgłosić się do prowadzącego urologa.
Nie należy podejmować prób leczenia objawowego (np. lekami przeciwgorączkowymi i przeciwbólowymi), gdyż bez leczenia przeciwbakteryjnego zakażenie nie ustąpi, a bardzo się zwiększa ryzyko powikłań, np. w rozwoju ropnia gruczołu krokowego.
Jak lekarz stawia diagnozę ostrego zapalenia gruczołu krokowego?
Opisane wyżej objawy u mężczyzny są na tyle swoiste, że pozwalają podejrzewać ostre zapalenie gruczołu krokowego na podstawie wywiadu i ostrożnego przezodbytniczego badania stercza (zob. ryc.).
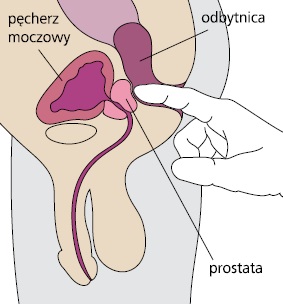 Ze względu na współistniejące trudności z oddawaniem moczu wskazujące na możliwość jednoczesnego zakażenia układu moczowego wykonuje się ogólne badanie moczu oraz zwykle posiew moczu. W badaniu ogólnym moczu stwierdza się zwiększoną liczbę leukocytów (leukocyturia).
Ze względu na współistniejące trudności z oddawaniem moczu wskazujące na możliwość jednoczesnego zakażenia układu moczowego wykonuje się ogólne badanie moczu oraz zwykle posiew moczu. W badaniu ogólnym moczu stwierdza się zwiększoną liczbę leukocytów (leukocyturia).
Dodatni wynik posiewu moczu potwierdza zakażenie układu moczowego, a zidentyfikowane bakterie są bardzo prawdopodobną przyczyną ostrego zakażenia gruczołu krokowego. Ujemny wynik posiewu moczu nie wyklucza bakteryjnego zakażenia stercza. U pacjentów gorączkujących oraz z nasilonymi objawami ostrego zapalenia stercza nie wolno wykonywać masażu gruczołu krokowego w celu uzyskania wydzieliny stercza na posiew. W niektórych przypadkach o lżejszym przebiegu urolog może zdecydować o potrzebie uzyskania wydzieliny stercza do badań.
W razie podejrzenia nieprawidłowości układu moczowo-płciowego (np. guz stercza, zwężenie cewki moczowej, kamica moczowa) lub powikłań (np. ropień stercza) lekarz może zdecydować o konieczności wykonania badan obrazowych (jak TK miednicy lub USG przezodbytnicze) lub endoskopowych (np. cystoskopia).
Jakie są metody leczenia ostrego zapalenia gruczołu krokowego?
Leczenie ostrego zapalenia gruczołu krokowego polega na stosowaniu antybiotyków przez 4 tygodnie. Leczenie antybiotykiem rozpoczyna się niezwłocznie, nie czekając na wyniki posiewów moczu lub wydzieliny stercza.
Hospitalizacja jest konieczna w przypadkach z ciężkimi objawami ogólnymi (wysoka gorączka, wymioty), gdy towarzyszą inne zaawansowane przewlekłe choroby, np. niewydolność serca, cukrzyca, niewydolność nerek, niewydolność wątroby lub gdy wystąpiło zatrzymanie moczu. W tych przypadkach antybiotyki początkowo stosuje się dożylnie oraz zwykle konieczne jest wykonanie dalszych badań obrazowych lub endoskopowych. Należy stosować antybiotyki aktywne wobec bakterii Gram-ujemnych i najczęściej jest to lek z grupy fluorochinolonów (cyprofloksacyna, lewofloksacyna, ofloksacyna), sulfametoksazol+trimetoprim lub skojarzenie ampicyliny z gentamycyną.
Gdy nie ma wskazań do hospitalizacji, leczenie można prowadzić ambulatoryjnie. W tych przypadkach również stosuje się lek z grupy fluorochinolonów lub sulfametoksazol+trimetoprim.
Antybiotyk należy zmienić na inny, jeżeli brak widocznej poprawy po 2–3 dniach leczenia lub gdy wynik posiewu wskazuje na oporność bakterii na początkowo zastosowany antybiotyk.
Leczenie zawsze należy stosować co najmniej przez 4 tygodnie, aby nie doszło do powikłań w postaci ropnia gruczołu krokowego.
Do czasu ustąpienia ostrych objawów stosuje się leczenie wspomagające w postaci leków przeciwgorączkowych i przeciwbólowych (np. paracetamol, ibuprofen) oraz łagodnych środków przeczyszczających (aby nie doszło do zaparcia). W tym czasie należy prowadzić bardzo spoczynkowy tryb życia (najlepiej spoczynek w łóżku) oraz przyjmować większą ilość płynów.
Gdy doszło do zatrzymania moczu konieczne jest niezwłoczne wprowadzenie cewnika do pęcherza moczowego, aby zapewnić odpływ moczu. Zwykle cewnik można usunąć po 2–3 dniach, gdy zmniejszą się ostre objawy zapalenia. Gdy nie można wprowadzić cewnika przez cewkę moczową, konieczne jest wykonanie nakłucia nadłonowego w celu wprowadzenia cewnika bezpośrednio do pęcherza.
Leczenie chirurgiczne jest konieczne, gdy doszło do powstania ropnia gruczołu krokowego. W przypadkach niedużego ropnia (o średnicy mniejszej niż 10 mm) wystarczające może być jego nakłucie igłą i opróżnienie poprzez aspirację treści ropnej. Najczęściej wykonuje się to, wkłuwając igłę przez krocze lub przez odbytnicę. Gdy ropień jest większy, jednorazowa aspiracja jest niewystarczająca i wykonuje się zabieg drenujący, który polega na nacięciu ropnia z dojścia przez krocze lub odbytnicę.
Czy możliwe jest całkowite wyleczenie ostrego zapalenia gruczołu krokowego?
W zdecydowanej większości przypadków (ok. 90%) odpowiednio długie (4 tyg.) leczenie antybiotykiem prowadzi do całkowitego wyleczenia ostrego zapalenia gruczołu krokowego. U ok. 10% mężczyzn następstwem przebycia ostrego zapalenia stercza są przewlekłe objawy ze strony gruczołu krokowego wskazujące na obecność przewlekłego zapalenia i często jest to wynikiem zbyt krótkiego leczenia antybiotykiem. Innym, rzadkim, następstwem ciężkiego ostrego zapalenia stercza może być upośledzenie płodności spowodowane pogorszeniem jakości nasienia.
Co trzeba robić po zakończeniu leczenia ostrego zapalenia gruczołu krokowego?
W przypadku młodych mężczyzn po zakończeniu pełnego leczenia ostrego zapalenia gruczołu krokowego i braku dolegliwości ze strony układu moczowo-płciowego nie ma potrzeby dalszych badań kontrolnych lub nadzoru urologicznego. W przypadku starszych mężczyzn oraz gdy utrzymują się objawy ze strony układu moczowo-płciowego konieczna jest dalsza ocena przez urologa w celu wykluczenia poważnej przyczyny leżącej u podłoża ostrego zapalenia, takiej jak rak stercza lub przeszkoda w odpływie moczu z pęcherza.
Co robić, aby uniknąć zachorowania na ostre zapalenie gruczołu krokowego?
Najlepiej poznanym czynnikiem ryzyka wystąpienia ostrego zapalenia gruczołu krokowego jest zabieg przezodbytniczej biopsji stercza. Stosowanie profilaktyki antybiotykowej (przyjmowanie antybiotyku zwykle przez 7 dni przed biopsją oraz po niej) może istotnie zmniejszać częstość ostrego zapalenia stercza. Decyzja o stosowaniu takiej profilaktyki należy do urologa wykonującego biopsję.
Inne problemy urologiczne zwiększające ryzyko ostrego zapalenia stercza to przeszkoda w odpływie moczu z pęcherza (np. stulejka, zwężenie cewki moczowej), utrzymywany długo cewnik w pęcherzu oraz zakażenie układu moczowego. Skuteczne leczenie tych zaburzeń pozwala na uniknięcie części przypadków ostrego zapalenia stercza. Innym znanym czynnikiem ryzyka są analne stosunki płciowe bez zabezpieczenia prezerwatywą.