W „The Lancet” ukazała się publikacja z istotnym wkładem polskich badaczy. Wywiadu na jej temat udzielił portalowi MP.PL współautor publikacji dr n. med. Krzysztof Chlebus, internista, adiunkt I Katedry i Kliniki Kardiologii przy Gdańskim Uniwersytecie Medycznym, w ramach cyklu „Osiągnięcia polskich kardiologów”.
Fot. pixabay.com
Katarzyna Pelc: We wrześniowym numerze „The Lancet” ukazał się artykuł „EAS Familial Hypercholesterolaemia Studies Collaboration (FHSC). Global perspective of familial hypercholesterolaemia: a cross-sectional study from the EAS Familial Hypercholesterolaemia Studies Collaboration (FHSC)”, którego jest Pan współautorem – to duże osiągnięcie. Czy mógłby Pan przybliżyć czytelnikom MP.PL cele i najważniejsze wnioski z tego badania oraz określić udział polskich ośrodków w jego przeprowadzeniu?
Dr n. med. Krzysztof Chlebus: Praca jest efektem współdziałania dużej grupy klinicystów i naukowców z całego świata. Działania zostały zainicjowane przez prof. Kosha Ray’a z Imperial College London w 2015 roku pod egidą Europejskiego Towarzystwa Miażdżycowego (EAS). Profesor zaprosił do współpracy badaczy z innych krajów, zachęcając do wspólnego gromadzenia i analizowania danych z rejestrów krajowych w ramach początkowo europejskiego, teraz już globalnego rejestru, pacjentów z hipercholesterolemią rodzinną.
Przez ostatnich kilka lat badacze z ponad 56 krajów zbierali dane rejestrowe tych pacjentów, dzięki czemu mamy analizę dotyczącą ponad 61 tys. osób. To są pacjenci z całego świata, choć przeważają chorzy z tzw. regionu europejskiego. Dzięki badaniom znamy stan kliniczny tych osób, ich kondycję i sposób leczenia. Na tej podstawie możemy określić jak wygląda przeciętny pacjent z hipercholesterolemią rodzinną.
To jest cel tego badania?
Cele są znacznie szersze. Oczywiście chcieliśmy się dowiedzieć , jak wygląda taki pacjent, jakie ma choroby współtowarzyszące, w jakim wieku ma powikłania miażdżycy, jak jest leczony i jaka jest skuteczność tego leczenia? Wszystko to pomoże w wypracowaniu optymalnej strategii diagnozowania i leczenia tej grupy pacjentów. Dla twórców rejestru globalnego najistotniejsze było to, żeby dać asumpt do ciągłej analizy w następnych latach. Pewnymi danymi globalnymi – choć w dużo mniejszej skali – dysponowaliśmy od 1998 roku w analizach WHO, poza tym dysponujemy wiedzą z co najmniej kilku rejestrów krajowych. Teraz zależało nam na tym, by oprócz obrazu tej kohorty na początku obserwacji, móc śledzić w przyszłości zmiany w tej grupie chorych, a w konsekwencji zdobyć wiedzę na temat skuteczności różnych metod leczenia w warunkach normalnej praktyki klinicznej, a więc innych niż opisane w badaniach klinicznych.
Jakie są główne wyniki przeprowadzonych badań?
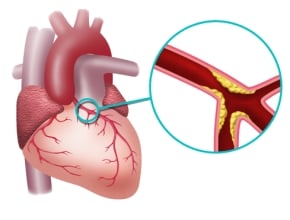
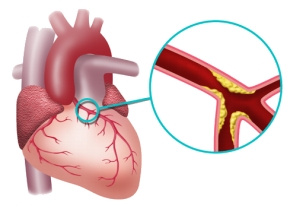
Wiemy już teraz, że na pewno zbyt późno rozpoznajemy hipercholesterolemię rodzinną. Mniej niż połowa pacjentów (ok. 40%) miała mniej niż 40 lat w momencie rozpoznania. Dobrze ilustruje to relatywnie wysoki wiek pacjentów w momencie rozpoznania: w całej badanej kohorcie mediana wieku w momencie postawienia diagnozy to 44,4 lat. Oznacza to, że nie tylko zbyt późno jesteśmy w stanie rozpocząć leczenie hipercholesterolemii, ale też, że nie korygujemy w żaden sposób innych czynników ryzyka, które przyspieszają miażdżycę. Skutkuje to tym, że w momencie wejścia do rejestru 1 na 6 pacjentów ma już powikłania miażdżycy, np. chorobę wieńcową. Wiemy również, że leczenie pacjentów z FH jest dalekie od oczekiwań i rekomendacji. Tylko niespełna 60% pacjentów z FH jest leczonych z powodu hipercholesterolemii. W tej grupie przeważają leczeni jedynie statyną (81%), a 1 na 5 ma terapię dwoma i więcej lekami. Co ciekawe, kobiety są leczone mniej intensywnie, mimo że mają średnio wyższy poziom LDL. I, co chyba najbardziej bulwersujące, mniej niż 3% pacjentów osiąga LDL-C poniżej 70 mg/dL. W kontekście nowych, bardziej radykalnych celów terapeutycznych, to szczególnie zła wiadomość.
Przeprowadzona analiza potwierdza ogromną wartość screeningu rodzin oraz diagnostyki kaskadowej: pacjenci, u których przeprowadzono diagnostykę tylko dlatego, że byli krewnymi osób z rozpoznaniem, rozpoznanie mieli postawione znacznie wcześniej, mieli niższe stężenie LDL oraz mniej nasilone inne czynniki ryzyka (nadciśnienie czy cukrzyca). To oczywiście poprawia rokowanie tych pacjentów, a decydenci zyskują wartościowy argument na rzecz zmian w systemie ochrony zdrowia.
W jaki sposób badanie było przeprowadzone, jaką zastosowano metodykę?
W Krajowym Centrum Hipercholesterolemii Rodzinnej w Gdańsku, którego pracami mam zaszczyt kierować od 2017 roku, stworzyliśmy własny model zbierania danych. Oczywiście niezbędne było ujednolicenie wszystkich baz danych pacjentów z całego świata. Dzięki temu możliwe było później porównanie danych i wspólna analiza wszystkich pacjentów z 56 krajów (dzisiaj już z ponad 60).
Również w zakresie diagnostyki nie ma jednolitego systemu: hipercholesterolemię rodzinną można rozpoznać na podstawie cech klinicznych pacjenta lub też badania genetycznego. W naszym ośrodku od początku działania preferujemy tzw. diagnostykę kaskadową z wykorzystaniem badań genetycznych. Jednak nie wszystkie kraje idą tą ścieżką. Warto podkreślić, że oparcie diagnozy tylko na cechach klinicznych pacjenta praktycznie uniemożliwia realizację diagnostyki kaskadowej, a więc odbiera nam największą wartość jaką jest leczenie w możliwie młodym wieku, tj. zanim pojawią się powikłania.
Dodajmy, że pacjenci z hipercholesterolemią rodzinną to bardzo szczególna grupa. Jak sama nazwa wskazuje – hipercholesterolemia – pacjent ma podwyższony poziom cholesterolu, a przymiotnik „rodzinna” świadczy o tym, że mamy do czynienia z problemem genetycznym. Dla większości tych pacjentów jesteśmy w stanie zidentyfikować bardzo konkretną mutację genetyczną, która odpowiada za fakt, że takie osoby mają bardzo wysokie poziomy cholesterolu LDL.
Wiemy, że przeciętny pacjent z hipercholesterolemią ma powyżej 200 mg/dl całkowitego cholesterolu. Pacjent z hipercholesterolemią rodzinną ma od 300 mg/dl do 500 mg/dl, jeśli jest heterozygotą, czyli odziedziczył chorobę, a najczęściej tak bywa, po jednym z rodziców. Jeśli po dwojgu, to te poziomy cholesterolu są bardzo wysokie, nawet ponad 1000 mg/dl. Rodzinne występowanie oznacza również, że taki pacjent ma podwyższone poziomy cholesterolu od najwcześniejszych lat życia. To implikuje uszkodzenie śródbłonka już we wczesnym dzieciństwie, a co za tym idzie zmiany miażdżycowe postępują zdecydowanie szybciej niż u przeciętnej osoby bez zmian genetycznych, a jedynie źle odżywiającej się.
Z licznych badań wynika, że u co drugiej osoby z hipercholesterolemią rodzinną możemy spodziewać się poważnego epizodu sercowo-naczyniowego (zawału, rzadziej udaru) już w okolicach 5. dekady życia. Im szybciej zainterweniujemy, to będzie to z korzyścią dla pacjenta. Żeby interweniować, żeby leczyć pacjenta musimy go oczywiście wcześniej zdiagnozować. Kluczem jest diagnostyka kaskadowa. W przypadku, kiedy znajdziemy mutacje u jednego z członków rodziny, staramy się wyjść z propozycją diagnostyki do wszystkich krewnych, którzy mają co najmniej 50% pulę materiału genetycznego, czyli to są krewni 1. stopnia. Oznacza to, że zwracamy się do dzieci takiego pacjenta, do rodzeństwa, czasem do rodziców, jeśli jest to możliwe – i badamy wszystkich. Korzyści są takie, że jesteśmy w stanie rozpocząć diagnostykę, a co za tym idzie leczenie, u osób bardzo młodych, w tym również u małych dzieci.
W Krajowym Centrum Hipercholesterolemii Rodzinnej w Gdańsku we współpracy z pediatrami staramy się taki model opieki realizować, tzn. my zajmujemy się dorosłymi, a dzieci leczone są przez naszych pediatrów. Jeśli wcześnie zaczynamy leczenie, obniżamy znacząco ich ryzyko sercowo-naczyniowe, czyli dajemy im szanse na długie życie bez powikłań.
W Polsce mamy 160-180 tys. osób z hipercholesterolemią rodzinną, zdiagnozowanych jest ponad 2 tys. To ilustruje skalę wyzwania, jakie wciąż przed nami stoi.
Z czego wynika fakt tak niewielkiego odsetka chorych, którzy są skutecznie leczeni?
To jest dobre pytanie. Problem jest bardzo złożony i wykracza poza naszą pracę. Na pewno niska świadomość istnienia choroby oraz obawy przed zdecydowanym leczeniem obniżającym stężenie cholesterolu. To dominujące przyczyny. Oprócz pacjenta i lekarza jest jeszcze, jako trzecia strona, system. Z polskiej perspektywy możemy dzisiaj powiedzieć, że nie wynika to z dostępności leków (statyny i ezetymib), które są już dostępne i refundowane. Trochę inna sytuacja jest w przypadku inhibitorów PCSK9, czyli najnowocześniejszej terapii przeciwciałami monoklonalnymi, bo – choć działają już programy lekowe umożliwiające ich refundację – to ich dostępność jest wciąż jeszcze zbyt mała.
Jakie są przesłanki dla kardiologa praktyka?
Powinniśmy skuteczniej rozpoznawać hipercholesterolemię rodzinną. Oznacza to potrzebę oceny LDL cholesterolu, a w razie wartości stężeń powyżej 190 mg/dL pogłębionej oceny pacjenta wraz z jego historią choroby i wywiadem rodzinnym. U chorych z wysokim prawdopodobieństwem FH warto wykonać diagnostykę molekularną w specjalistycznym ośrodku. U osób z potwierdzonym wynikiem należy poszerzyć badania na wszystkich krewnych 1-szego stopnia.
Po drugie: nie powinniśmy obawiać się stosować wysokich dawek statyny, optymalnie w skojarzeniu z ezetimibem. Nadrzędnym celem jest obniżanie LDL cholesterolu do wartości poniżej 50% wartości wyjściowej i poniżej 55 mg/dL, a w wybranych sytuacjach nawet poniżej 40 mg/dL. Powinniśmy w grupie zdiagnozowanych pacjentów, którzy są na najwyższej dawce statyny i ezetymibu, i którzy nie są w stanie uzyskać tak niskiego LDL jakbyśmy chcieli, dopuścić leczenie trzecim lekiem, czyli inhibitorami PCSK9. W mojej ocenie pacjenci z hipercholesterolemią rodzinną, szczególnie ci z dodatnim wynikiem genetycznym, powinni mieć dostęp do refundacji inhibitora PCSK9 zawsze, gdy tylko nie możemy uzyskać zalecanego poziomu LDL za pomocą statyny i ezetimibu.
Rozmawiała Katarzyna Pelc
Publikacja jest dostępna pod adresem thelancet.com