SPIS TREŚCI
- Jak kontynuować karmienie piersią po powrocie do pracy?
- Czy karmiąc dziecko mogę przyjmować leki?
- Czy mogę karmić piersią po cięciu cesarskim?
- Jak wykarmić piersią bliźniaki?
- Czy możliwe jest karmienie naturalne wcześniaka?
- Co robić, gdy moje dziecko ma żółtaczkę lub jest chore?
- Kiedy nie powinnam karmić dziecka piersią?
- Kiedy należy się skonsultować z lekarzem?

Fot. iStock.com
Jak kontynuować karmienie piersią po powrocie do pracy?
Mama pracująca i nadal karmiąca piersią – to jest dopiero wyzwanie! Warto je podjąć, bo dzięki kontynuowaniu karmienia Ty i Twoje dziecko łagodniej przyzwyczaicie się do całodziennej rozłąki.
Korzystaj z przerw na karmienie piersią gwarantowanych przez kodeks pracy. Zwróć się z prośbą (oświadczeniem) do swojego pracodawcy.
Kodeks pracy zapewnia mamom karmiącym piersią i pracującym co najmniej 4 godziny dziennie 30-minutowe przerwy na karmienie:
- 2 razy dziennie, gdy pracujesz ponad 6 godzin dziennie (można je połączyć w jedną godzinną przerwę)
- raz dziennie, gdy pracujesz 4–6 godzin dziennie.
Czy pracodawca ma prawo żądać zaświadczenia o karmieniu piersią?
Według kodeksu pracy nie jest wymagane zaświadczenie lekarskie, że karmisz piersią, a pracodawca nie ma podstaw prawnych, żeby go żądać. Wystarczy Twoja prośba (oświadczenie). Jeśli mieszkasz blisko miejsca pracy, z pewnością zdążysz nakarmić malucha w czasie przysługującej Ci przerwy. Przerwy możesz także wykorzystać na odciągnięcie pokarmu. Musisz się tylko zaopatrzyć w dobry laktator oraz zorganizować spokojne i czyste miejsce. Odciągnięte mleko przechowuj w lodówce i podawaj dziecku następnego dnia.
Nie zdziw się, gdy Twój maluch będzie rekompensował sobie Twoją nieobecność częstszym karmieniem wieczorami, a nawet w nocy.
Czy karmiąc dziecko mogę przyjmować leki?
Jeżeli lekarz przepisuje Ci lek, zawsze poinformuj go, że karmisz piersią. Wybieraj leki sprawdzone, dobrze znane, stosowane doustnie, a zwłaszcza miejscowo (na skórę lub wziewnie). Dokładnie przeczytaj ulotkę, a w razie wątpliwości skonsultuj się z lekarzem.
Więcej na temat zażywania leków podczas karmienia piersią dowiesz się z artykułu Leki bezpieczne dla karmiącej mamy
Leki przyjmuj tuż po karmieniu. Jeśli u dziecka wystąpi biegunka, wysypka, rozdrażnienie lub nadmierna senność, zgłoś to niezwłocznie lekarzowi, który ewentualnie przepisze Ci inny lek.
Na ulotkach dołączanych do wielu leków widnieje ostrzeżenie „Nie stosować w okresie laktacji”. Nie zawsze jest to informacja pełna i dokładna, dlatego zapytaj lekarza lub personel poradni laktacyjnej. Większość leków można bezpiecznie zażywać podczas karmienia piersią.
- Podczas infekcji przebiegającej z gorączką lub w celu złagodzenia bólu możesz stosować bezpiecznie paracetamol lub ibuprofen. Nie zażywaj natomiast piramidonu i aspiryny.
- Leki na katar podawane donosowo są bezpieczne. Wytwarzanie pokarmu może natomiast hamować pseudoefedryna, która wchodzi w skład wielu preparatów na katar, przeziębienie i grypę (niektóre z nich są dostępne bez recepty).
- Możesz stosować leki wykrztuśne i przeciwkaszlowe (nawet z kodeiną) oraz mieszanki ziołowe do picia i inhalacji. Unikaj syropów zawierających jod.
- Dozwolone są także leki przeciwko alergii (przeciwhistaminowe).
- Przeciwwskazanie do karmienia piersią stanowi leczenie przeciwnowotworowe oraz przyjmowanie preparatów radioaktywnych, kilku silnych antybiotyków, amiodaronu, litu, jodków, bromków i soli złota.
- Niektóre leki (np. bromokryptyna, estrogeny zawarte w środkach antykoncepcyjnych, furosemid, a także używki, takie jak alkohol i nikotyna) hamują laktację i nie mogą ich przyjmować mamy karmiące piersią.
- Bezwzględnie przeciwwskazane są środki odurzające, takie jak marihuana, amfetamina itp.
Czy mogę karmić piersią po cięciu cesarskim?
Jeśli urodziłaś dziecko za pomocą cięcia cesarskiego, karmienie piersią jest jak najbardziej możliwe (zobacz: Karmienie piersią po cięciu cesarskim i pierwszy kontakt z dzieckiem [film]). Powinnaś jednak wiedzieć, że prawidłowy przebieg laktacji w dużym stopniu zależy od okołoporodowych praktyk szpitalnych. Optymalnie jest, jeśli:
- cięcie odbywa się w znieczuleniu przewodowym (znieczulenie rdzenia kręgowego) - środek przeciwbólowy jest wstrzykiwany na plecach między kręgami kręgosłupa, dzięki czemu nie czujesz bólu podczas zabiegu, a jesteś przytomna,
- kontakt z dzieckiem „skóra do skóry” i pierwsze karmienie mają miejsce bezpośrednio po porodzie,
- dziecko przebywa z Tobą na sali przez całą dobę,
- możesz liczyć na pomoc personelu w przystawianiu dziecka do piersi i wyborze wygodnej pozycji do karmienia.
Polecamy: Wygodne pozycje do karmienia piersią po porodzie naturalnym i cesarskim cięciu
W przypadku wystąpienia komplikacji zdrowotnych (u Ciebie lub dziecka) wymagających rozdzielenia matki i dziecka, należy jak najwcześniej rozpocząć stymulację laktacji poprzez odciąganie pokarmu. Takie postępowanie umożliwi właściwy „napływ” mleka. Może on być nieco opóźniony, ale nie powinno Cię to martwić.
Jak wykarmić piersią bliźniaki?
Większość kobiet potrafi wykarmić piersią więcej niż jedno dziecko, pod warunkiem że uzyska właściwą opiekę i pomoc dostosowaną do sytuacji. Jeśli dzieci są zdrowe, donoszone - wystarczy, że będą dobrze i często ssały, a personel szpitala nauczy Ciebie i Twoich najbliższych, jak sobie radzić z równoczesnym przystawianiem ich do piersi, co bardzo oszczędza czas przeznaczony na karmienie.
W przypadku gdy Twoje dzieci są wcześniakami lub „leniuszkami” (słabo ssą pierś), będziesz potrzebowała po wypisaniu ze szpitala pomocy doradcy lub konsultanta laktacyjnego.
Czasem takie dzieci muszą być przejściowo dokarmiane pokarmem odciągniętym lub mlekiem modyfikowanym. Bardzo użyteczne w karmieniu bliźniąt są specjalne poduszki ułatwiające przystawienie dzieci w optymalnej pozycji, tzn. „spod pachy” lub „krzyżowej” (zobacz: Wygodne pozycje do karmienia [film]).
Polecamy: Jak karmić piersią więcej niż jedno dziecko?
Czy możliwe jest karmienie naturalne wcześniaka?
Tak! Wcześniakom należy początkowo podawać odciągnięte mleko matki, a gdy są już dostatecznie dojrzałe – karmić piersią jak donoszone dzieci.
Wcześniaki szczególnie potrzebują mleka własnej matki do prawidłowego rozwoju. Równie ważny jest jak najwcześniejszy, bezpośredni i częsty kontakt z mamą poprzez dotykanie go w inkubatorze oraz przytulanie (tzw. kangurowanie). Im mniejszy wcześniak, tym dłuższa droga do bezpośredniego karmienia piersią.
W czasie pobytu na oddziale intensywnej terapii Twoje dziecko otrzymuje odciągnięty pokarm przez cienką rurkę (zgłębnik) wprowadzoną do żołądka. Laktację należy stymulować i podtrzymywać poprzez odciąganie mleka za pomocą laktatora (zobacz: Odciąganie pokarmu [film]). Będzie to wymagało od Ciebie zdyscyplinowania, systematyczności i cierpliwości. Początkowo będziesz potrzebowała laktatora elektrycznego. Musisz także się zapoznać z zasadami bezpiecznego przechowywania i transportowania pokarmu oraz mycia i sterylizowania sprzętu do odciągania (zobacz: Przygotowanie pokarmu do przechowywania [film]). To dla Ciebie duże wyzwanie. Jednak podjęty trud zawsze się opłaca!
Większość wcześniaków można zacząć karmić piersią po upływie 34–36 tygodni od poczęcia, a pełny sukces czeka Cię, gdy dziecko osiągnie właściwy termin porodu (ok. 40 tygodni od poczęcia). Niezbędna jest pomoc fachowego personelu na każdym etapie – od porodu do przejścia na pełne karmienie piersią.
Co robić, gdy moje dziecko ma żółtaczkę lub jest chore?
Karm piersią swojego noworodka „na żądanie”, także gdy stwierdzono u niego żółtaczkę (zobacz: Żółtaczka noworodków). Żółtaczka nie jest przeciwwskazaniem do karmienia piersią.
W pierwszych dniach po urodzeniu żółtaczka występuje u większości noworodków, zwykle jako tzw. żółtaczka fizjologiczna. Jeśli w szpitalu lekarze zdecydowali, że Twój maluch z powodu żółtaczki wymaga naświetlania specjalną lampą (tzw. fototerapia), przebywaj z nim przez całą dobę i karm go „na żądanie”.
W wyjątkowych sytuacjach, podczas bardzo nasilonej i przedłużającej się żółtaczki u noworodka, lekarz może zalecić, abyś przerwała karmienie piersią na krótki czas (24–48 godz.).
W pokarmie naturalnym znajdują się substancje, które niekiedy mogą przedłużać utrzymywanie się żółtaczki. Ulegają one zniszczeniu w wyższej temperaturze. Przerwanie karmienia piersią na 1–2 dni zwykle przyczynia się do zmniejszenia nasilenia żółtaczki i jej szybszego ustępowania. W tym czasie możesz karmić malucha pokarmem pasteryzowanym (podgrzanym do temperatury 60°C , a następnie ochłodzonym do temperatury ciała) lub modyfikowanym mlekiem początkowym dla niemowląt. Jeśli dziecko jest aktywne, mleko podawaj z kubeczka. Jeśli to możliwe, unikaj w tym celu butelki ze smoczkiem!
Niektóre choroby dziecka (rozszczep podniebienia, zespół Downa, wada serca, choroby neurologiczne) uniemożliwiają lub znacznie utrudniają karmienie bezpośrednio z piersi. W takich przypadkach stosuje się specjalne metody wspomagania karmienia lub karmi się dziecko pokarmem odciągniętym. Poproś o pomoc doradcę lub konsultanta laktacyjnego.
Kiedy nie powinnam karmić dziecka piersią?
Sytuacji, w których nie powinnaś karmić dziecka piersią, jest bardzo niewiele.
Nie karm piersią, gdy:
- u Twojego dziecka stwierdzono galaktozemię lub wrodzoną nietolerancję laktozy,
- jesteś uzależniona od narkotyków,
- przyjmujesz leki przeciwwskazane podczas karmienia (p. wyżej),
- jesteś zakażona wirusem HIV lub wirusem T-limfotropowym człowieka (HTLV),
- jesteś chora na gruźlicę i nie przyjmujesz leków przeciwgruźliczych,
- stwierdzono u Ciebie ciężką chorobę psychiczną (psychozę), ciężką niewydolność serca lub jesteś w trakcie leczenia nowotworu złośliwego.
Galaktozemia i wrodzona nietolerancja laktozy występują bardzo rzadko. Obie choroby są wynikiem dziedzicznego braku zdolności do przetwarzania lub trawienia przez dziecko cukru mlecznego (czyli laktozy), który występuje w dużej ilości w pokarmie kobiecym i mleku innych gatunków ssaków. U dzieci karmionych piersią obie choroby przebiegają bardzo burzliwie i mogą prowadzić do zgonu. Ich leczenie jest natomiast bardzo proste i skuteczne, a polega ono na karmieniu dziecka specjalnym mlekiem modyfikowanym, niezawierającym cukru mlecznego (laktozy).
W przypadku fenyloketonurii – rzadkiej choroby metabolicznej, której przyczyną jest dziedziczny brak zdolności do przetwarzania niektórych białek zawierających aminokwas fenyloalaninę – dziecko należy karmić wyłącznie piersią do czasu ustalenia rozpoznania i wprowadzenia leczniczej diety z ograniczeniem fenyloalaniny. Po potwierdzeniu rozpoznania karmienie piersią można kontynuować pod kontrolą poradni specjalistycznej, w której ustala się odpowiednią dla dziecka proporcję leczniczego mleka sztucznego (pozbawionego fenyloalaniny) i pokarmu naturalnego.
Karmienie piersią w ciężkiej chorobie psychicznej, ciężkiej niewydolności serca lub innej ciężkiej chorobie (np. nowotworowej w okresie chemioterapii) może zagrażać zdrowiu dziecka lub powodować pogorszenie przebiegu choroby matki.
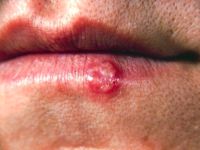
Czasowe przeciwwskazanie do karmienia chorą piersią i odciągniętym z niej mlekiem stanowią zmiany skórne zlokalizowane na otoczce lub brodawce sutkowej wywołane zakażeniem wirusem opryszczki lub półpaścem.
W trakcie leczenia powinnaś karmić dziecko drugą, zdrową piersią, a gdy zmiany znajdują się obustronnie - odciągaj i wylewaj mleko. Po wygojeniu się zmian możesz powrócić do karmienia piersią.
Możesz bezpiecznie karmić piersią według ogólnych zasad, jeśli:
- gorączkujesz, jesteś przeziębiona, masz nieżyt żołądkowo-jelitowy lub biegunkę, przyjmujesz antybiotyk z powodu zapalenia piersi,
- jesteś zakażona wirusem zapalenia wątroby (WZW)) typu B lub C,
- jesteś zakażona wirusem cytomegalii (pod warunkiem że Twoje dziecko nie jest wcześniakiem),
- palisz papierosy (do 5 na dobę).
Wymienione stany nie są groźne dla Twojego dziecka. Jeśli palisz papierosy, zrób wszystko, aby rzucić lub ograniczyć palenie. Nigdy nie pal w obecności dziecka!
Jeśli czasowo przerywasz z jakiejś przyczyny karmienie piersią, utrzymuj laktację przez regularne odciąganie pokarmu, abyś w każdej chwili mogła wrócić do tego sposobu karmienia.
Kiedy należy się skonsultować z lekarzem?
Ból brodawek lub piersi nie ustępuje
Jeśli karmienie jest bolesne, pomimo że dziecko ssie prawidłowo, albo rany na brodawkach długo się nie goją, prawdopodobnie doszło do zakażenia skóry bakteriami lub drożdżakami. Możesz kontynuować karmienie, ale konieczne jest leczenie antybiotykiem lub lekiem przeciwgrzybiczym. Zgłoś się do lekarza.
Jeżeli piersi są obrzęknięte, masz gorączkę, a od ponad 24 godzin utrzymuje się ogólne złe samopoczucie (tak jak podczas grypy), zgłoś się pilnie do lekarza. Możesz mieć zapalenie piersi, które wymaga natychmiastowego leczenia antybiotykiem.
Dziecko ciągle chce ssać pierś
Takie zachowanie może się pojawiać u świetnie wykarmionego malucha, szczególnie wieczorami. Może jednak być także objawem niedoboru pokarmu. Aby sprawdzić, czy dziecko prawidłowo zwiększa swoją masę ciała, należy je ważyć co kilka dni. Zgłoś się do lekarza, który sprawdzi, czy Twój maluch prawidłowo rośnie.
Czytaj wiecej na ten temat: Moje dziecko cały czas chce jeść…
Dziecko nie budzi się samo do karmienia
Większość niemowląt znakomicie „zarządza” rytmem karmień i zaspokaja swoje potrzeby. Czasem jednak maluch przesypia wiele godzin, a do piersi zgłasza się zaledwie kilka razy w ciągu doby. Ssąc pierś, jest mało aktywny, a mama ma wątpliwości, czy przełyka pokarm. W takiej sytuacji rodzice muszą chwilowo przejąć inicjatywę, wybudzać małego leniuszka ze snu i mobilizować go do większej aktywności, aby mu zapewnić 8-10 skutecznych karmień w ciągu doby.
Dziecko powinien również zbadać lekarz, aby wykluczyć zakażenie, żółtaczkę lub inny problem zdrowotny ograniczający jego aktywność.
Dziecko zaczyna płakać po rozpoczęciu ssania i puszcza pierś
Jeśli nie masz problemów z prawidłowym przystawieniem dziecka do piersi (zwykle w 1. miesiącu jego życia) lub nadmiernym wypływem pokarmu, to silny niepokój lub płacz po rozpoczęciu ssania piersi może być objawem zapalenia ucha, kolki niemowlęcej lub zapalenia przełyku. W takiej sytuacji dziecko powinien zbadać lekarz.
Nie cieszę się swoim dzieckiem
Zaburzenia snu, brak apetytu, uczucie przygnębienia i płaczliwość - to mogą być objawy depresji u matki. Nieleczona depresja zaburza więź pomiędzy mamą a jej dzieckiem, stwarza niekorzystne warunki do jego rozwoju społecznego i poznawczego. Chorobę można skutecznie leczyć - koniecznie zgłoś się do lekarza! To dla dobra Twojego dziecka (i Twojego również)!
Polecamy:
- Czym są okołoporodowe zaburzenia psychiczne i jak się leczy kobiety cierpiące z ich powodu?
- Baby blues - ile trwa, przyczyny, objawy, jak sobie radzić ze smutkiem poporodowym
- Karmienie piersią chroni przed depresją poporodową
Karmienie piersią w sytuacjach szczególnych - pytania i odpowiedzi
Odciąganie pokarmu [film] »Problem z laktacją w pierwszych tygodniach »
Szczepienie matki w okresie karmienia piersią »
Dokarmianie dziecka. Jaką metodą dokarmiać dziecko karmione piersią? [film] »
Karmienie piersią po cięciu cesarskim i pierwszy kontakt z dzieckiem [film] »
Obrzęk piersi – metody łagodzące objawy [film] »
Brodawki płaskie lub wklęsłe [film] »
Bolesne, lekko uszkodzone brodawki [film] »
Jakimi produktami zastąpić nabiał w codziennej diecie? »
Czy moje dziecko się najada [film] »
Artykuł pochodzi z przewodnika dla rodziców Pierwsze 2 lata życia dziecka wydanego przez Medycynę Praktyczną, Kraków 2012