Co to jest pneumocystoza i jakie są jej przyczyny?
Pneumocystoza jest grzybicą układu oddechowego wywoływaną przez grzyba Pneumocystis jiroveci, dawniej określanego jako Pneumocystis carinii i zaliczanego wówczas do pierwotniaków. Patogen ten powszechnie występuje w drogach oddechowych zdrowych osób.
Do zakażenia dochodzi droga inhalacyjną, a Pneumocystis jiroveci dostaje się do pęcherzyków płucnych. W stanach upośledzonej odporności dochodzi do niekontrolowanego namnażania się grzyba, co prowadzi do rozwoju zapalenia płuc. Pneumocystoza płuc jest jedną z najczęstszych tak zwanych chorób oportunistycznych. Drobnoustroje będące przyczyną chorób oportunistycznych nie powodują choroby u ludzi z prawidłowo funkcjonującym układem immunologicznym, ale w stanie upośledzonej odporności są przyczyną ciężkich, często zagrażających życiu schorzeń.
Do wystąpienia pneumocystozy płuc predysponuje zakażenie HIV (ludzki wirus niedoboru odporności) z małą liczbą limfocytów CD4, wrodzone zaburzenia odporności, długotrwałe leczenie immunosupresyjne (np. leki onkologiczne, glikokortykosteroidy), choroby nowotworowe, stany po przeszczepieniu narządów, stan głębokiego niedożywienia. Pneumocystoza płuc jest chorobą definiującą AIDS (zespół nabytego niedoboru odporności).
Jak często występuje pneumocystoza?
Przed wprowadzeniem powszechnej profilaktyki zakażeń Pneumocystis jiroveci, pneumocystoza płuc występowała u 90% chorych po przeszczepieniu płuc. W przeszłości w populacji pacjentów zakażonych HIV zapalenie płuc o etiologii Pnuemocystis jiroveci dotyczyło 70-80% pacjentów i wiązało się z 20-40% śmiertelnością. Wprowadzenie leczenia antyretrowirusowego w terapii HIV oraz profilaktyki przeciw Pnuemocystis jiroveci istotnie poprawiło te statystyki i zmniejszyło ryzyko zachorowań ponad 10-krotnie.
Aktualnie choroba dotyczy głównie osób z niezdiagnozowanym lub nieleczonym zakażeniem HIV, niestosujących profilaktyki pneumocystozy. Najnowsze dane epidemiologiczne wskazują, że kolonizacja Pneumocystis jiroveci może dotyczyć 30-70% osób zakażonych HIV w Polsce, podczas gdy w grupie osób z przewlekłymi chorobami układu oddechowego lub ostrymi zapaleniami dróg oddechowych podczas leczenia immunosupresyjnego ten odsetek nie przekracza 10%. U osób bez stwierdzonych zaburzeń odporności zakażenia Pneumocystis jiroveci występują częściej u kobiet i dzieci. Szczególnie narażone są noworodki, u których Pneumocystis jiroveci było przyczyną 15% wszystkich zakażeń dolnych dróg oddechowych i wiązało się z hospitalizacją na oddziale intensywnej terapii.
Jak się objawia pneumocystoza?
Pneumocystoza przebiega najczęściej pod postacią zapalenia płuc o różnej ciężkości. Choroba manifestuje się nasilającą się dusznością, suchym kaszlem bez odkrztuszania, dyskomfortem w klatce piersiowej, gorączką z dreszczami i utratą masy ciała.
W badaniu lekarz może stwierdzić podwyższoną temperaturę ciała, przyspieszony oddech, przyspieszoną czynność serca oraz czasem zmiany osłuchowe nad polami płucnymi. W zaawansowanej chorobie, zwłaszcza u dzieci, może wystąpić sinica obwodowa i objawy wysiłku oddechowego (zaciąganie skrzydełek nosa oraz międzyżebrzy podczas oddychania). W jamie ustnej często stwierdza się zmiany grzybicze.
Pozapłucne zakażenia Pneumocystis jiroveci występują bardzo rzadko i dotyczą węzłów chłonnych, śledziony, wątroby, szpiku kostnego i siatkówki oka.
Co robić w razie wystąpienia objawów pneumocystozy?
Pilność zgłoszenia się do lekarza jest uzależniona od stanu chorego. Pacjent z nasilającą się dusznością powinien się niezwłocznie zgłosić do lekarza podstawowej opieki zdrowotnej, a w razie braku takiej możliwości - na szpitalny oddział ratunkowy. Wystąpienie nasilonej duszności jest wskazaniem do hospitalizacji.
Z uwagi na szczególnie duże ryzyko pneumocystozy płuc u osób zakażonych HIV, wystąpienie objawów duszności i kaszlu u tych pacjentów jest wskazaniem do pilnej diagnostyki szpitalnej. Zwykle taki pacjent już wcześniej przebywa pod stałą kontrolą poradni chorób zakaźnych.
Wystąpienie duszności u osoby przyjmującej profilaktycznie leki lub leczonej przeciw Pneumocystis jiroveci jest również wskazaniem do pogłębienia diagnostyki w warunkach szpitalnych.
W jaki sposób lekarz ustala rozpoznanie pneumocystozy?
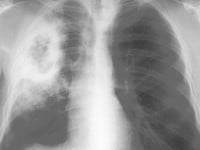
Podejrzenie tej choroby można wysunąć na podstawie obrazu klinicznego oraz badań dodatkowych. Jest ono wskazaniem do rozpoczęcia właściwego leczenia. Z badań dodatkowych lekarz może zlecić wykonanie RTG klatki piersiowej, tomografii komputerowej oraz badania krwi tętniczej oceniającego między innymi wysycenie krwi tlenem, co jest ważne podczas monitorowania przebiegu choroby.
Aby potwierdzić rozpoznanie konieczne jest wykrycie komórek grzyba lub jego materiału genetycznego (DNA) w bioptacie płuca, popłuczynach oskrzelowo-pęcherzykowych lub indukowanej plwocinie.
U każdej osoby z pneumocystozą należy wykonać test w kierunku zakażenia HIV.
Jakie są metody leczenia pneumocystozy?
Każde objawowe zakażenie Pneumocystis jiroveci jest zagrożeniem życia, w związku z tym musi być zawsze leczone w warunkach szpitalnych. Wleczeniu zapalenia płuc o etiologii Pneumocystsi jiroveci skuteczne są antybiotyki i określone chemioterapeutyki. Znane leki przeciwgrzybicze nie wykazują skuteczności w zakażeniach Pneumocystis jiroveci. Leczenie wspomagające uzależnione jest od objawów, zazwyczaj wskazana jest również tlenoterapia.
Z uwagi na długi czas oczekiwania na wyniki badań potwierdzających chorobę podstawą, wskazaniem do rozpoczęcia leczenia pneumocystozy płuc jest wystąpienie objawów ze strony układu oddechowego u osoby z zaburzeniami odporności.
Czy jest możliwe całkowite wyleczenie pneumocystozy?
Zakażenie Pneumocystis jiroveci jest chorobą oportunistyczną, wywołaną kolonizacją powszechnie występującym patogenem, której wystąpienie jest związane z niedoborami odporności. Dlatego dopóki istnieje niedobór immunologiczny, istnieje też ryzyko ponownego wystąpienia objawów choroby. Leczenie zapewnia remisję objawów, jednak po zakończeniu leczenia chory powinien do czasu odbudowy układu immunologicznego stosować zaleconą przez lekarza profilaktykę (najczęściej lek doustny).
Rokowanie w pneumocystozie płuc jest zawsze poważne. Wśród zakażonych HIV śmiertelność z powodu zakażenia Pneumocystis jiroveci wynosi 10-20%.Zakażenia Pneumocystis jiroveci u osób niezakażonych HIV są obarczone śmiertelnością 30-50%, co wynika prawdopodobnie z trudności diagnostycznych.
Co należy robić po zakończeniu leczenia pneumocystozy?
Po zakończeniu leczenia pneumocystozy płuc pacjent powinien się regularnie zgłaszać na kontrole do punktów konsultacyjnych lub poradni chorób zakaźnych, co jest związane z koniecznością stosowania stałej profilaktyki farmakologicznej zakażenia Pneumocystis jiroveci do czasu odbudowy układu immunologicznego.
Co robić, aby uniknąć zachorowania na pneumocystozę?
Osobom zakażonym HIV z głębokim upośledzeniem odporności zalecana jest profilaktyka pierwotna z zastosowaniem trimetoprimu z sulfametoksazolem do czasu odbudowy prawidłowych parametrów immunologicznych, co może trwać wiele lat.